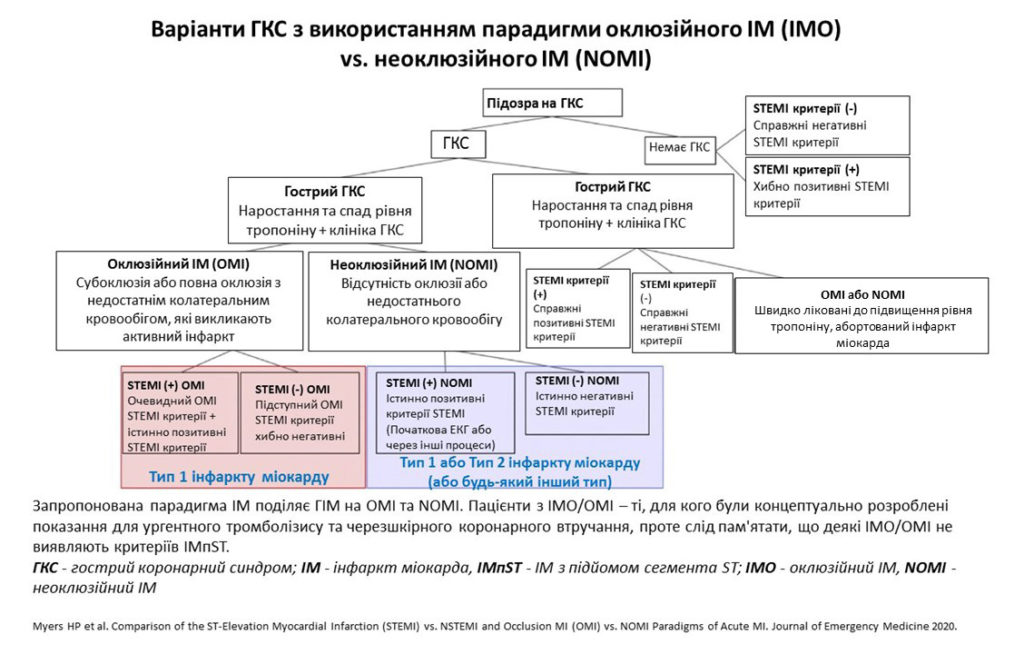
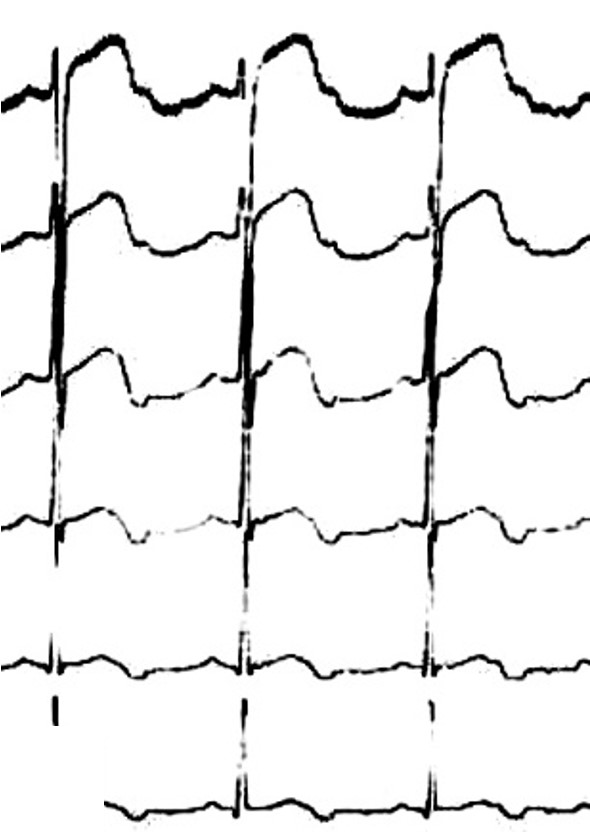
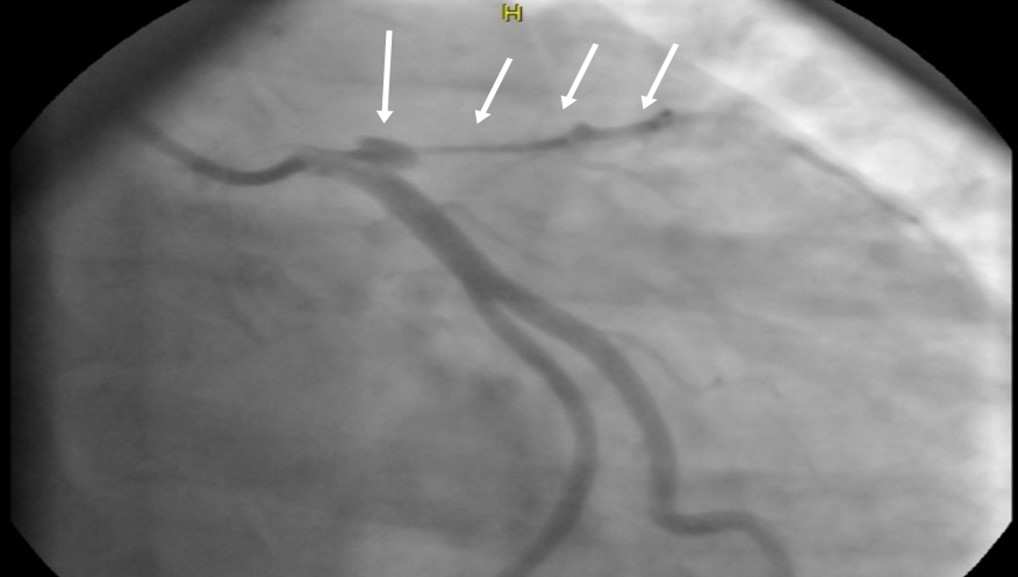
OMI-NOMI vs STEMI-NSTEMI. Час для зміни парадигми?

Дві парадигми однієї нозології OMI-NOMI vs STEMI-NSTEMI
Останніми роками накопичилися дані за результатами проведених клінічних досліджень, які продемонстрували ефективність та користь проведення реперфузійної терапії в підгрупі пацієнтів із невизначеною елевацією сегмента ST.
Парадигма STEMI (ГКС з елевацією сегмента ST) / NSTEMI (ГКС без елевації сегмента ST) у 2000 році замінила парадигму інфаркту міокарда із зубцем Q та без зубця Q.
Парадигма STEMI/NSTEMI була основним фактором, що визначає активацію команд катетерних лабораторій реперфузійних центрів.
Четверте універсальне визначення інфаркту міокарда (ІМ) визначає ІМ з підйомом сегмента ST (STEMI) та NSTEMI на підставі наявності чи відсутності:
1) 1-мм елевації ST у будь-яких двох суміжних відведеннях, крім V2 та V3.
2) Елевації ST у V2 та V3 за віком та статтю, якщо застосовуються такі порогові значення: підйом ≥1,5 мм у жінок незалежно від віку, ≥2,5 мм у чоловіків віком до 40 років та ≥2 мм у чоловіків у віці 40 років та старше.
Проте традиційні критерії ІМпST (STEMI) часто підводять нас, оскільки неправильно розцінюються та інтерпретуються понад 30% випадків гострої коронарної оклюзії. Крім того, парадигма STEMI/NSTEMI залежить від підйому сегмента ST, який визначається міліметровими критеріями, проте багато оклюзійних інфарктів міокарда (ОМІ) не мають елевації сегмента ST взагалі.
При існуючій парадигмі ІМпST та ІМбпST 25–30% пацієнтів з ІМбпST мають нерозпізнану гостру повну оклюзію (OMI/ІМО), що виявляється при проведенні відстроченої ангіографії (через 24 години після розвитку клінічної симптоматики) і мають вдвічі більш високу короткострокову та довгострокову летальність порівняно з пацієнтами з ІМбпST без OMI/ІМО (ІМ без оклюзії, або НОМІ). І, навпаки, 15–35% катетерних лабораторій активізуються через ймовірні критерії ІМпST, які є хибнопозитивними і не мають в основі за результатами ангіографічних оцінок причинного ураження коронарних артерій.
«NSTEMI» – 25% хибнонегативні (пропуск оклюзій зі смертністю 2х)
«STEMI» – 15-35% хибнопозитивні (ятрогенна шкода і витрата ресурсів)
Однак, ЕКГ-ознаки, що дозволяють запідозрити оклюзію коронарних артерій при відсутності елевації ST, давно відомі. Їх прийнято називати «еквівалентами STEMI»:
- Блокада ЛНПГ у поєднанні з оригінальними/модифікованими критеріями Сгарбоси
- Задній ІМ
- ST елевація в aVR
- Патерн De Winter
- Синдром Велленса
- Найгостріші зубці Т
- Ритм пейсмекера у поєднанні з ориганальними/модифікованими критеріями Сгарбоси
Також відомо, що може мати місце так звана «доброякісна» (не ішемічна) елевація ST, наприклад:
- синдром ранньої реполяризації шлуночків;
- артефакти запису, що імітують елевацію сегмента ST;
- вторинні зміни ST на тлі гіпертрофії міокарда ЛШ, БЛНПГ;
- імітація відхилень ST через накладання хвиль фібриляції/тремтіння передсердь і т.д.
Отже, за даними ЕКГ можна розпізнати коронарну оклюзію без елевації сегмента ST («еквіленти STEMI»), а також мати можливість відрізнити елевацію ST при гострій коронарній оклюзії від елевації, обумовленої іншими причинами (РРШ, артефакти ST, підгостра стадія ІМ або аневризма ЛШ), тобто зі станами, що не вимагають проведення тромболізису або екстреної коронарографії.
Протягом останніх кількох років проводиться робота з поступового перегляду парадигми STEMI/NSTEMI.
У 2018 р. доктор Стівен Сміт у своєму блозі з ЕКГ опублікував статтю «OMI manifesto», де говорить про те, що вибір тактики ведення ГКС на підставі критеріїв STEMI/NSTEMI не є виправданим оптимальним варіантом у наданні допомоги пацієнтам з інфарктом міокарда, причиною якого є оклюзія коронарних артерій.
У своїй публікації доктор Стівен Сміт пропонує поділ на OMI та NOMI:
1) OMI («ІМ з оклюзією КА»):
- STEMI (+) OMI = клініка ГКС + справжня гостра ішемічна елевація ST;
- STEMI (-) OMI = клініка ГКС + «еквіваленти STEMI» («коронарні Т», патерн де Вінтера, елевація ST менше 1 мм тощо).
2) NOMI («ІМ без оклюзії КА»): поєднання клініки ГКС з ЕКГ з цілком нормальною морфологією ST-T або елевацією ST, обумовленою причинами, відмінними від коронарної оклюзії (СРРШ, вторинними змінами ST на тлі БЛНПГ або ГЛШ, артефактах).
Особливості термінології та основних понять
Концепція OMI-NOMI не нова, вже давно описувалися еквіваленти ІМпST та «subtle STEMI» («підступний ІМпST»), які потребують агресивного лікування.
Протягом останніх 15 років зріс інтерес до ідентифікації таких пацієнтів для більш ретельного виявлення тих підгруп, у кого екстрена реперфузійна терапія може мати значні переваги.
Оклюзійний інфаркт міокарда (OMI) та неоклюзійний інфаркт міокарда (NOMI) – це нова парадигма, сформульована та представлена Dr. Stephen Smith, Dr. Pendell Myers, і Dr. Scott Weingart.
Дослідники виявили, що багато пацієнтів з ІМО мають елевацію ST, яка не відповідає критеріям ІМпST, і виявили безліч інших ЕКГ-проявів ІМО, включаючи найгостріші зубці T, термінальну зміну QRS, низьку амплітуду QRS та багато іншого.Aslanger et al. останнім часом рекласифікували 28% NSTEMIs як OMI/ІМО. Крім того, деякі OMI/ІМО не мають проявів ЕКГ і мають бути діагностовані за поєднанням клінічної симптоматики, перебігу, підвищення біомаркерів, ехокардіографії або навіть коронарної комп’ютерної КТ ангіографії. Навіть за такого комплексного обстеження діагноз може бути не очевидним.
Оклюзійний інфаркт міокарда (OMI) визначається як гостра коронарна оклюзія або субоклюзія з недостатнім колатеральним кровообігом, коли без екстреної катетеризації та своєчасної реперфузії міокард зазнає неминучого некрозу. Пацієнти з OMI – єдині, хто отримує користь від проведення екстреної реперфузійної терапії, і ці пацієнти можуть мати або не мати підйом сегмента ST на ЕКГ.
Парадигма OMI підкреслює значення основної патології (субстрату – оклюзії коронарної артерії), а не сурогатної ознаки – елевації сегмента ST.
У таблиці 1 представлена основна термінологія, що відноситься до обох парадигм.
Табл.1. Визначення та термінологія
| STEMI | МпST | Належить до ГІМ з результатами ЕКГ, що відповідають визначенню критеріїв ІМпST в четвертому універсальному визначенні ГІМ |
| Хибно-позитивний STEMI | Хибно-позитивний ІМпST | Відноситься до пацієнтів з відповідними ЕКГ характеристиками, формальними критеріями STEMI, однак у яких елевація ST не є результатом ішемії, про що свідчить відсутність оклюзійного інфаркту міокарда (OMI/ІМО) при ангіографії та відсутності еволюції на ЕКГ при наступних реєстраціях |
| STEMI (+) OMI (”Вірно позитивний STEMI’) | ІМпST (+) OMI/ ІМО) | Відноситься до пацієнта з характеристиками ЕКГ, що відповідають формальним критеріям ІМпST, у яких встановлено, що оклюзійний інфаркт міокарда (OMI/ІМО) є причиною елевації ST та розвитку гострого інфаркту міокарда |
| OMI / ІМО | Оклюзійний ІМ (OMI/ІМО) | Належить до ГКС 1 типу з гострою оклюзією або субоклюзією великої епікардіальної коронарної артерії з недостатнім колатеральним кровообігом, що призводить до неминучого некрозу міокарда нижче оклюзії без екстреної реперфузії. OMI/ІМО є анатомічним та патофізіологічним субстратом ІМпST, проте не всі OMI/ІМО проявляються як ІМпST |
| NOMI | ІМ без оклюзії (NOMI/НОМІ) | Належить до ГІМ без ангіографічних, лабораторних або клінічних ознак OMI/ІМО (ІМбпST без оклюзії). Багато, але не всі NOMI/НОМІ мають ураження причинної артерії і є ІМ 1 типу. |
| STEMI (-) OMI | ІМпST (-) Оклюзійний ІМ (OMI/ІМО) | Належить до оклюзійного інфаркту міокарда (OMI/ІМО) без відповідності ЕКГ критеріїв ІМпST (NSTEMI/ІМбпST з оклюзією) |
| MIRO, ІМ (-) | MIRO, ІМ виключений | Відноситься до пацієнтів, у яких був виключений ГІМ. При клінічних випадках MIRO все ще можуть бути помірно підвищені рівні тропініну, але розцінюються як гостре пошкодження міокарда, не пов’язане з ГІМ |
ГІМ – гострий інфаркт міокарда, ЕКГ– електрокардіограма, ІМпST – інфаркт міокарда з підйомом сегмента ST, NSTEMI – ГКС без підйому сегмента ST, ІМбпST – інфаркт міокарда без підйому сегмента ST, STEMI – ГКС з підйомом сегмента ST, OMI/ІМО – Оклюзійний ІМ, NOMI/НОМІ – ІМ без оклюзії
Виявлення елевації сегмента ST недостатньо для виявлення багатьох випадків оклюзійного ІМ (OMI/ІМО), є багато інших ознак і патернів на ЕКГ, які можуть поліпшити як чутливість, так і специфічність інтерпретації ЕКГ порівняно з традиційними критеріями ІМпST.
Етапний алгоритм проведення диференціальної діагностики
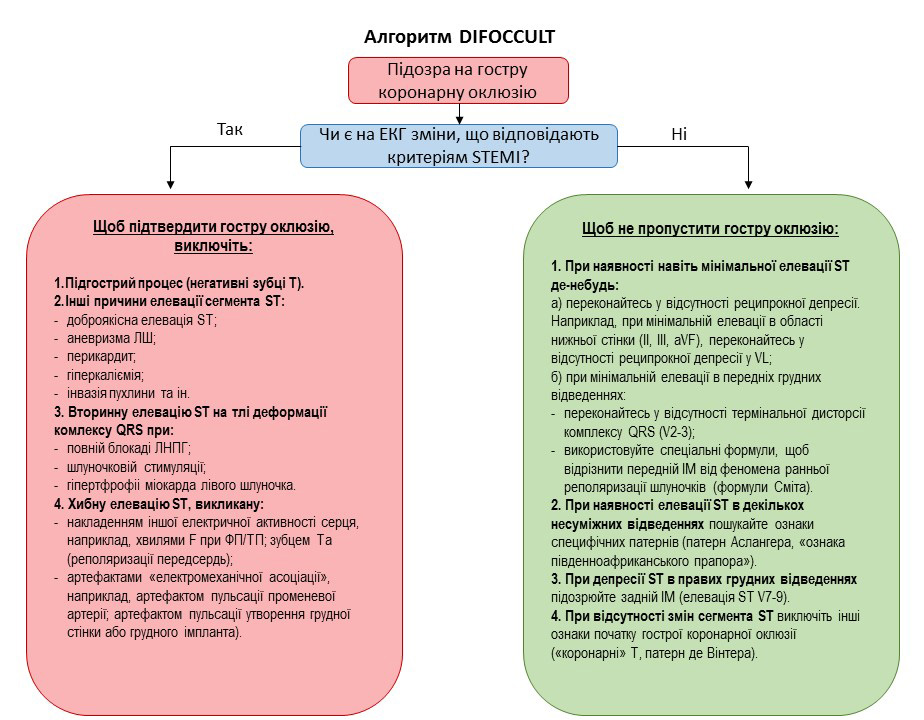
Aslanger та співавт. у своїй публікації запропонували етапний алгоритм проведення диференціальної діагностики, який має назву DIFOСCULT. Цей алгоритм має допомогти лікарям виявити ознаки оклюзії коронарних артерій на ЕКГ незалежно від наявності елевації ST.
Даний алгоритм є покроковим планом, так званий «чек-лист», який допомагає не пропустити оклюзію коронарних артерій, навіть якщо на ЕКГ немає елевації ST, або переконатися в істинності «інфарктності» елевації ST, якщо вона присутня.
За цим алгоритмом лікар/парамедик/фельдшер повинен:
- зареєструвати ЕКГ;
- оцінити ЕКГ щодо наявності/відсутності елевації ST, згідно з формальними критеріями STEMI;
- за наявності такої елевації ST – спробувати виключити її можливе некоронарне чи гостре коронарне походження: СРРШ, аневризма лівого шлуночка, вторинні зміни ST при ГЛШ, артефакти запису та інші (див. докладніше нижче);
- за відсутності елевації – постаратися переконатися, що немає інших ознак оклюзії коронарної артерії (еквівалентів STEMI);
- тільки після всіх зазначених кроків — можна робити остаточний висновок про наявність чи відсутність коронарної оклюзії.
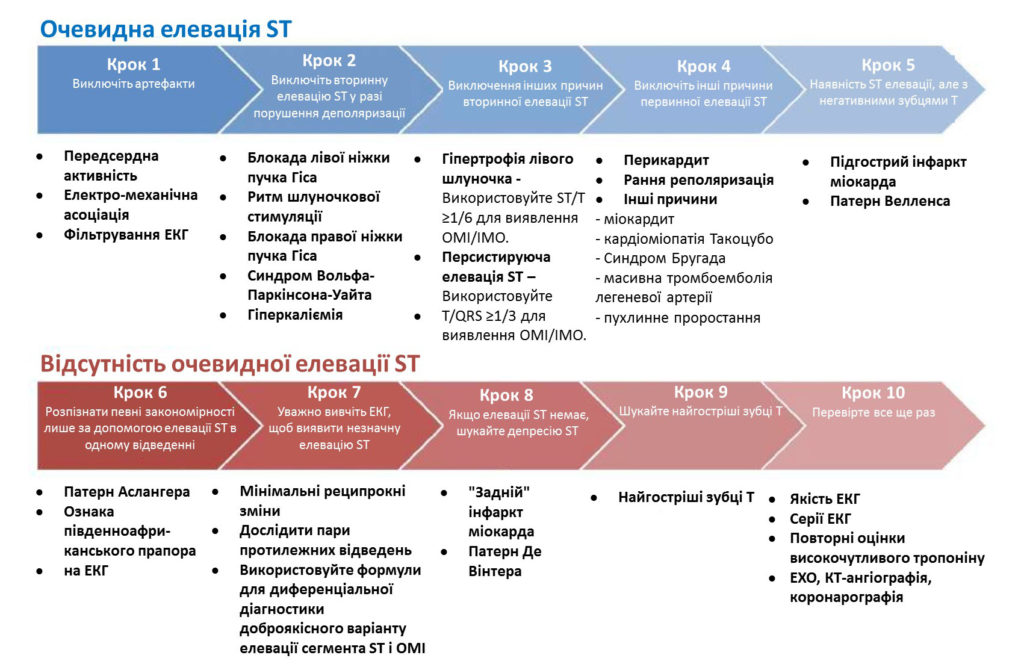
Алгоритм проведення диференціальної діагностики залежить від наявності (табл.2.) або відсутності елевації сегмента ST (табл.3.), що відповідає критеріям STEMI.
Табл.2. Елевація ST, що відповідає критеріям STEMI
| Елевація сегмента ST, що відповідає критеріям STEMI | |
| Крок 1 – Виключення артефактів. Слід переконатися, що елевація сегмента ST не має артефактного зовнішнього вигляду. | – Передсердна активність – Електромеханічна асоціація – Фільтрація ЕКГ |
| Крок 2 – Виключення порушень деполяризації. Слід виключити вторинну елевацію ST у разі порушення деполяризації. Необхідно визначити, чи є комплекс QRS широким. Якщо це так, то очікуються вторинні відхилення ST-T навіть без наявності OMI/ІМО. У цих ситуаціях відхилення ST знаходиться у напрямку, який є протилежним напрямку основного вектора QRS, і воно пропорційно амплітуді комплексу QRS, що називається «відповідний дисонанс». | – Блокада лівої ніжки пучка Гіса – Ритм шлуночкової стимуляції – Блокада правої ніжки пучка Гіса – Синдром Вольфа-Паркінсона-Уайта – Гіперкаліємія |
| Крок 3 – Виключення інших причин вторинної елевації ST. Виключіть інші причини вторинної елевації ST. Якщо тривалість QRS є нормальною, але його амплітуда або конфігурація аномальні, у такому випадку може мати місце патологія, яка впливає як на деполяризацію, так і реполяризацію. | – Гіпертрофія лівого шлуночка – Використовуйте ST/T ≥1/6 для виявлення OMI/ІМО. — Персистируюча елевація ST — Використовуйте T/QRS ≥1/3 для виявлення OMI/ІМО. |
| Крок 4 – Виключення інших причин первинної елевації ST. Виключіть інші причини первинної елевації ST. | – Перикардит (депресія ST aVL Термінальна дисторсія QRS) – Рання реполяризація (депресія ST aVL, Термінальна дисторсія QRS) – Інші причини: — Міокардит — Кардіоміопатія Такоцубо — Синдром Бругада — Масивна тромбоемболія легеневої артерії — Пухлинне проростання |
| Крок 5 – Наявність ST елевації, але з негативними зубцями T. Елевація ST може зберігатися у пацієнта зі зниклим болем після спонтанної реперфузії або при підгострому процесі. | Елевація ST у поєднанні з негативними зубцями T. – Підгострий інфаркт міокарда – Патерн Велленса |
Табл.3. Відсутність елевації ST, що відповідає критеріям STEMI
| Відсутність елевації сегмента ST, що відповідає критеріям STEMI | |
| Крок 6 – Розпізнати певні закономірності тільки за допомогою елевації ST в одному відведенні | – Патерн Аслангера – Ознака південноафриканського прапора на ЕКГ |
| Крок 7 – Уважно вивчіть ЕКГ, щоб виявити незначну елевацію ST | – Мінімальні реципрокні зміни — Дослідити пари протилежних відведень — Використовуйте формули для диференціальної діагностики доброякісного варіанту елевації сегмента ST та OMI |
| Крок 8 — Якщо немає елевації ST, шукайте депресію ST | «Задній» інфаркт міокарда Патерн Де Вінтера |
| Крок 9 – Шукайте найгостріші зубці T | |
| Крок 10 — Перевірте все ще раз |
Тепер розберемо детальніше обидві таблиці 2 і 3 з компонентами, що входять до їх структури.
Елевація сегмента ST, що відповідає критеріям STEMI
При виявленні на ЕКГ елевації сегмента ST, що відповідає універсальним критеріям STEMI, базуючись на різноманітній етіології елевації та відносно низькій частоті гострої оклюзії коронарної артерії, було встановлено, що тільки 2-5% пацієнтів, які звертаються у відділення невідкладної допомоги з болем у грудній клітці, мають оклюзійний ІМ (OMI/ІМО), і лише половина пацієнтів з ЕКГ, що відповіає STEMI, мають гостру оклюзію коронарної артерії.
Щоб уникнути хибно-позитивних STEMI і вірно їх інтерпретувати, перш ніж формулювати остаточний діагноз оклюзійного ІМ (OMI/ІМО) необхідно спочатку швидко виключити інші ЕКГ патології, які проявляються неішемічною елевацією сегмента ST.
Крок 1 – Виключення артефактів. Слід переконатися, що елевація сегмента ST не має артефактного зовнішнього вигляду.
- Передсердна активність
- Електромеханічна асоціація
- Фільтрування ЕКГ.
Розберемо детальніше кожен артефакт.
Передсердна активність
Хвиля реполяризації перевернутого зубця P або хвилі тріпотіння можуть бути накладеними на сегмент ST і імітувати елевацію сегмента ST.
У таких ситуаціях дуже часто спотворюється електрокардіографічна крива у нижніх відведеннях, що призводить до невеликої явної елевації сегмента ST, яка характеризується змінами варіабельності амплітуди елевації при зміні інтервалів між ударами. Порівняння з попередньою ЕКГ може бути показовим.
Зубець Р має свою хвилю реполяризації (Та), яка починається відразу за Р, переважно прихована в QRS, але може поширюватися на сегмент ST і спотворювати його. Хвилю Та можна іноді добре бачити при довгому інтервалі PQ (AV блокада I ступеня), а особливо добре видно при випаданні QRS.
Низькопередсердний ритм, що викликає явну елевацію у II та III відведеннях.
Хвилі тріпотіння, що викликають очевидну елевацію ST у відведеннях II і III.
Електромеханічна асоціація
Незвичайний тип артефакту, який часто викликається записом артеріальної пульсації на записуючий електрод. Необхідно переконатися, що в одному з відведень від кінцівки є цілком нормальний зовнішній вигляд ЕКГ, це стандартне відведення від кінцівки, в якому причинний електрод не використовується.
Крім того, цей артефакт може рідко вплинути на всі відведення, якщо джерелом артефакту є електрод правої руки та апарат ЕКГ використовує відведення I та II для розрахунку III відведення замість прямого вимірювання різниці потенціалів лівої руки – лівої ноги.
Рекомендовано виконувати реєстрацію ще однієї ЕКГ після перевірки електродів, якщо контур хвиль робить несподіваний та підозрілий поворот.
Артефакт електромеханічної асоціації, викликаний променевим імпульсом зліва
Фільтрування ЕКГ
У поодиноких випадках фільтрація ЕКГ може викликати артефактну елевацію ST. Це особливо актуально, коли фільтр високих частот (нижній з двох чисел, які позначають частоти фільтра на папері ЕКГ) встановлено до 0,5 Гц, а в режимі реального часу використовувалися дефібрилятори, приліжкові монітори, які використовують цей режим за умовчанням. Завжди насторожують відведення із глибокими зубцями S, які ніколи не викликають конкордантну елевацію ST.
Невеликі хвилі на ізоелектричній лінії можуть свідчити про наявність даного артефакту.
Якщо є підозра, перевірте, чи працює фільтр високих частот. Якщо встановлено високе значення, зменште його до 0,05 Гц і повторіть ЕКГ. Крім того, переконайтеся в однакових налаштуваннях, які використовувалися для порівняння серійних ЕКГ.
Артефактна елевація ST через встановлення фільтра високих частот до 0,5 Гц та використання ручного режиму
Крок 2 – Виключення порушень деполяризації. Слід виключити вторинну елевацію ST у разі порушення деполяризації.
Необхідно визначити, чи є комплекс QRS широким.
Якщо це так, то очікуються вторинні відхилення ST-T навіть без наявності OMI/ІМО. У цих ситуаціях відхилення ST знаходиться у напрямку, який є протилежним напрямку основного вектора QRS, і воно пропорційно амплітуді комплексу QRS, що називається «відповідний дисонанс».
- Блокада лівої ніжки пучка Гіса
- Ритм шлуночкової стимуляції
- Блокада правої ніжки пучка Гіса
- Синдром Вольфа-Паркінсона-Уайта
- Гіперкаліємія
Блокада лівої ніжки пучка Гіса
Деяку дискордатність елевації ST (як і відповідну дискордантну депресію ST) слід очікувати при блокаді лівої ніжки пучка Гіса (БЛНПГ), при якій завжди присутня неішемічна елевація ST у відведеннях V1-V4, де реєструються глибокі зубці S. Тим не менш, у випадках, коли дискордантна елевація ST надмірна, слід виключати супутній передній OMI/ІМО.
Хоча широко відомі критерії Сгарбоси визначають «надмірно дискордантну елевацію ST» як ≥5 мм незалежно від відповідного QRS, модифіковані критерії Сгарбоси версії Сміта та ін. використовують співвідношення елевації ST у точці J до попередньої хвилі S. Будь-яка елевація вище чверті відповідного зубця S дуже специфічна для виявлення OMI/ИМО.
І навпаки, конкордатна елевація ST, навіть якщо лише 0,5 мм лише в одному відведенні, не може бути пояснена порушенням провідності і завжди вважається патологічною і дуже специфічною для OMI/ІМО.
Найбільш відомим та ефективним є алгоритм, заснований на застосуванні критеріїв Сгарбоси у модифікації Сміта.
Принципи алгоритму:
- при відсутності ГІМ ніде не повинно бути конкордантної елевації ST або конкордантної депресії ST (тобто зміщення ST в ту ж сторону, куди в основному направлений вектор QRS);
- при відсутності ГІМ не повинно бути надмірної дискордантної елевації ST (якщо елевація ST у точці J більше 25% від глибини QS у цьому ж комплексі – дуже ймовірний ГІМ).
Докладніше:
Ритм шлуночкової стимуляції
Правошлуночкова кардіостимуляція може викликати аналогічні порушення провідності.
Нещодавні дослідження продемонстрували, що в таких ситуаціях також можна використовувати критерії Сгарбоси та модифіковані критерії Сгарбоси для діагностики OMI/ІМО.
Отже, за наявності БЛНПГ або правошлуночкової стимуляції необхідно звернути увагу на:
(1) надмірно дискордатне відношення (ST/S > 1/4) або
(2) навіть мінімальна конкордантна елевація ST.
1 мм конкордатної депресії у будь-якому відведенні з V1-V6 слід розглядати як первинну зміну та інтерпретувати відповідно.
Блокада правої ніжки пучка Гіса
Блокада правої ніжки пучка Гіса (БПНПГ) зазвичай не викликає елевацію ST, але іноді призводить до невеликої дискордантної депресії ST у відведеннях V1-V3.
Це особливо важливо при збігу БПНПГ з базальним нижньобоковим (раніше називався заднім) ІМ.
Хоча немає дослідження, в якому конкретно вивчалися б це поєднання, надмірно дискордатну депресію ST, яка зазвичай більша 1 мм, непропорційну попередньому зубцю R’, слід розглядати як первинний у цьому привід для верифікації OMI/ІМО.
Гіпертрофія правого шлуночка (відхилення осі вправо та великий зубець R в V1) з деформацією можуть імітувати цю картинку, але навіть у цьому випадку депресія ST повинна оцінюватися пропорційно до надмірного вольтажу зубця R.
Синдром Вольфа-Паркінсона-Уайта
Порушення деполяризації, що виникає внаслідок синдрому Вольфа-Паркінсона-Уайта, може викликати елевацію ST, яка імітує OMI/ІМО. Якщо є дельта-хвиля, слід підозрювати, що елевація ST може бути вторинною, а не первинною.
Гіперкаліємія
Значна гіперкаліємія може викликати елевацію ST. Високі зубці T, пов’язані з гіперкаліємією, гострі, загострені, симетричні та мають вузьку основу.
Елевація ST, викликана гіперкаліємією, зазвичай виникає після деякого подовження QRS і часто зустрічається у відведеннях V1-V3 з особливо впізнаваним малюнком, що нагадує синдром Бругада – виражена опукла елевація ST у відведеннях V1, V2 та V3, з інверсією кінцевої частини зубця Т. При цьому QRS часто зберігає «надшлуночкову» форму, тобто у ньому немає морфологічних ознак блокади будь-якої ніжки пучка Гиса.
Рідше гіперкаліємія може спричинити елевацію ST у нижніх або високих бічних відведеннях.
При явному подовженні QRS високі зубці R в aVR, піковий зубець T або АВ-проведення слід враховувати в оцінці гіперкаліємії.
За наявності супутнього цукрового діабету при розвитку кетоацидозу та гіперкаліємії можуть змінюватися ЕКГ з елевацією сегмента ST, що може супроводжуватися помилковим виконанням коронарографії таким пацієнтам. А насамперед необхідно нормалізувати рівень калію. Крім справжнього синдрому Бругада є низка станів, які здатні тимчасово імітувати його ЕКГ-картину (т.зв. бругадоподібні зміни). Однією з найпоширеніших причин появи бругадоподібних змін на ЕКГ є гіперкаліємія. Наявність в анамнезі цукрового діабету є підставою для того, щоб запідозрити порушення метаболізму як причину змін, виявлених на ЕКГ, а симптоматика болю в животі може бути як проявом ГІМ (частіше нижнього, але не переднього), так і проявом гіперкаліємії. У такому разі необхідне ургентне внутрішньовенне введення кальцію – навіть до отримання лабораторного підтвердження гіперкаліємії, оскільки ризик розвитку фатальної аритмії при гіперкаліємії дуже високий.
Крок 3 – Виключення інших причин вторинної елевації ST.
Виключіть інші причини вторинної елевації ST. Якщо тривалість QRS є нормальною, але його амплітуда або конфігурація аномальні, у такому випадку може мати місце патологія, яка впливає як на деполяризацію, так і реполяризацію.
- Гіпертрофія лівого шлуночка — Використовуйте ST/T ≥1/6 для виявлення OMI/ІМО.
- Персистируюча елевація ST — Використовуйте T/QRS ≥1/3 для виявлення OMI/ІМО.
Гіпертрофія лівого шлуночка
Подивіться на амплітуду комплексу QRS. Якщо є високий вольтаж, що демонструє гіпертрофію лівого шлуночка (ГЛШ), можна побачити деяку елевацію ST у відведеннях із глибокими зубцями S (зазвичай V1-V3), що може імітувати ІМпST.
Якщо амплітуда елевації ST більше однієї шостої амплітуди зубця S в одному з цих відведень, це може бути дуже підозріло для ІМО. Випукла морфологія може спостерігатися при ГЛШ і не обов’язково вказує на ІМО. ST депресія у V5 та V6 з реципрокною елевацією ST aVR часто зустрічається при ГЛШ та може імітувати ГКС.
ГЛШ з високою вольтажністю у відведеннях від кінцівок може також призводити до неішемічної нижньої елевації ST з реципрокною депресією ST в aVL.
Персистируюча елевація ST
За наявності елевації ST і добре сформованих зубців Q особливо зубців QS (повна відсутність зубця R), у відведеннях V1-V4, можлива стійка елевація ST після перенесеного інфаркту міокарда (яка раніше називалася «формою аневризми шлуночків»).
Оскільки елевація ST виявляється і при OMI/ІМО, і при стійкій елевації ST після перенесеного інфаркту міокарда з зубцями Q, вирішальне значення щодо диференціації має розмір зубців T, оскільки гострий OMI/ІМО має відносно великі зубці T.
Якщо є одне відведення серед V1-V4, в якому амплітуда зубця T перевищує одну третину від повного комплексу QRS, діагноз гострого OMI/ІМО ймовірний. Хибнонегативні результати можуть виникнути при тривалості болю в грудях >6 годин, тому що амплітуда зубця T зменшується по мірі зменшення життєздатного міокарда. На жаль, це правило не поширюється на диференціацію стійкої нижньої елевації ST, викликаної попереднім нижнім інфарктом міокарда від нижнього OMI/ІМО, яка, як і раніше, залишається дуже складним діагностичним завданням.
Крок 4 – Виключення інших причин первинної елевації ST.
Виключіть інші причини первинної елевації ST:
- Перикардит (депресія ST aVL TQD)
- Рання реполяризація – депресія ST aVL TQD
- Інші причини:
- Міокардит
- Кардіоміопатія Такоцубо
- Синдром Бругада
- Масивна тромбоемболія легеневої артерії
- Пухлинне проростання
Перикардит
Якщо комплекс QRS у нормі, необхідно оцінити локалізацію максимальної елевації ST. При поширеній елевації ST причиною елевації може бути перикардит. Оскільки перикардит зустрічається на ЕКГ набагато рідше, має нижчу претестову ймовірність, ніж OMI/ІМО з надмірною діагностикою, то часто пропускається.
Основне припущення полягає в тому, що поширена елевація ST може бути викликана перикардитом, за винятком наявності у пацієнта гемодинамічної нестабільності, оскільки цей патерн елевації ST може спостерігатися у пацієнтів з оклюзією лівої передньої артерії (ПНА).
Передньо-бічний OMI/ІМО з оклюзією лівої огинаючої або правої коронарної артерії часто імітує перикардит, проте при перикардиті ніколи не буває реципрокної депресії ST в aVL. Таким чином, наявність реципрокної депресії ST в aVL може допомогти відрізнити OMI/ІМО від перикардиту.
Відсутність реципрокної депресії ST в aVL часто зустрічається при оклюзії ПМШВ, і не слід покладатися на виключення OMI/ІМВ «Ви діагностуєте перикардит на свій страх та ризик».
Проте деякі індикатори з’являються при OMI/ІМО і рідко можуть бути зареєстровані при перикардиті:
(1) Відсутність реципрокної депресії ST, крім aVR та рідше V1;
(2) Співвідношення елевації ST і зубця T > 1/4, особливо у лівих бічних відведеннях (що допомагає відрізняти перикардит як від ранньої реполяризації, так і від OMI/ІМО, але не відрізняє два останні);
(3) Найбільш виражена елевація ST у бічних та нижніх відведеннях.
Наявність будь-якої депресії ST в aVL, зубці Q, що утворюються, опукла елевація ST, термінальне спотворення ST елевацією комплексу QRS і тривалий інтервал QT є ознаками OMI/ІМО. Депресія PR – це часта знахідка в нормі, проте депресія PR > 0,8 мм є більш характерною для перикардиту, особливо коли виникає і у відведеннях від кінцівок, і в грудних відведеннях.
Докладніше:
Рання реполяризація
Рання реполяризація визначається як:
(1) наявність виїмки або розмиття в кінці комплексу QRS, які повністю перевищують ізолінію на схилі помітного зубця R;
(2) наявність перевищення точки J, що дорівнює або більше 0,1 мВ у двох або більше суміжних відведеннях, за винятком відведення V1 – V3; та
(3) тривалість QRS менше 120 мілісекунд – досить часте явище з частотою 2% -31%.
Відмінні риси при СРРШ:
- Є дифузна елевація ST.
- Елевація ST більше у відведенні II, ніж III.
- Немає реципрокної депресії ST, особливо aVL.
- Майже у кожному відведенні є виразні зубці J.
- Форма сегмента ST не характерна для ішемічної елевації (вона увігнута, а при ішемії зазвичай горизонтальна або опукла), є зубці J V3-4 (ознака при СРРШ) – зубці R у грудних відведеннях не “провалені”, дуже добре наростають з V1 по V3 -4.
- Зубець S у тих же відведеннях добре виражений (при ішемії він часто «підтягується» до ізолінії, а іноді зовсім зникає) — відсутні скарги стенокардитичного характеру, порушення гемодинаміки.
Оскільки ці зміни можуть виникати при нижній або бічній елевації ST, це є частою причиною помилкових катетеризацій та активацій реперфузійних команд.
Щоб відрізнити ранню реполяризацію від нижньобокового OMI/ІМО, необхідно перевірити, чи немає реципрокної депресії ST у відведенні aVL, що вказує на нижній OMI/ІМО.
OMI/ІМО слід підозрювати особливо якщо є пропорційно великі зубці T на додаток до елевації ST.
Присутність J-хвилі частіше зустрічається при ранній реполяризації, ніж при OMI/ІМО, але може бути в обох випадках. Коли елевація ST обмежена середніми передніми відведеннями, порівняно з доброякісним варіантом передньої елевації ST використовуйте одну з диференціально-діагностичних формул для переднього OMI/ІМО.
Докладніше:
Відмінності міоперикардиту від синдрому ранньої реполяризації шлуночків:
відношення «сегмент ST/зубець T до V6»:
- 0,25 – ймовірніше, перикардит;
- < 0,25 – ймовірніше, рання реполяризація шлуночків.
Інші причини
- Міокардит
- Кардіоміопатія Такоцубо
- Синдром Бругада
- Масивна тромбоемболія легеневої артерії
- Пухлинне проростання
Є деякі інші причини елевації ST, деякі з яких, як правило, можуть бути виключені тільки після отримання інтактних коронарних артерій при ангіографії, наприклад, міокардит або кардіоміопатія Такоцубо.
Синдром Бругада, а також затримка провідності, викликана блокуванням натрієвих каналів лікарськими препаратами, може викликати елевацію ST в V1-V3, яка може бути помилково інтерпретована як OMI/ІМО, але їхня морфологія відрізняється.
Синдром Бругада типу 1 має зубець R’ з низхідною елевацією ST, а тип 2 має сідлоподібну елевацію ST, що робить малоймовірним діагноз OMI/ІМО.
Масивна тромбоемболія легеневої артерії може проявлятися елевацією ST у V1 – V3, яка імітує OMI/ІМО правого шлуночка.
Також у деяких дослідженнях повідомлялося про пухлинне проростання.
Навіть при нормальній ангіограмі деякі випадки все ще можуть бути ІМ з нормальними коронарними артеріями (MINOCA), багато з яких є ГКС внаслідок тромбозу, який піддається повному лізису в артерії, яка має лише позапросвітну атеросклеротичну бляшку.
Крок 5 – Наявність ST елевації, але з негативними зубцями T.
Елевація ST може зберігатися у пацієнта зі зниклим болем після спонтанної реперфузії або при підгострому процесі.
Елевація ST у поєднанні з негативними зубцями T:
- Підгострий інфаркт міокарда
- Патерн Велленса
Підгострий інфаркт міокарда
У цій ситуації можна зустріти ЕКГ з елевацією ST та негативними зубцями T. Ці зміни на ЕКГ, серед іншого, важливіші, ніж тривалість болю в грудях при визначенні гостроти. Більший зубець T та відсутність зубців Q або менші зубці Q та відсутність хвиль QS характерні для найгострішої фази. Невеликий або неглибоко перевернутий зубець T або зубець Q, що утворився, вказують на низьку ймовірність гостроти процесу. Зубець QS з невеликою інверсією зубця T типовий для завершеного ІМ.
Навпаки, глибока симетрична інверсія зубця Т означає реперфузію в контексті життєздатного міокарда, що залишився, зазвичай зі збереженими зубцями.
Оцініть термінальну інверсію зубця T! Повністю зубці Q, що утворилися, і неглибока інверсія зубців T можуть вказувати на завершений інфаркт, при якому екстрена катетеризація викликає протиріччя.
Картина ЕКГ при ІМ на підгострій стадії може нагадувати ЕКГ при аневризмі ЛШ, іноді розрізнити їх дуже складно.
Як правило, аневризм не дає такої високої елевації ST як підгострий ІМ:
1) Якщо у відведеннях V1-V4 комплекси QRS мають конфігурацію «QS» + елевацію ST, і при цьому хоча б в одному з цих відведень співвідношення T/QS > 0,36, слід підозрювати підгострий (або гострий) ІМпST.
2) (TV1 + TV2 + TV3 + TV4) / (QSV1 + QSV2 + QSV3 + QSV4)
< 0.22 – швидше за все, аневризма ЛШ;
≥ 0.22 – швидше, гострий або підгострий передній інфаркт.
Патерн Велленса
Термінальна (тип А Велленса, виявлена в ранній період після реперфузії) або глибока симетрична інверсія зубця T без елевації ST (тип B Wellens, який зазвичай походить від патерну A), з переважно збереженими комплексами QRS вказує на спонтанну реперфузію зі збереженням нестабільного тромботичного ураження у коронарній артерії.
У комбінації з попереднім болем у грудях, який проходить під час реєстрації ЕКГ, цей ЕКГ патерн називається «синдром Велленса».
На відміну від уявлення, що синдром Велленса це лише феномен ПМШВ та передньої стінки, ЕКГ-патерни реперфузії OMI/ІМО видно у всіх коронарних артеріях та відведеннях ЕКГ.
Ці пацієнти потребують термінового лікування, направлення до катетерної лабораторії.
Доки не буде проведена реперфузія, за цими пацієнтами також слід уважно спостерігати на предмет рецидиву болю, елевації ST або псевдо нормалізації зубців Т, які вказують на повторну оклюзію. Одне правило – великий вертикальний зубець T при оклюзії можливий лише за великої кількості життєздатного міокарда; великий інвертований зубець T виникає при реперфузії (якщо вона не реципрокна), але лише у контексті великої кількості життєздатного міокарда.
Докладніше:
Відсутність елевації сегмента ST, яка відповідає критеріям STEMI
Крок 6 – Розпізнати певні закономірності тільки за допомогою елевації ST в одному відведенні.
- Патерн Аслангера
- Ознака південноафриканського прапора на ЕКГ
Патерн Аслангера
1) Елевація ST у відведенні III, але в жодному іншому з нижніх відведень, а також в aVR та V1.
2) Супутня депресія ST у будь-якому з V4-V6 з позитивним/термінально позитивним зубцем T.
3) Сегмент ST у V1 > V2
Патерн Аслангера може вказувати на обмежений нижній OMI/ІМО з багатосудинною поразкою.
Докладніше:
Ознака південноафриканського прапора на ЕКГ
Інший патерн з декількома несуміжними елеваціями ST – це середній передній OMI/ІМО, викликаний оклюзією першої діагональної або проміжної артерії. У цьому патерні елевація ST присутня у відведеннях I, aVL і V2, депресія ST — у нижніх відведеннях (III, aVF).
Докладніше:
Крок 7 – Уважно вивчіть ЕКГ, щоб виявити незначну елевацію ST.
Одне з обмежень підходу STEMI (ІМпST) полягає в тому, що він відокремлює аналіз елевації ST з контексту аналізу всього комплексу QRS.
Реполяризація завжди полягає у деякому пропорційному зв’язку з деполяризацією, і таким чином, елевація ST часто дуже висока при ГЛШ та дуже низька у відведеннях з низькою вольтажністю QRS. Крім того, пацієнти з елевацією ST в нормі мають іншу морфологію QRS, ніж пацієнти з ішемічною елевацією сегмента ST, а саме – у них є більш висока амплітуда зубців R і комплексу QRS.
Великий розмір зубця Т по ширині, висоті та об’єму – важлива підказка до того, що будь-яка елевація ST є ішемічною, його відсутність є доказом відсутності ішемії.
Нарешті, помірне подовження інтервалу QT є одним з основних проявів ішемії. Отже, будь-яку елевацію ST завжди слід інтерпретувати у межах контексту QRST.
Для виявлення незначної елевації ST:
- Мінімальні реципрокні зміни.
- Дослідити пари протилежних відведень.
- Використовуйте формули диференціювання доброякісної елевації ST та OMI.
Три чверті OMI/ІМО, пропущених при первинній оцінці, можна розпізнати за незначною елевацією сегмента ST. Більшість не діагностованих пропущених елевацій ST на перший погляд проявляються в контексті комплексів QRS з пропорційно низькою амплітудою і/або мають пропорційно високі зубці T. Іноді найвпізнаваніша ознака – це реципрокна депресія сегмента ST, що має спонукати до ретельного вивчення протилежного відведення будь-якої незначної елевації ST.
Також необхідно брати до уваги, що ЕКГ з аномальним комплексом QRS, особливо у відведеннях від кінцівок — гіпертрофії міокарда ЛШ, БЛНПГ, синдромі Вольфа-Паркінсона Уайта, відомій нижній аневризмі лівого шлуночка або ритмі кардіостимуляції, часто мають реципрокну депресію сегмента ST вихідно навіть без ішемії.
Навпаки, ЕКГ пацієнтів із міокардитом часто маніфестує реципрокною елевацією ST, яку неможливо відрізнити від ІМпST без ангіографії. Щоб розпізнати їх, гарною відправною точкою є «низькі відведення та aVL», де QRS амплітуда зазвичай низька. По-перше, зверніть увагу на елевацію ST або високі зубці T в нижніх відведеннях, особливо відведенні III, а потім подивіться на aVL для будь-якого ступеня депресії ST, а також інверсії зубця T, оскільки це ознаки, які підтверджують підозру, що мінімальна елевація ST в нижніх відведеннях може бути нижнім OMI/ІМО. Інвертований зубець T може бути взаємно протилежним, більшим у порівнянні з QRS (реципрокно надгострі).
Потім пошукайте будь-які депресії ST у нижніх відведеннях, як ознаку оклюзії лівої огинаючої артерії, діагональної або проксимальної оклюзії ПМШВ. Вони можуть виявлятися як украй мінімальними елеваціями ST в aVL або лише більш високим зубцем T щодо QRS. У нижніх відведеннях можуть бути інвертовані зубці Т, які також можуть бути більш високими реципрокно щодо QRS (реципрокно найгостріший). Щоб провести диференціальний діагноз причинної артерії, подивіться прекардіальні відведення. Якщо в V2 є депресія ST або підозра на неї, то це швидше оклюзія лівої огинаючої артерії з базальним нижньобоковим («заднім») залученням. Якщо елевація ST виявлена тільки в V2, а у всіх інших прекордіальних відведеннях – депресія ST, це вказує на середньо-передній OMI/ІМО. Якщо є передня елевація ST, тоді це передній ІМ, ймовірно, викликаний оклюзією ПМШВ проксимальніше першої діагональної артерії.
Тим не менш, локалізація вогнища ураження може бути хибною, коли ішемічні зміни дуже мінімальні. Після того, як Ви переконалися, що відсутні реципрокні відхилення ST або найгостріші зубці T у відведеннях від кінцівок, перевірте, чи є реципрокна депресія V5-V6.
Це не очікується при доброякісному варіанті елевації сегмента ST і робить будь-яку елевацію ST у правих прекордіальних відведеннях дуже підозрілою щодо переднього OMI/ІМО. В іншому випадку це також може бути переднім OMI/ІМО без реципрокних змін.
Без підтвердження реципрокних змін це досить складне завдання, оскільки передні відведення V2-V4 зазвичай показують певний ступінь елевації ST. Керівні принципи відповідно збільшують поріг елевації ST для V2-V3 відповідно до віку та статі, але це не завжди допомагає, тому що ішемічна елевація ST часто не така висока.
Хоча опуклість вгору або прямий сегмент ST специфічні при ішемічній елевації ST, вона відсутня приблизно в 40% випадків переднього OMI/ІМО.
Нормальна елевація ST завжди відображається вгору у всіх відведеннях V2-V6. Якщо в одному з відведень V2-V4 є елевація ST не менше 1 мм, формули допомагають відрізнити доброякісний варіант елевації сегмента ST від переднього OMI/ІМО з використанням наступних чотирьох змінних – елевації ST через 60 мс після точки J у V3, загальної амплітуди QRS у V2, амплітуди зубця R у V4 та інтервалу QT.
Чим вища амплітуда QRS в V2 і зубця R в V4, і чим менша елевація ST в V3 і чим коротший інтервал QT, тим менша ймовірність оклюзії ПМШВ. Почніть із простого правила, відніміть останні два з перших двох. Якщо результат нижче, ніж 12, висока ймовірність OMI/ІМО ПМШВ.
Коли результат приграничний, використовуйте складнішу формулу із чотирма змінними, яка пройшла зовнішню валідацію.
Пам’ятайте, що результати формули можуть бути хибнопозитивними при впливі на змінні інших умов (низький вольтаж QRS через ожиріння, перикардіальну рідину, міокардит; або надмірно подовжений інтервал QT з різних причин).
Крок 8 — Якщо немає елевації ST, шукайте депресію ST.
- “Задній” інфаркт міокарда
- Паттерн Де Вінтера
“Задній” інфаркт міокарда
Якщо є якісь депресії ST у нижніх відведеннях, шукайте надгострі зубці Т у прекордіальних відведеннях, оскільки іноді нижня реципрокна депресія ST передує значній елевації ST у передніх відведеннях або більш очевиднійелевації ST.
Паттерн Де Вінтера
Інший особливий патерн з депресією – це патерн де Вінтера, який проявляється в депресії ST (особливо депресії в точці J), що передує високим, найгострішим зубцям Т у прекордіальних відведеннях.
Такі T-зубці не обов’язково високі, але вони широкі, як типові найгостріші зубці T. Присутність зубців Т де Вінтера вказує на проксимальний тип ураження ЛПНА, повну оклюзію або субоклюзію і такі пацієнти повинні отримати адекватну медичну допомогу негайно, не чекаючи, поки розвинеться елевація ST, оскільки цей патерн може трансформуватися в елевацію ST до настання значної загибелі міокарда.
Якщо є тільки депресія ST, особливо максимально виражена у відведеннях V2-V4, базальних нижньобокових відділах (раніше задні) OMI/ ІМО найбільш вірогідний. Задні відведення можуть бути інформативними.
Якщо є депресія ST у кількох відведеннях, особливо якщо вона максимальна до V5 та V6, включаючи відведення від кінцівок I та II, і які можуть бути пов’язані з реципрокною елевацією ST у відведеннях aVR або V1, це може вказувати на критичну багатосудинну поразку коронарних артерій або ураження стовбура лівої коронарної артерії, але без повної оклюзії у відповідних клінічних ситуаціях, особливо коли є відносно нормальна попередня ЕКГ.
Хоча ці патерни не вказують на OMI/ ІМО, вони характеризують пацієнтів у зоні ризику і, відповідно, тих, хто потребує раннього втручання.
Слід пам’ятати, що елевація ST в aVR є відображенням відведень кінцівок, тому не варто переоцінювати його важливість окремо.
Докладніше:
Крок 9 – шукайте найгостріші зубці T.
Надгострі зубці T часто бувають об’ємними, широкими біля основи та локалізуються в анатомічній ділянці.
Хоча найгостріші зубці T не мають формального визначення, вони часто недостатньо описуються за їхньою амплітудою.
Найгостріші зубці T краще визначати за їхнім «обсягом», і цей обсяг має співвідноситися до розміру QRS.
Обсяг вимірюється як площа під кривою, з урахуванням висоти, ширини, і кількості увігнутості вгору ST (більш прямий сегмент ST, чим більша площа, тим більше зубець Т). Можуть бути реципрокні зміни, які добре виявляються у вигляді реципрокних найгостріших зубців T (негативний та громіздкий).
NB! Завжди інтерпретуйте зубці T разом із їх комплексом QRS у контексті сегмента ST.
Якщо є підозра на передні гострі зубці T, використовуйте формули для диференціальної діагностики доброякісного варіанта елевації ST та переднього OMI/ІМО, але особливо важливими є повторні реєстрації ЕКГ.
Крок 10. — Перевірте ще раз!
Комплексне відображення алгоритму, що обговорюється, представлено на зображеннях:
Висновок
Існує безліч доступних інструментів ЕКГ по критеріям ST елевації для розпізнавання OMI/ІМО і диференціації OMI від тих станів, які імітують OMI. Вся ЕКГ повинна бути оцінена, включаючи зубці Q, зубці R, зубці S, сегмент ST, зубці T і інтервал QT. Оцінка амплітуди та ширини всіх зубців сприяють виявленню незначних змін при розшифровці ЕКГ.
На жаль, в даний час стратегія надання допомоги базується на наявності або відсутності елевації ST. Знайшовши елевацію ST, або переконавшись у її відсутності, лікар часто припиняє на цьому аналіз ЕКГ, переходячи до відповідного лікування, оскільки існуючі рекомендації дозволяють це зробити. Проте, це спричиняє хибнонегативні результати інтерпретації ЕКГ, що супроводжується підвищенням летальності.
Діагноз OMI/ІМО може бути пропущений на ЕКГ, особливо в руках тих, кому не вистачає досвіду, і навіть часом досвідчених експертів. Необхідно використовувати всі доступні методи ідентифікації пацієнтів з OMI/ІМВ.
Велика кількість пацієнтів не отримують адекватної медичної допомоги, якої потребують, інша ж частина пацієнтів піддається терапії та втручанням, яких насправді вони не потребують.
Можливо, нова парадигма OMI/NOMI дозволила б максимально скоротити кількість помилок, які зараз допускаються у визначенні наявності оклюзії під час використання парадигми STEMI/NSTEMI.
В даний час за наявності ЕКГ-ознак OMI слід діяти за алгоритмом, прийнятим для STEMI; при ЕКГ-картині, відповідної NOMI, слід діяти за алгоритмом, прийнятим для NSTEMI.
Класифікація STEMI/NSTEMI, як і раніше, залишається єдиною офіційно прийнятою.
Кожен лікар, парамедик або фельдшер, розпізнаючи за ЕКГ-критеріями STEMI(-) OMI, повинен розуміти, що він має справу з пацієнтом дуже високого ризику, який потребує екстреної стратегії реперфузійної терапії, тому що у цих пацієнтів надзвичайно високий ризик розвитку трансмурального ІМ з елевацією сегмента ST у найближчі хвилини/години. Спонтанний тромболізис із тимчасовою нормалізацією ЕКГ можливий, проте найчастіше короткочасний, а у цього пацієнта незабаром знову станеться оклюзія коронарної артерії. Такі пацієнти потребують екстреної госпіталізації до центру з можливостями проведення ЧКВ.
Під час транспортування пацієнтів рекомендується ретельно моніторувати всі показники, і що особливо важливо – реєструвати серію ЕКГ – бажано кожні 15 хв (а не годину-дві), по можливості виконати тропоніновий тест. Лікарі стаціонару повинні бути сповіщені, що готується прибуття такого пацієнта, щоб вони мали можливість активувати всю команду реперфузійного центру і підготували катетерну лабораторію до інтервенційного втручання. При госпіталізації в стаіонар необхідно продовжувати реєструвати серії ЕКГ та оцінювати тропонін у динаміці, по можливості виконати ЕХО-КГ.
Чи буде проведена заміна парадигми STEMI-NSTEMI на парадигму OMI-NOMI, а також проведена заміна системи загальноприйнятої у світі системи оповіщень, “STEMI alerts” на “OMI alerts” покаже час, проте, не слід забувати, що ЕКГ – важливий діагностичний інструмент, який не завжди слід використовувати ізольовано. Завжди слід враховувати клінічну картину та додаткову інформацію. Раніше інвертовані зубці T можуть здаватися нормальними при гострій оклюзії судин при псевдонормалізації. Якщо є підозра на оклюзію коронарної артерії щодо змін ЕКГ, важливо уважно стежити за реципрокними змінами та отримувати серійні ЕКГ кожні 15 хвилин і шукати зміни, що розвиваються, тому що ГКС — це динамічний процес. Інші допоміжні діагностичні процедури можуть допомогти діагностувати ГКС у пацієнтів з незначними змінами ЕКГ: безперервний моніторинг сегмента ST, ехокардіографія для оцінки аномалії руху стінок та оцінка кардіоспецифічних біомаркерів.
Зареєструйтеся на нашому сайті прямо зараз, щоб мати доступ до більшої кількості навчальних матеріалів!
Підписатися на наші сторінки:
Джерела:
1. Meyers HP, Bracey A, Lee D, Lichtenheld A, Li WJ, Singer DD, Kane JA, Dodd KW, Meyers KE, Thode HC, Shroff GR, Singer AJ, Smith SW. Comparison of the ST-Elevation Myocardial Infarction (STEMI) vs. NSTEMI and Occlusion MI (OMI) vs. NOMI Paradigms of Acute MI. J Emerg Med. 2021 Mar;60(3):273-284. doi: 10.1016/j.jemermed.2020.10.026. Epub 2020 Dec 9. PMID: 33308915.
2. Meyers PH, Weingart S, Smith SW. The OMI Manifesto. Dr Smith’s ECG blog 2018
3. Alblaihed L. The DIFOCCULT Trial: Time to Change from STEMI/NSTEMI to OMI/NOMI? REBEL EM
4. H. Pendell Meyers, Alexander Bracey, Daniel Lee, Andrew Lichtenheld, Wei J. Li, Daniel D. Singer, Zach Rollins, Jesse A. Kane, Kenneth W. Dodd, Kristen E. Meyers, Gautam R. Shroff, Adam J. Singer, Stephen W. Smith, Accuracy of OMI ECG findings versus STEMI criteria for diagnosis of acute coronary occlusion myocardial infarction, IJC Heart & Vasculature, Volume 33, 2021, 100767, https://doi.org/10.1016/j.ijcha.2021.100767.
5. Чернякова А.Ю., лікар функціональної діагностики. Відеолекція “DIFOCCULT 1” https://www.youtube.com/watch?v=lyOP0aj11dw&t=93s
6. Чернякова А.Ю., лікар функціональної діагностики. Відеолекція “DIFOCCULT 2” https://www.youtube.com/watch?v=4jya3JtI0dw&t=6542s
7. Чернякова А.Ю., лікар функціональної діагностики. Відеолекція ” DIFOCCULT 3″ https://www.youtube.com/watch?v=NbQxh2loBkA&t=32s
Пройдіть пов’язані симуляційні тренінги:
Консультація пацієнта із спонтанною дисекцією коронарних судин – рекомендації ОСКІ
Автори: Hanna Samoilova, Nataliia Lopina Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби…
Cимптомна брадикардія
Симптомна брадикардія виникає при зниженні частоти серцевих скорочень менше 50 ударів за хвилину. Найчастіше в…
Шлуночкові тахікардії
Автори: Т.Д. Данілевич, А.В. Зінченко, А.А. Сідоров Клінічна термінологія Шлуночкову тахікардію визначають як три або…
Тромбоемболія легеневої артерії
Тромбоемболія легеневої артерії (ТЕЛА) ‒ це загрозливе для життя захворювання, обумовлене оклюзією стовбура чи гілок…
Проведення експрес тесту на визначення маркерів некрозу міокарду
Автори: Т.Д. Данілевич, А.В. Зінченко, А.А. Сідоров У пацієнтів з ГКС може буде позитивний експрес-тест…
Гострий коронарний синдром без елевації сегменту ST
Автори: Т.Д. Данілевич, А.В. Зінченко, А.А. Сідоров Визначення Гострий коронарний синдром – це група симптомів…