Аортальний стеноз
Визначення
Аортальний стеноз – клапанне захворювання серця, що характеризується зменшенням площі отвору аортального клапана, що утруднює відтік крові з лівого шлуночка до аорти.
Етіологія
Найбільш поширені причини аортального стенозу включають:
- Склероз аортального клапана (АК): кальцифікація та фіброз стулок АК (найчастіша причина, виникає з віком, поширеність становить 35% у віці 75-85 років, патофізіологія подібна до атеросклерозу);
- Двостулковий аортальний клапан (BAV) у 15-20% випадків: злиття двох із трьох стулок АК внутрішньоутробно (найбільш поширена вроджена вада, поширеність 0,5-2,0%, вражає переважно чоловіків (3:1). Внаслідок цього відбувається дистрофічна кальцифікація та дегенеративні зміни клапана, симптоми аортального стенозу з’являються раніше, ніж при звичайному склерозі аортального клапана.
- Ревматична хвороба серця: рідкісна причина аортального стенозу у країнах з високим рівнем доходу через постійне використання антибіотиків для лікування стрептококового фарингіту, але залишається вагомою причиною аортального стенозу у країнах з низьким рівнем доходу, де антибіотики менш доступні. Стеноз спричинений комісуральним зрощенням.
Клапанний стеноз – це активний запальний процес, який багато в чому схожий з атеросклерозом, і має ті ж фактори ризику (вік, чоловіча стать, холестерин, гіпертонія, куріння), які сприяють формуванню стенозу.
Фактори ризику:
- Вік >60 років
- Двостулковий аортальний клапан
- Ревматична хвороба серця
- Хронічні захворювання нирок (пацієнти на діалізній терапії)
- Променева терапія грудної клітки
- Гіперліпідемія
- Гіпертонічна хвороба
- Підвищення рівня ліпопротеїну (а)
Епідеміологія
Аортальний стеноз є найпоширенішим захворюванням клапанів серця в промислово розвинених країнах (становить близько 40% всіх випадків клапанних захворювань).
Часто поєднується з аортальною регургітацією.
Поширеність: збільшується з віком (зростає разом із середньою тривалістю життя), може досягати 12,4% серед осіб ≥75 років (більшість випадків протікає безсимптомно, лише у 3,4% осіб віком ≥75 років мають важкий аортальний стеноз, який зазвичай має симптоми).
Патофізіологія
Зміни зумовлені утрудненням проходження крові з лівого шлуночка до аорти. Гемодинамічні порушення починаються зі зменшенням площі аортального отвору ≤ Копменсаторно подовжується систола лівого шлуночка та підвищується тиск в ньому. Завдяки цьому створюється більший градієнт тиску між аортою і лівим шлуночком. Лівий шлуночок різко гіпертрофується без значного збільшення порожнини. Хвилинний об’єм тривалий час залишається в нормі, при тяжкому стенозі – він значно знижується. В цьому випадку лівий шлуночок дилатується, в ньому підвищується кінцевий діастолічний тиск. Це призводить до подальшого зростання тиску в лівому передсерді, а потім ретроградно в легеневих венах. Виникає пасивна легенева гіпертензія, яка не досягає при цій ваді значних цифр та не призводить до гіпертрофії правого шлуночка. Коронарний кровотік при аортальному стенозі знижений, особливо під час систоли, що обумовлено впливом високого внутрішньошлуночкового тиску та збільшенням супротиву в товщі міокарду коронарному притоку.
На ранніх етапах серцевий викид можна підтримувати (механізми компенсації включають: підвищення адренергічної активності – ↑частоти серцевих скорочень (ЧСС), ↑артеріального тиску (АТ), та ↑скоротливості лівого шлуночка; підвищення активності ренін-ангіотензин-альдостеронової системи (РААС) – периферична вазоконстрикція, вазоконтрикція виносних артеріол, ↑переднавантаження; секреція натрійуретичних пептидів).
Пізніше зниження розтяжності лівого шлуночка зменшує серцевий викид, що спричиняє зворотній потік крові у легеневі вені та капіляри. Таким чином зростає постнавантаження на праві відділи серця (↑легеневий тиск) і виникає правошлуночкова серцева недостатність.
Класифікація
Система визначення стадій Американської кардіологічної асоціації (AHA)/Американського коледжу кардіології (ACC):
Використовується для моніторингу прогресування захворювання та визначення необхідності втручання
На основі ехокардіографічних критеріїв анатомії клапана та гемодинаміки (якщо ехокардіографія не забезпечує достатньої якості зображення, ці параметри також можна виміряти за допомогою інших діагностичних інструментів):
- Площа отвору аортального клапана (AVA): площа відкриття аортального клапана, виміряна під час систоли, є важливим фактором в оцінці тяжкості стенозу аортального клапана
- Трансаортальна швидкість: максимальна швидкість кровотоку, виміряна через аортальний клапан під час систоли; величина є обернено пропорційною до площі аортального клапана
- Середній градієнт тиску в аорті: різниця тиску між лівим шлуночком і висхідною аортою під час систоли (зазвичай тиск урівноважується відносно швидко, коли відкривається клапан, а клапанний стеноз обмежує збільшення тиску в аорті, одночасно збільшуючи тиск в лівому шлуночку, що призводить до більш високого градієнта тиску)
Термін «критичний аортальний стеноз» зазвичай використовується для опису тяжкого аортального стенозу (АС) та/або некомпенсованого АС, однак немає консенсусу щодо чітких критеріїв.
| AHA/ACC визначення стадії стенозу аортального клапана | |||||
| Тяжкість | Визначення | AVA | Трансаортальна швидкість | Середній градієнт тиску в аорті | |
| Стеноз від легкого до помірного | стадія А | Ризик АС | 3-4 | <2м/с | <10 мм.рт.ст |
| стадія В | Прогресуючий АС | Легкий: 1,5-2,9 | 2,0-2,9м/с | 10-19 мм.рт.ст | |
| Середній: 1,0-1,4 | 3,0-3,9м/с | 20-39 мм.рт.ст | |||
| Тяжкий стеноз | стадія С1 | Безсимптомний тяжкий АС з нормальною ФВ ЛШ | ≤1,0 | ≥4,0м/с | ≥40 мм.рт.ст |
| стадія С2 | Безсимптомний тяжкий АС з дисфункцією ЛШ (ФВ ЛШ<50%) | ||||
| стадія D1 | Симптоматичний тяжкий висококоградієнтний АС | ||||
| стадія D2 | Симптоматичний тяжкий низькоградієнтний АС зі зниженою ФВ ЛШ (<50%) | <4,0м/с | <40 мм.рт.ст | ||
| стадія D3 | Симптоматичний тяжкий низькоградієнтний АС з нормальною ФВ ЛШ | Індексований AVA ≤0,6 | |||
AVA – площа отвору аортального клапана
АК – аортальний клапан
АС – аортальний стеноз
ФВ – фракція викиду
ЛШ – лівий шлуночок
Клініка
Аортальний стеноз (АС) може роками залишатись безсимптомним, особливо при легкому або помірному АС. Симптоми зазвичай починають виникати, коли хвороба прогресує до тяжкого АС, і можуть бути як після фізичного навантаження, так і в стані спокою. Однак, слід пам’ятати, що пацієнти з тяжким АС можуть здаватись безсимптомними через зниження рівня щоденної активності.
Типові симптоми (зазвичай виникають, коли площа отвору аортального клапана становить <1 (норма 3-4
) і коли градієнт тиску стенозованого клапана становить >40-50 мм.рт.ст.):
- Задишка (зазвичай при фізичному навантаженні);
- Болі в серці (мають стенокардитичний характер – стискуючі, пекучі, загруднинної локалізації, асоційовані з фізичним навантаженням. Вони пов’язані з ішемією міокарда, котра зумовлена невідповідністю між метаболічними потребами значної маси міокарда та доставкою крові через коронарні артерії);
- Запаморочення та/або синкопе (спричинені зниженням серцевого викиду внаслідок обструкції клапана аорти, зазвичай виникає під час фізичного навантаження).
Так звана тріада SAD симптомів аортального стенозу (syncope, angina, dyspnea).
При появі застійних явищ в малому колі кровообігу з’являються скарги на важкість в правому підребер’ї, набряки нижніх кінцівок.
Діагностика
При фізикальному обстеженні типовими є блідість шкірних покривів (внаслідок малого серцевого викиду відбувається спазм судин шкіри), мала амплітуда артеріального тиску, зниження пульсового тиску, слабкий і повільний периферичний пульс (pulsus parvus et tardus).
Верхівковий поштовх при аортальному стенозі зазвичай не зміщений, але гіпердинамічний: високий, посилений, розлитий, резистентний, куполоподібний. Інколи можна пропальпувати подвоєний верхівковий поштовх, котрий спричинений потужним скороченням лівого передсердя в кінці діастоли, що відповідає IV тону серця під час аускультації, та систолічне тремтіння, котре відповідає систолічному шуму вигнання. При дилатації лівого шлуночка верхівковий поштовх зміщується вліво і вниз. Характерне відчутне систолічне тремтіння над біфуркацією сонних артерій і аорти.
Ключовими аускультативними ознаками аортального стенозу є грубий, інтенсивний, тривалий систолічний шум (виникає в результаті току крові через звужений отвір аортального клапана) та ослаблення аортального компоненту ІІ тону. Епіцентр систолічного шуму при аортальному стенозі знаходиться у точках вислуховування аортального клапана: ІІ міжребер’я біля правого краю груднини та у III-IV міжребер’ях біля лівого краю груднини. Шум нерідко добре вислуховується й на верхівці серця (феномен Галавардена), однак його гучність завжди максимальна у точках вислуховування аортального клапана. Систолічний шум при аортальному стенозі грубий, шкрябаючий, супроводжується пальпованим тремтінням. Цей мезосистолічний шум відокремлений від І тону і має характерну наростаючо-спадну форму (форма crescendo-decrescendo, «ромбовидний» шум, шум у формі ограненого діаманта). Систолічний шум вигнання при аортальному стенозі добре проводиться на судини шиї, на відміну від шуму при субаортальному стенозі (обструктивній гіпертрофічній кардіоміопатії). Гучність шуму не залежить від фаз дихання, але шум стає гучнішим при збільшенні потоку – наприклад, на фоні брадикардії або після екстрасистолічної паузи.
Гучність аортального компоненту ІІ тону прямо корелює з рухомістю стулок аортального клапана. Знижена мобільність стулок аортального клапана при його стенозуванні зумовлює ослаблення аортального компоненту ІІ тону; при повному знерухомленні стулок клапана аортальний компонент ІІ тону зовсім зникає. Це ще одна ознака важкого аортального стенозу.
Лабораторні дослідження, як правило, неспецифічні, тому рутинно не показані, однак, вони можуть бути корисними для виключення інших можливих захворювань.
- Мозковий натрійуретичний пептид BNP/кінцевий про гормон мозкового натрійуретичного пептиду NT-proBNP можуть бути підвищені у пацієнтів, що мають симптоми аортального стенозу.
- Тропонін І/Т може бути підвищеним у пацієнтів з аортальним стенозом і мати прогностичне значення.
Електрокардіографія (ЕКГ): зміни неспецифічні. Можуть бути ЕКГ-ознаки гіпертрофії лівого шлуночка (ГЛШ), неспецифічні зміни сегмента ST і зубця Т.
На ЕКГ зміни при гіпертрофії лівого шлуночка
Рентгенографія грудної клітки: використовується для визначення набряку легень або діагностики інших причин задишки. Можливі зміни включають:
- Видимі кальцинати в аортальному клапані можуть свідчити про серйозне ураження серця.
- Звуження ретрокардіального простору (в боковій проекції).
- Ознаки ремоделювання серця та ознаки гіпертрофії лівого шлуночка, застійні явища в легенях, постстенотичне розширення аорти.
Емпіричне правило: кардіоторакальний коефіцієнт (КТК) >0.5 зазвичай вказує на збільшену тінь серця.
«Золотий стандарт» діагностики аортального стенозу ехокардіографія.
Показання: оцінка структури, функції та ступеня стенозу аортального клапана, лівого шлуночка та інших клапанів.
- Трансторакальна ехокардіографія (ТТЕ) – рекомендоване первинне неінвазивне дослідження, яке використовується для підтвердження діагнозу та визначення тяжкості аортального стенозу.
- Черезстравохідна ехокардіографія (ЧСЕ) – метод ІІ лінії для підтвердження результатів ТТЕ (наприклад, через низьку якість зображення або похибку вимірювання) або планування оперативного втручання (підтвердити ступінь тяжкості та обрати розмір протеза). ЧСЕ також використовуються під час та після транскатетерної імплантації аортального клапана для оцінки функції клапана та виключення клапанного витоку крові.
Важкий стеноз аортального клапана при проведенні ЧСЕ.
Результати, що свідчать на користь аортального стенозу:
- Кальцифікація і звуження отвору аортального клапана
- Збільшення середнього градієнта тиску в аорті та трансаортальної швидкості
- Ознаки ремоделювання серця (наприклад, концентрична гіпертрофія міокарду)
Додаткові діагностичні методи:
- Стрес-тест низькими дозами добутаміну
Показання: аортальний стеноз стадія D з фракцією викиду ФВ лівого шлуночка <50% для визначення справжньої анатомічної тяжкості стенозу за рахунок інотропної дії (збільшення серцевого викиду) добутаміну.
Типові результати:
важкий стеноз – площа аортального клапана AVA не змінюється, збільшується трансаортальна швидкість та середній градієнт тиску в аорті;
помірний стеноз – AVA збільшується зі збільшенням ударного об’єму.
- Велоергометрія (ВЕМ) або тредміл-тест
Стандартна максимальна вправа на біговій доріжці (без ехокардіографії) є адекватною, а ключовими діагностичними параметрами є фізична здатність (порівняно з особами відповідного віку та статі без серцевих захворювань), симптоми під час фізичних навантажень та реакція артеріального тиску на фізичні вправи.
Показання: стадія С1-С2 аортального стенозу для оцінки фізіологічних змін під час фізичного навантаження.
Результати: виникнення стенокардії, важкої задишки, запаморочення або синкопе може свідчити про стадію D аортального стенозу (симптоми неспецифічні і можуть бути наслідком ішемічної хвороби серця або віку).
Протипоказ: встановлена стадія D аортального стенозу.
- Діагностична катетеризація серця
Діагностична катетеризація серця є точним тестом для оцінки площі аортального клапана, серцевого викиду та середнього градієнту тиску в аорті (Рекомендації АНА2020 та ESC2017 більше не рекомендують регулярно проводити інвазивні вимірювання гемодинаміки – існує певний ризик церебральної емболізації у пацієнтів із тяжким кальцинуючим аортальним стенозом, за винятком особливих складних випадків).
Слід розглянути пацієнтів, що мають симптоми, з непереконливим неінвазивним тестуванням або з розбіжністю між вираженістю симптомів і неінвазивним тестуванням.
- Коронарографія
Показана пацієнтам, яким планується втручання:
При клапанній хірургії – передопераційна стратифікація серцевого ризику для пацієнтів із стенокардією, зниженою ФВ лівого шлуночка, ознаками ішемії або іншими факторами ризику ішемічної хвороби серця (ІХС);
При транскатетерній імплантації аортального клапана – від середнього до високого ризику ІХС.
Результат: ознаки ІХС (наприклад, коронарний стеноз).
- Розширена візуалізація за допомогою комп’ютерної томографії серця (КТ) використовується у пацієнтів для виключення супутньої ІХС, якщо ймовірність катетеризації серця низька (КТ серця має високу негативну прогностичну цінність, якщо цей метод показує позитивні результати на користь ІХС, результати слід перевірити за допомогою коронарографії).
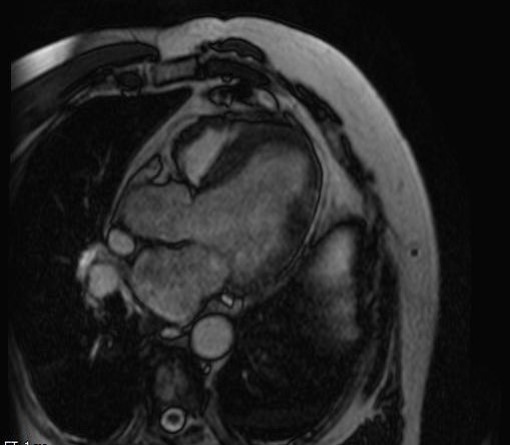
- Магнітно-резонансна томографія МРТ серця: надає точні відомості про анатомію та гемодинаміку, може бути корисним для оцінки тяжкості стенозу, але цей метод не завжди доступний.
- Позитронно-емісійна томографія – роль ПЕТ-КТ у клінічному лікуванні пацієнтів з аортальним стенозом не визначена, але це багатообіцяючий дослідницький підхід. Анатомічне зображення за допомогою КТ можна поєднати з фізіологічною інформацією, отриманою з зображення ПЕТ, щоб візуалізувати як кальцифікацію, так і запалення. Поглинання 18F -NaF вимірює активну мінералізацію, яка корелює з тяжкістю стенозу.
| Характеристика категорії аортального стенозу (АС) | |||||
| Категорія | AVA (см2) | сер. AVG (мм рт. ст.) | ФВЛШ (%) | SVi (мл/м2) | Примітки |
| високоградієнтний АС | <1,0 | >40 | N або ↓ | N або ↓ | тяжкий АС незалежно від показника ФВ ЛШ та потоку (N чи ↓) |
| низькопоточний, низькоградієнтний АС зі зниженою ФВ ЛШ | <1,0 | <40 | <50 | ≤35 | проведіть ехокардіографічний тест із навантаженням низькою дозою добутаміну з метою диференціювання істинно тяжкого АС та псевдотяжкого АСа |
| низькопоточний, низькоградієнтний АС зі збереженою ФВ ЛШ | <1,0 | <40 | ≥50 | ≤35 | типово у хворих старших вікових груп, асоціюється з малими розмірами шлуночка, значущою гіпертрофією лівого шлуночка та часто з артеріальною гіпертензією; діагностувати тяжкий АС складно, це вимагає виключення помилок при проведенні вимірювань, а також інших причин таких відхилень при ехокардіографічному дослідженніб,в |
| низькоградієнтний АС з нормальним потоком і збереженою ФВ ЛШ | <1,0 | <40 | ≥50 | >35 | найчастіше лише помірний АС |
| АС – аортальний стеноз, ФВ ЛШ – фракція викиду лівого шлуночка, N – норма, ↓ — знижений рівень, AVA – площа отвору клапана аорти, AVG – аортальний градієнт, SVi – індекс ударного об’єму. а Псевдотяжкий АС – це збільшення (під час тесту з добутаміном) AVA до >1,0 см² із нормалізацією потоку; додатково наявність контрактильного резерву (підвищення ударного об’єму на >20 %) асоціюється з кращими результатами лікування. б Ступінь кальцифікації аортального клапана при багатошаровій томографії корелює із запущеністю вади та подальшим перебігом захворювання. в Фактори, що збільшують ймовірність тяжкого АС у хворих із AVA <1,0 см² і сер. AVG <40 мм рт. ст. при збереженій ФВ ЛШ: 1) клінічні критерії (типові суб’єктивні симптоми, які не можна пояснити іншою причиною; похилий вік (>70 років); 2) якісні показники візуалізаційних методів дослідження (гіпертрофія лівого шлуночка; порушена функція поздовжніх волокон лівого шлуночка, яку неможливо пояснити іншим чином; 3) кількісні результати візуалізаційних методів дослідження (сер. AVG 30–40 мм рт. ст. (гемодинамічні вимірювання проводять за умов нормотензії); AVA ≤0,8 см²; низький потік (SVi <35 мл/м², підтверджений іншими методами, аніж стандартний доплерівський метод – вимірювання вихідного тракту лівого шлуночка при тривимірній черезстравохіднійЕхоКГ або багатошаровій КТ, МРТ серця, результати інвазивних досліджень); підвищений кальцієвий індекс при КТ [індекс Агатстона ≥3000 у чоловіків і ≥1600 у жінок — тяжкий АС дуже ймовірний; якщо ≥2000 у чоловіків та ≥1200 у жінок — тяжкий АС ймовірний) На підставі клінічних настанов ESC і EACTS 2017, модифіковано | |||||
Диференційна діагностика
| Аускультація при клапанних вадах серця | |||
| Нозологія | Точка максимального вислуховування | Характер шуму | Додаткові параметри |
| Аортальний стеноз | 2-ге міжребер’я справа (аортальний клапан) Точка Ерба | Грубий систолічний шум шкрябаючого характеру, наростаючо-спадної форми | Іррадіація шуму на сонні артерії М’який ІІ тон (S2) Клацання викиду |
| Недостатність аортального клапана | 2-ге міжребер’я справа (аортальний клапан) Точка Ерба | Високочастотний спадний діастолічний шум | Шум виникає одразу після ІІ тону («негайний» діастолічний шум) над верхівкою (шум Остіна Флінта), ІІІ тон серця |
| Мітральний стеноз | Верхівка серця (5-те міжребер’я по середньоключичній лінії зліва | Низькочастотний діастолічний шум (гуркіт) | Посилений (ляскаючий) І тон над верхівкою, тон (цокіт) відкриття мітрального клапана, IV тон серця |
| Недостатність мітрального клапана | Верхівка серця (5-те міжребер’я по середньоключичній лінії зліва Аксілярна ділянка зліва | Дмухаючий голосистолічний шум у формі плато | Проводиться у ліву пахвову ямку та міжлопатковий простір Шум посилюється при пробах з ізометричним навантаженням (стискування кистей в кулаки) |
| Стеноз клапана легеневої артерії | 2-ге міжребер’я зліва від грудини | Систолічний шум наростання-спадання | Можлива іррадіація в спину Ослаблення пульмонального компоненту ІІ тону та широке розщеплення ІІ тону |
| Недостатність клапана легеневої артерії | 2-ге міжребер’я зліва від грудини | Протодіастолічний шум | Діастолічний шум пульмональної регургітації, що є вторинним відносно легеневої гіпертензії, називається шумом Грема-Стіла |
| Трикуспідальний стеноз | 4-те міжребер’я зліва від грудини | Низькочастотний діастолічний шум | Шум підсилюється під час вдиху та після фізичного навантаження |
| Недостатність трикуспідального клапана | 4-те міжребер’я зліва від грудини | Голосистолічний шум | Збільшення інтенсивності шуму при вдиху (симптом Карвалло) |
Важливим завданням біля ліжка хворого є диференціація систолічного шуму аортального стенозу від систолічного шуму вигнання при обструктивній формі гіпертрофічної кардіоміопатії. Характерною аускультативною ознакою обструктивної форми гіпертрофічної кардіоміопатії є пізньосистолічний шум вигнання, який найкраще вислуховується над верхівкою серця та у ІІІ-IV міжребер’ї біля лівого краю груднини. Шум при гіпертрофічній кардіоміопатії не проводиться на судини шиї, не супроводжується ослабленням або відсутністю аортального компоненту ІІ тону, стає гучнішим під час проби Вальсальви або після прийому нітратів, стає тихішим після присідання навпочіпки. Типовою аускультативною знахідкою при гіпертрофічній кардіоміопатії є пресистолічний галоп (IV тон серця) та систолічний шум мітральної регургітації.
Диференційна діагностика по симптомах проводиться з наступними станами:
- Синкопе: серцеві причини – аритмії, гострий коронарний синдром, гостра серцева недостатність, міокардит, кардіоміопатії; судинні причини – циркуляторний шок, тампонада перикарда, легенева емболія, напружений пневмоторакс, субарахноїдальний крововилив, інсульт; інші причини – рефлекторне синкопе (вазовагальне, подразнення каротидного синуса, ситуативне синкопе), ортостатичне (внаслідок гіповолемії, спричинене прийомом ліків, нейрогенне, синдром поступальної тахікардії).
- Біль в грудях: серцеві причини – гострий коронарний синдром, тампонада серця, перикардит, міокардит, ендокардит, кардіоміопатії, розшарування аорти, інші клапанні захворювання, стабільна стенокардія, вазоспастична стенокардія, гіпертонічний криз, постінфарктний синдром, постперикардіотомічний синдром; легеневі причини – легенева емболія, напружений пневмоторакс, пневмонія, бронхіт, загострення бронхіальної астми, хронічного обструктивного захворювання легень (ХОЗЛ), гемоторакс, набряк легень, плевральний випіт, саркоїдоз легень, забій легені, інфаркт легені, абсцес легені, рак легень; причини, пов’язані з опорно-руховим апаратом – остеохондроз, травма грудної клітки, перелом ребер, забій ребер, остеоартроз грудино-ключичного суглоба, остеоартроз плечових суглобів, синдром Тітце, міалгія фізичного навантаження; шлунково-кишкові причини – перфорація стравоходу, синдром Меллорі – Вейса, синдром Бурхаве, гастроезофагеальна рефлюксна хвороба (ГЕРХ), гострий ерозивний гастрит/езофагіт, диспепсія, виразкова хвороба, жовчнокам’яна хвороба, холецистит, гострий панкреатит, гострий гепатит, абсцес печінки, синдром Фітца-Х’ю-Кертіса; ниркові причини – інфаркт нирки, капсулярна гематома нирки; дерматологічні причини – оперізуючий герпес; ревматологічні – ревматоїдний артрит, системний червоний вовчак, фіброміалгія; психологічні причини – генералізований тривожний розлад, панічний розлад/атака, великий депресивний розлад, соматоформний розлад. Вживання психоактивних речовин (кокаїн, метамфетамін, алкоголь).
- Задишка: серцеві причини – гострий коронарний синдром, розрив сосочкового м’яза, аритмії, тампонада серця, застійна серцева недостатність, міокардит, перикардит, ішемічна хвороба серця, інші клапанні захворювання, кардіоміопатія; легеневі причини – легенева емболія, пневмоторакс, забій легень, гемоторакс, жирова емболія, пневмонія, бронхіт, загострення ХОЗЛ/астми, плеврит, рак легень; шлунково-кишкові причини – асцит, ожиріння діабетичний кетоацидоз; неврологічні причини – інсульт, синдром Гієна-Барре, розсіяний склероз; психогенні причини – панічна атака, тривожний та соматоформний розлади; гематологічні причини – анемія будь-якого ґенезу.
Лікування
Аортальний стеноз єпрогресуючим захворюванням, тактика лікування якого залежить від тяжкості стенозу та вираженості симптомів. Патогенетичне лікування полягає у відновленні нормальних параметрів аортального клапана, шляхом заміни стенозованого клапана.
Підхід
- Симптоматичний та/або тяжкий аортальний стеноз (АС): зазвичай показана заміна або відновлення аортального клапана (вибір втручання – відкрите чи катетерне – залежить від класифікації АС, ехокардіографічних параметрів та хірургічного ризику).
- Безсимптомний, або легкий, або помірний АС: зазвичай лікується консервативно; розглянути можливість ранньої заміни аортального клапана у окремих пацієнтів.
- Всім хворим:
- консультація кардіолога та\або кардіоторакального хірурга
- забезпечення підтримуючої терапії (лікування коморбідних захворювань)
- моніторинг прогресування за допомогою серійної ехокардіографії
- забезпечення профілактики інфекційного ендокардиту для пацієнтів групи ризику
- лікування ускладнень АС (проведення реанімаційних заходів при необхідності, стабілізація стану та негайне хірургічне лікування)
Хірургічне втручання показано безсимптомним пацієнтам з тяжким АС, якщо функція лівого шлуночка (ЛШ) є зниженою (фракція викиду ЛШ < 50%).
Хірургічне лікування може також розглядатись для безсимптомних пацієнтів з тяжким стенозом і тяжкою гіпертрофією лівого шлуночка, значно збільшеною концентрацією натрійуретичних пептидів, порушенними показниками тесту з фізичним навантаженням або зниженням кров’яного тиску, спричиненими фізичними навантаженнями.
Механічні клапани зазвичай застосовуються для пацієнтів молодого і середнього віку, а біопротезні клапани – у літніх пацієнтів.
Якщо оперативний ризик високий, в якості альтернативної терапії все частіше застосовується перкутанний метод, відомий як транскатетерна імплантація аортального клапана (TAVI).
Тактика при важкому аортальному стенозі (на основі рекомендацій ESC і EACTS 2017, модифіковані):
- ТІАК – транскатетерна імплантації аортального клапана
- А – «Заміна та відновлення аортального клапана. Показання»
- Б – розгляньте можливість заміни клапана, якщо пікова швидкість кровотоку становить >5,5 м/с, або наявні великі кальцинати при прогресуванні пікової швидкості кровотоку 0,3м/с на рік, або значне підвищення концентрації натрійуретичних пептидів без іншої причини (> в 3 рази), або тяжка легенева гіпертензія (систолічний тиск в легеневій артерії >60 мм.рт.ст)
- В – нижче стартової величини
- Г – рішення повинна приймати команда лікарів («Heart Team») на основі клінічних ознак та анатомії клапана
Підтримуюча терапія
- Лікування супутніх захворювань
Обстеження пацієнтів щодо факторів ризику атеросклерозу (ASCVD) та лікування за необхідності.
- Гіпертонічна хвороба: дотримання стандартних рекомендацій щодо лікування, титрування доз для уникнення артеріальної гіпотензії.
Інгібітори ангіотензинперетворюючого ферменту іАПФ – можуть профілактувати ремоделювання серця.
Бета-блокатори застосовуються у пацієнтів з ішемічною хворобою серця.
Слід уникати призначення діуретиків (гіпертрофія може призвести до зменшення об’єму шлуночків, і в цьому випадку зменшення переднавантаження може призвести до падіння серцевого викиду).
- Гіперліпідемія: малоймовірно, що прийом статинів запобігатиме прогресуванню АС, однак негативного впливу не виявлено.
- Цукровий діабет: дотримання стандартних рекомендацій ведення та лікування.
Профілактична антибактеріальна терапія
- Ревматична хвороба серця: пацієнти повинні отримувати вторинну профілактику (наприклад, пеніцилін G бензатин 1,2 млн Од внутрішньом’язово кожні 3-4 тижні або сульфадіазин 1 г перорально 1 раз на добу).
- Стоматологічні процедури: розглянути можливість профілактики інфекційного ендокардиту для пацієнтів групи ризику (після заміни аортального клапана).
- Нестоматологічні процедури (езофагогастродуоденоскопія, черезстравохідна ехокардіографія, колоноскопія): антибіотикопрофілактика не рекомендована.
Заміна та відновлення аортального клапана (AVR)
Важливо! Наявність симптомів при фізичному навантаженні (задишка, стенокардія, синкопе) є показом до операції.
Показання:
- Симптоматичні пацієнти з тяжким аортальним стенозом (АС) з високим середнім градієнтом тиску в аорті (стадія D АС)
Безсимптомні пацієнти з тяжким АС та значно зниженою фракцією викиду (ФВ) лівого шлуночка (стадія С2) або операція на серці за іншими показаннями (стадія С або D АС) (наприклад, відхилення від норми у результатах тесту з навантаженням, що проявляються суб’єктивними симптомами, явно пов’язаними з вадою (розгляньте доцільність операції, якщо відхилення від норми проявлялось зниженням артеріального тиску нижче початкового значення));
- Можна розглянути у деяких пацієнтів із помірним (стадія В) та важким (стадія D) АС із специфічними характеристиками (залежно від оцінки профільного фахівця та результатів поглибленої діагностики АС).
Процедура: вибір типу клапана та підходу передбачає спільне прийняття рішень на основі багатьох факторів (наприклад, ризик кровотечі, вік, очікувана тривалість життя). Рекомендовано залучати до прийому рішення про втручання кардіолога, судинного хірурга, фахівця по заміні клапанних структур серця, анестезіологів.
- Хірургічна заміна (протезування) аортального клапана ХПАК (SAVR) рекомендована пацієнтам із:
- Вік <75 років
- Очікувана тривалість життя >20 років
- Пацієнти низького та середнього хірургічного ризику (STS або EuroSCORE II <4 %, logistic EuroSCORE <10 %)
Розрахунок короткострокового/хірургічного ризику STS:
Розрахунок ризику при кардіохірургічних втручаннях EuroSCORE II:
- Транскатетерна імплантація аортального клапана ТІАК(TAVR) рекомендована пацієнтам із:
- Вік ≥75 років
- Очікувана тривалість життя <10 років
- Пацієнти високого хірургічного ризику (STS або EuroSCORE II ≥4 %, logistic EuroSCORE ≥10 %)
- Серйозне супутнє захворювання (яке не було відповідним чином враховано в шкалах оцінки ризику)
- Кардіохірургічна операція в анамнезі
- Синдром старечої астенії
- Обмежена фізична мобільність та обставини, які можуть негативно впливати на процес післяопераційної реабілітації
- Променева терапія грудної клітки в анамнезі, ризик ушкоджень прохідних аорто-коронарних анастомозів під час стернотомії, очікувана невідповідність клапанного протезу для хворого, серйозна деформація грудної клітки або сколіоз
- Прогнозована виживаність >12 місяців
У певних групах пацієнтів можна розглянути невідкладну ТІАК (у пацієнтів з кардіогенним шоком, некомпенсованою серцево-легеневою недостатністю).
Абсолютні протипоказання до ТІАК:
- відсутність у медичному закладі профільних фахівців («Heart Team») та кардіохірургічного забезпечення;
- очікувана виживаність <1 року;
- низька ймовірність покращення якості життя після втручання у зв’язку з коморбідністю;
- тяжкі, первинні, співіснуючі вади інших клапанів, які значною мірою спричиняють симптоми, що спостерігаються у хворого, та які можна лікувати лише хірургічним шляхом;
- невідповідний розмір фіброзного кільця (<18 мм, >29 мм);
- тромб у лівому шлуночку;
- активний ендокардит;
- підвищений ризик непрохідності устя коронарних артерій (асиметрична кальцифікація клапанів, мала відстань між фіброзним кільцем серця та устями коронарних артерій, малі аортальні синуси);
- атеросклеротичні бляшки з рухомими тромбами у висхідній аорті або в дузі аорти;
- у разі доступу через стегнову/підключичну артерію – невідповідний судинний доступ (розмір судини, кальцинати, звивистий хід судини).
Відносні протипоказання до ТІАК:
- двостулковий аортальний клапан або відсутність на клапані кальцинатів;
- нелікована коронарна хвороба, яка вимагає проведення реваскуляризації;
- нестабільність гемодинаміки;
- фракція викиду лівого шлуночка ФВ ЛШ <20 %;
- у разі трансапікального доступу – тяжке захворювання легень, відсутність доступу до верхівки.
Ускладнення: пошкодження судин із кровотечами, інсульт, навколоклапанні регургітації, передсердно-шлуночкова блокада.
- Черезшкірна балонна вальвулопластика:
Можна розглянути як перехідний етап до операції заміни клапана або транскететерної імплантації аортального клапана у пацієнтів із нестабільною гемодинамікою.
- Може проводитись у дітей, підлітків і молодих людей
- Обмежене використання методу у літніх пацієнтів
- Може розглядатись як допоміжне втручання у пацієнтів високого ризику зі стадією D аортального стенозу (наприклад, у тих, хто не підлягає проведення невідкладної хірургічною заміни аортального клапана через кардіогенний шок або високий хірургічний ризик).
Таким чином, можна досягти раннього полегшення симптомів, але зберігається високий ризик ускладнень (рестеноз протягом 6-12 місяців).
Антикоагулянтна терапія після протезування аортального клапана
| Антикоагулянтна терапія у пацієнтів з протезованим клапаном аорти | |||
| Вибір препарату | Цільове МНВ | Тривалість терапії | |
| Механічний клапан і відсутні фактори ризику тромбоемболії* | Антагоніст вітаміну К – варфарин (початкова доза 5 мг перорально щодня, титрування до цільового МНВ)Антиагреганти (ацетилсаліцилова кислота АСК 75-100 мг перорально 1 раз на добу), якщо ризик кровотечі низький | 2,5 (2,0-3,0) | Постійно |
| Механічний клапан і ≥1 фактора ризику АБО механічний клапан старого покоління | 3,0 (2,5-3,5) | ||
| Біопротезний клапан з низьким ризиком кровотечі | Антиагреганти АСК 75-100 мг перорально 1 раз на добуКлопідогрельАнтикоагулянт (варфарин) | 2,5 (2,0-3,0) | Антиагреганти: АСК постійно Клопідогрель – 6 місяців Антикоагулянт 3-6 місяців після протезування |
МНВ – міжнародне нормалізоване відношення
*заміна клапанів серця, фібриляція передсердь, артеріальна або венозна тромбоемболія в анамнезі, важка дисфункція лівого шлуночка (фракція викиду ≤35%), порушення згортання крові, мітральний стеноз будь-якого ступеня
| Tромбогенність протезованого клапана | Приклади клапанів | |
| Низька | – Carbomedics (aoртальний) – Medtronic Hall – ATS – Medtronic Open-Pivot – St. Jude Medical – Sorin Bicarbon | |
| Помірна | – інші двостулкові клапани | |
| Висока | – Lillehei-Kaster – Omniscience – Starr-Edwards – Bjork-Shiley – інші поворотно-дискові клапани |
У разі відносних протипоказань до застосування пероральних антикоагулянтів (спортсмени або жінки, які планують завагітніти) зважте інші методи хірургічного лікування: хірургічну корекцію клапана, імплантацію гомографта і гетерографта, операцію Росса (тобто перенесення власного клапана легеневої артерії в місце аортального і використання гомографта для заміни клапана легеневої артерії).
Безпека та ефективність пероральних антикоагулянтів (НОАК) у пацієнтів з механічними клапанами не оцінювалась, тому їх використання не рекомендується.
Дабігатран призводить до більшої кількості тромботичних подій і ускладнень (кровотеч) у пацієнтів з ураженням клапанів серця, ніж варфарин.
Ехокардіографічний моніторинг
Регулярне контрольне обстеження показано безсимптомним пацієнтам із:
- Легким стенозом стадії B – кожні 3-5 років
- Середній стеноз стадії В – кожні 1-2 роки
- Стадія С – кожні 6-12 місяців
Візуалізація за вимогою показана пацієнтам із:
- Будь-яка зміна/поява нових симптомів
- Стани, що супроводжують гемодинамічними/метаболічними змінами (анемія, інфекція, вагітність).
Ускладнення аортального стенозу
Критичні ускладнення, які можуть швидко призвести до декомпенсації у пацієнтів із тяжким аортальним стенозом:
- Кардіогенний шок
- Схильність до кровотеч (набутий синдром фон Віллебранда)
- Гостра серцева недостатність
- Раптова серцева смерть
- Легенева гіпертензія
- Фібриляція передсердь з тахісистолією шлуночків
- Порушення провідності
- Інфекційний ендокардит
- Церебральна або системна емболія
Пацієнти з важким симптоматичним аортальним стенозом мають високий ризик раптової смерті. Отже, цих пацієнтів необхідно негайно направити на заміну аортального клапана. Незважаючи на те, що раптова смерть є поширеною у пацієнтів із симптомами, іноді вона може виникнути й у безсимптомних пацієнтів.
Серцева недостатність є одним з найчастіших ускладнень стенозу аорти. У більшості пацієнтів буде гіпертрофія лівого шлуночка з нормальною систолічною функцією. Діастолічна дисфункція розвивається внаслідок гіпертрофії та фіброзу і часто зберігається навіть після заміни аортального клапана. Однак у деяких пацієнтів може спостерігатися систолічна дисфункція внаслідок невідповідності післянавантаження, що призводить до низької фракції викиду.
Легенева гіпертензія внаслідок хронічного підвищення діастолічного тиску наповнення ЛШ. Іншим ускладненням, пов’язаним зі стенозом аорти, є порушення провідності. Вони виникають внаслідок гіпертрофії, поширення кальцію від клапана до міжшлуночкової перегородки або наявного захворювання серця.
Пацієнти зі стенозом аорти також мають підвищений ризик розвитку інфекційного ендокардиту, особливо пацієнти з двостулковим аортальним клапаном.
Вони також піддаються підвищеному ризику кровотечі, особливо шлунково-кишкової кровотечі, через набутий синдром фон Віллебранда.
Церебральна або системна емболія може виникнути через кальцинозну емболію з клапана.
Менеджмент пацієнта з фібриляцією передсердь з тахісистолією шлуночків:
- Оцінка гемодинаміки за допомогою підходу ABCDE (первинний огляд – оцінка прохідності дихальних шляхів, дихання, кровообігу, неврологічного стану, вплив навколишнього середовища)
- Встановлення венозного доступу
- Безперервний серцевий моніторинг і пульсоксиметрія
- Запис ЕКГ у 12 відведеннях
- Визначення та усунення оборотних причин фібриляції передсердь
- У нестабільного пацієнта – екстрена електрична кардіоверсія. Підтримуюча терапія – адекватна підтримка об’єму циркулюючої крові, обережне застосування вазопресорних препаратів (щоб не спровокувати набряк легень), антикоагулянтна терапія перед кардіоверсією, якщо фібриляція передсердь триває ≤48 годин.
- У гемодинамічно стабільних пацієнтів – контроль частоти та ритму, антикоагулянтна терапія.
Не зволікайте з хірургічним лікуванням пацієнтів з аортальним стенозом та кардіогенним шоком, фібриляцією та гострою серцевою недостатністю.
Стабілізація гемодинаміки при тяжкому аортальному стенозі
Загальні принципи:
- Підтримка переднавантаження
- Уникання ятрогенної гіпотензії
- Підтримка нормального пульсу і синусового ритму
- Гіперволемія: з обережністю використовувати діуретики
- Раптовий набряк легень: обережно використовуйте нітрати та штучну вентиляцію легень
- Гіповолемія: адекватне введення рідини, підтримка об’єму циркулюючої крові.
- Стійка гіпотензія: вазоконстриктори в найменшій ефективній дозі
- Нестабільна брадикардія: добутамін для збільшення частоти серцевих скорочень без збільшення постнавантаження
- Нестабільна тахікардія: електрична кардіоверсія або контроль ритму та частоти.
Ускладнення протезування аортального клапана
- Тромбоемболія/інсульт
- Масивна кровотеча
- Ниркова недостатність
- Аритмії: атріовентрикулярна блокада, фібриляція передсердь.
- Аортальна регургітація/параклапанний витік
- Інфекція: ендокардит
Прогноз
Безсимптомні пацієнти: рівень смертності становить <1% протягом року.
Поява симптомів асоціюється з погіршенням прогнозу: смерть в середньому через 2 роки від розвитку серцевої недостатності, через 3 роки від появи синкопальних станів і через 5 років від появи приступів стенокардії. Хірургічне втручання покращує прогноз.
Пацієнти, що мають симптоми: смертність у перші 2 роки становить >50%, якщо не проведено належного лікування.
Висновки
Стеноз аортального клапана (АС) – це захворювання серця, що характеризується звуженням аортального клапана. В результаті утруднюється відтік крові лівого шлуночка в аорту. Це призводить до хронічного та прогресуючого надмірного навантаження на лівий шлуночок і розвиток лівошлуночкової недостатності.
Пацієнт може тривалий час залишатись безсимптомним, тому стеноз аортального клапана часто пізно діагностується. Типовими є симптоми серцевої недостатності (задишка при фізичному навантаженні, а пізніше – в спокої; стенокардія) та/або синкопе.
При аускультації серця характерним є різкий систолічний шум, який іррадіює в сонні артерії, а периферичний пульс слабкий і повільний.
Ехокардіографія є неінвазивним «золотим стандартом» діагностики аортального стенозу.
Пацієнт з легким безсимптомним стенозом аорти лікуються консервативно з моніторингом і контролем супутніх захворювань (наприклад, артеріальної гіпертензії, цукрового діабету).
Пацієнти, що мають симптоми або з діагностованим тяжким аортальним стенозом, потребують негайної заміни аортального клапана. Варіанти заміни клапана включають хірургічну або транскатетерну імплантацію аортального клапана (ТІАК).
Пацієнти з тяжким (декомпенсованим) аортальним стенозом мають високий ризик розвитку гострих ускладнень, таких як серцева недостатність і кардіогенний шок, які важко лікувати і такі пацієнти потребують надання невідкладної допомоги в умовах інтенсивної терапії та негайної хірургічної або транскатетерної заміни аортального клапана.
Зареєструйтеся на нашому сайті прямо зараз, щоб мати доступ до більшої кількості навчальних матеріалів!
Підписатися на наші сторінки:
Запальна дилятаційна кардіоміопатія
Автор матеріалу: Кардіоміопатія – це патологія міокарду, що характеризується структурно-функціональними порушеннями, які не пов’язані з…
OMI-NOMI vs STEMI-NSTEMI. Час для зміни парадигми?
Дві парадигми однієї нозології OMI-NOMI vs STEMI-NSTEMI Останніми роками накопичилися дані за результатами проведених клінічних…
Аритмогенна кардіоміопатія
Аритмогенна кардіоміопатія (АКМП) – це спадкове захворювання, що характеризується фіброзно-жировим заміщенням міокарда правого шлуночка (ПШ)…
Інфекційний ендокардит. Діагностичні критерії інфекційного ендокардиту
Інфекційний ендокардит (ІЕ) визначається як інфекція ендокардіального шару серця, в першу чергу 1 або декількох…
Синдром ранньої реполяризації шлуночків
Рання реполяризація шлуночків впродовж тривалого часу вважалася доброякісним феноменом, який зустрічається приблизно у 10% населення…
Синдроми J-хвилі. Синдром Бругада
Точка J ‒ це точка переходу комплексу QRS у сегмент ST. На електрофізіологічному рівні вона…