ГКС з елевацією сегмента ST: діагностика та лікування

14 вересня 2021 року Наказом Міністерства охорони здоровʼя України №1936 було введено в дію новий Уніфікований клінічний протокол екстреної, первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги та кардіореабілітації “Гострий коронарний синдром з елевацією сегмента ST”.
Ми вирішили ознайомити Вас з ключовими пунктами оновленого протоколу, а саме:
- діагностичний алгоритм на догоспітальному етапі;
- екстрена медична допомога на догоспітальному етапі;
- діагностичний алгоритм на госпітальному етапі;
- лікувальний алгоритм на госпітальному етапі в закладі охорони здоровʼя з можливістю проведення ПКВ;
- лікувальний алгоритм на госпітальному етапі в закладі охорони здоровʼя без можливості проведення ПКВ;
- узагальнена схема транспортування пацієнта з ГКС з елевацією сегмента ST.
Оптимальна тривалість підвищення кваліфікації в день (думка лікарів)
Догоспітальний етап
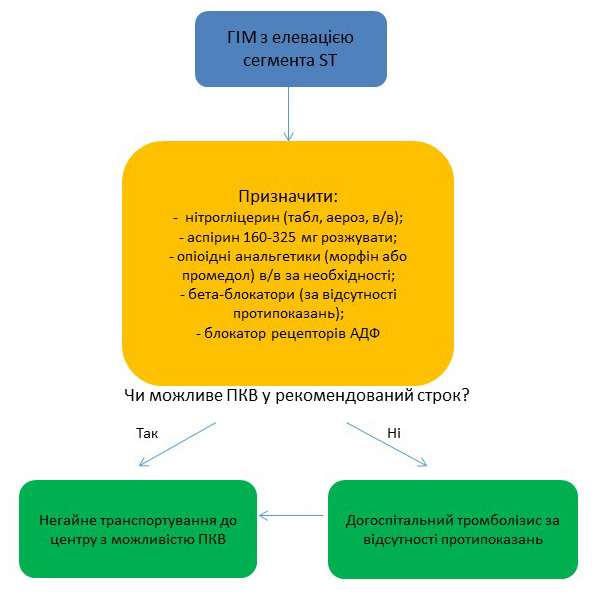
Дії лікаря на догоспітальному етапі при підозрі на ГКС з елевацією сегмента ST мають відповідати нижчезазначеному алгоритму.
Діагностичний алгоритм на догоспітальному етапі
- Збір анамнестичних даних:
- збір анамнезу захворювання (час початку болю в грудях, його характер, локалізацію, тривалість, іррадіацію, ефективність нітрогліцерину, провокуючі фактори, порівняння цього больового синдрому з попередніми, детальне розпитування стосовно інших скарг-задишка, відчуття нестачі повітря та інші);
- збір анамнезу життя (зʼясувати, які лікарські препарати приймає пацієнт зараз, які прийняв до прибуття бригади швидкої медичної допомоги; наявність супутніх захворювань, алергічних реакцій).
- Фізикальне обстеження:
- оцінка загального стану та життєво важливих функцій за алгоритмом ABCDE (A – прохідність дихальних шляхів, B – дихання, C – кровообіг, D – порушення стану свідомості, E – додаткова інформація);
- візуальна оцінка кольору та вологості шкірних покривів, наявності набухання шийних вен, набряків;
- Оцінка стану серцево-судинної та дихальної системи пацієнта.
- Інструментальне обстеження:
- Реєстрація ЕКГ у 12 відведеннях.
ЕКГ-критеріями ГКС з елевацією сегмента ST є:- підйом сегмента ST (в точці J) у принаймні двох суміжних відведеннях ≥0,25 мВ у чоловіків віком до 40 років, ≥0,2 мВ у чоловіків старше 40 років; або ≥0,15 мВ у жінок у V2-V3 та/або ≥0,1 мВ в інших відведеннях (за відсутності гіпертрофії лівого шлуночка або блокади ЛНПГ);
- при виявленні підйому сегмента ST у II, III, AVF, рекомендована реєстрація ЕКГ у відв. V3R та V4R для виключення інфаркту правого шлуночка;
- при виявленні депресії сегмента ST у відведеннях V1-V3 додатково зняти ЕКГ у V7-V9;
- ознаки гострої ішемії на тлі хронічної блокади лівої ніжки пучка Гіса (наявність підйому сегмента ST більш ніж 1 мм у відведеннях з позитивним відхиленням комплексу QRS, наявність підйому сегмента ST більш ніж 5 мм у відведеннях з негативним відхиленням комплексу QRS) або при наявності штучного водія ритму;
- за відсутності характерних ЕКГ-ознак на тлі клінічних проявів ГКС необхідно повторювати реєстрацію ЕКГ з інтервалом 20-30 хвилин, звертаючи увагу на наявність гострих зубців Т, які можуть передувати елевації сегмента ST;
- Пульсоксиметрія для визначення сатурації крові киснем (норма≥95%).
- Реєстрація ЕКГ у 12 відведеннях.
- Проведення стратифікації ризику за первинними, вторинними факторами ризику та шкалою GRACE з метою оптимізації плану транспортування пацієнта.
- Експрес-тест для визначення серцевого тропоніну (бажано).
Екстрена медична допомога на догоспітальному етапі
- Забезпечити правильне положення пацієнта лежачи з піднятою злегка головою, для зменшення навантаження на міокард обмежити фізичне навантаження та забезпечити психологічний спокій.
- Оксигенотерапія при сатурації˂95%, проводиться зволоженим киснем за допомогою маски або через носовий катетер зі швидкістю 3-5 л/хв.
- Забезпечення венозного доступу шляхом катетеризації периферичної вени.
- Нітрогліцерин під язик у таблетках (0,5-1,0 мг) або у аерозолі (1-2 дози-0,4-0,8 мг), за наявності больового синдрому на момент контакту. При нормальному АТ можна повторювати прийом кожні 5-10 хвилин.
За наявності тяжкого больового синдрому можлива в/в інфузія 2,0 мл 1% нітрогліцерину, попередньо розчиненого у 200 мл 0,9% розчину натрію хлориду або 5% розчині декстрози, під ретельним контролем АТ та ЧСС з початковою швидкістю 5 мкг/хв, яка може бути збільшена кожні 3-5хв на 5 мкг/хв. Якщо при швидкості введення 20 мкг/хв не отримано терапевтичного ефекту, подальший приріст швидкості введення повинен становити 10-20 мкг/хв. Як правило для досягнення ефекту достатньо швидкості введення нітрогліцерину не більше 100 мкг/хв. Якщо під час інфузії нітрогліцерину систолічний АТ стає ˂90 мм рт ст. (або середній АТ знижується на 10-25% від початкового), інфузію припиняють. Уникайте використання нітратів, якщо пацієнт впродовж останніх 48 годин приймав інгібітори фосфодіестерази (силденафіл, варденафіл, тадалафіл з приводу еректильної дисфункції або легеневої гіпертензії), а також епопростенол або трепостеніл з приводу легеневої гіпертензії! Уникайте використання нітратів, якщо є підозра на інфаркт правого шлуночка! - Ацетилсаліцилова кислота (АСК) в дозі 160-325 мг розжувати (якщо пацієнт її самостійно не прийняв до приїзду бригади швидкої медичної допомоги), використовувати не кишковорозчинну форму. За наявності протипоказань до АСК можливе застосування клопідогрелю в дозі 300 мг перорально.
- Блокатори рецепторів АДФ тромбоцитів у комбінації з аспірином рекомендовані усім пацієнтам, які транспортуються для проведення перкутанного коронарного втручання за відсутності протипоказань: тикагрелор у комбінації з АСК або клопідогрель.
- Блокатори бета-адренорецепторів (пропранолол, есмолол, метопролол) призначаються якомога раніше усім пацієнтам з ГКС без протипоказань до їх застосування (брадикардія, клінічні ознаки гіпотензії або застійної серцевої недостатності).
- За необхідності при збереженні больового синдрому рекомендовані опіоідні анальгетики-морфін по 2-5 мг кожні 5-15 хвилин до усунення больового синдрому та задишки або виникнення побічних дій (гіпотензія, пригнічення дихання, нудота, блювання).
- Вибір подальшої тактики реперфузійної терапії, спрямованої на якнайшвидше відновлення коронарного кровотоку в інфаркт-залежній артерії (первинне ПКВ або до госпітальний тромболізис з подальшою ПКВ).
Оптимальним методом реперфузійної терапії при ГКС з елевацією сегмента ST є перкутанне коронарне втручання (ПКВ). Первинне ПКВ слід провести якомога раніше, бажано в строк до 60-90 хв (у випадках високого ризику у пацієнтів з великим переднім інфарктом міокарда бажано не пізніше 60 хв). За неможливості транспортування пацієнта до центру ПКВ впродовж 60-90 хв, рекомендований догоспітальний тромболізис за відсутності протипоказань.
Якщо час від початку больового синдрому складає більше ніж 90 хв, а час транспортування пацієнта в центр займає <120 хв, необхідно негайно транспортувати пацієнта до центру ПКВ без попереднього тромболізису.
Алгоритм надання допомоги на догоспітальному етапі
Догоспітальний тромболізис
Критерії відбору пацієнтів для проведення тромболітичної терапії:
- діагноз ГКС з елевацією сегмента ST (поява симптомів ˂12 годин);
- відсутність умов для проведення ПКВ в межах до 90 хвилин від першого контакту з пацієнтом до введення балона;
- відсутність протипоказань до тромболізису;
- наявність інформованої згоди пацієнта.
Важливим критерієм успішності фібринолітичної терапії є зменшення елевації сегмента ST принаймні на 50% впродовж 60-90 хв від початку введення фібринолітика.
Перед введенням стрептокінази та альтеплази рекомендоване болюсне введення гепарину 5000 ОД в/в.
Перевага надається фібринспецифічним фібринолітикам.
| Препарат | Дозування |
| Стрептокіназа | 1,5 млн МО впродовж 30-60 хвилин в/в крапельно |
| Альтеплаза | 15 мг в/в болюсно, потім 0,75 мг/кг (але не більше 50 мг) в/в впродовж 30 хвилин, потім 0,5 мг/кг (але не більше 35 мг) в/в впродовж наступних 60 хвилин |
| Тенектеплаза | Однократний в/в болюс: 30 мг (6000 МО) при вазі ˂60 кг; 35 мг (7000 МО) при вазі 60-70 кг; 40 мг (8000 МО) при вазі 70-80 кг; 45 мг (9000 МО) при вазі 80-90 кг; 50 мг (10000 МО) при вазі≥90 кг. Пацієнтам ≥75 років рекомендовано вводити дозу препарату, зменшену вдвічі. |
Абсолютні протипоказання:
– внутрішньомозковий крововилив або геморагічний інсульт будь-якої давності;
– ішемічний інсульт впродовж попередніх 6 місяців;
– травма центральної нервової системи або пухлина ЦНС або відома артеріовенозна мальформація;
– нещодавня велика травма/хірургічне втручання/травма голови впродовж попереднього місяця;
– шлунково-кишкова кровотеча впродовж попереднього місяця;
– встановлене захворювання крові, що супроводжується кровотечею;
– ктивна кровотеча (окрім менструації);
– розшаровуюча аневризма аорти;
– пункції в місцях, що не можна здавити накладанням компресійної повʼязки, які були виконані впродовж попередніх 24 годин (наприклад, біопсія печінки, люмбальна пункція).
Відносні протипоказання:
– транзиторна ішемічна атака впродовж попередніх 6 місяців;
– супутня оральна антикоагулянтна терапія;
– вагітність або 1 тиждень після пологів;
– рефрактерна гіпертензія (САТ ˃180 мм рт ст. та/або ДАТ ˃110 мм рт ст);
– тяжке захворювання печінки;
– інфекційний ендокардит;
– активна пептична виразка;
– тривала (˃2 хв) чи травматична реанімація.
Госпітальний етап
Основним завданням лікаря на госпітальному етапі є якнайшвидше підтвердження діагнозу гострого інфаркту міокарда з елевацією сегмента ST та проведення реперфузійної терапії (час від першого контакту з медперсоналом до початку процедури не має перевищувати 90-120 хв, у випадку великого переднього інфаркту міокарда не має перевищувати 60 хв).
Діагностичний алгоритм на госпітальному етапі
- Деталізація скарг та збір анамнезу хвороби (встановлення точного часу початку больового синдрому, його характеру, локалізації, ірадіації, причини появи, ефективності прийому нітратів; детальне розпитування стосовно препаратів, які були прийняти на догоспітальному етапі для усунення больового синдрому; оцінити, чи був подібний ангінозний біль раніше, чи змінився його характер в динаміці; чи проводилося хворому раніше тромболітична терапія (якщо так, то яким препаратом), коронарна ангіопластика чи аортокоронарне шунтування).
- Збір анамнезу життя (надзвичайно важливо встановити, які лікарські препарати пацієнт приймає кожного дня, які приймав перед появою скарг; враховуючи необхідність подальшого призначення антикоагулянтної терапії, необхідно зʼясувати чи є у пацієнта фактори геморагічного ризику (наприклад, шлунково-кишкова кровотеча впродовж останнього місяця, ураження або новоутворення ЦНС, ішемічний інсульт або ТІА впродовж попередніх 6 місяців, геморагічний інсульт будь-якої давнини та інші); інша супутня патологія; алергічні реакції у минулому).
- Проведення фізикального обстеження (оцінка загального стану та життєво важливих функцій, детальне обстеження органів та систем)
- Лабораторне обстеження (маркери некрозу міокарда-тропонін I і тропонін Т, КФК, МВ-КФК; загальний та біохімічний аналіз крові (білірубіни, АсТ, АлТ, К+, Na+, креатинін, ліпідний спектр крові, глюкоза крові))
- Інструментальне обстеження (ЕКГ у 12 відведеннях, ехокардіографія, забезпечення моніторингу ЕКГ, АТ та пульсоксиметрії, КТ-коронарографія за наявності показань, рентгенографія органів грудної порожнини за показаннями)
Діагноз ГІМ з елевацією сегмента ST може бути підтверджено за наявності принаймні 2-х з нижче зазначених критеріїв:
- ангінозний біль тривалістю більше 20 хвилин;
- ЕКГ-ознаки гострої ішемії;
- підвищення рівнів маркерів некрозу міокарда.
Подальша лікувальна тактика залежить від того, до якого закладу охорони здоровʼя було госпіталізовано пацієнта – з можливістю проведення невідкладного ПКВ чи без.
Лікувальний алгоритм у випадку госпіталізації до закладу охорони здоровʼя з можливістю проведення невідкладного ПКВ
- Забезпечити правильне положення пацієнта лежачи з піднятою злегка головою, обмежити фізичне навантаження та забезпечити психологічний спокій для зменшення навантаження на міокард.
- Оксигенотерапія пацієнтам з ознаками гострої серцевої недостатності, за наявності задишки (ЧД>20/хв), при зниженні сатурації крові киснем˂ 95%.
- Забезпечення венозного доступу. У разі необхідності (розвиток тяжкої серцевої недостатності, життєзагрожуючих порушень ритму, реанімаційних заходів) доцільне встановлення центрального венозного катетера.
- Інтенсивна медикаментозна терапія (проводиться із урахуванням терапії на догоспітальному етапі!):
- нітрати (за наявності больового синдрому та клінічних проявів серцевої недостатності): для в/в введення нітрогліцерину використовують інфузійний розчин з концентрацією 100 мкг/мл;
- наркотичні анальгетики: перевага надається морфіну – вводити дробно по 2-5 мг кожні 5-15 хв до припинення больового синдрому та задухи або до появи побічної дії (гіпотензії, пригнічення дихання, нудоти, блювоти). В разі значного пригнічення дихання на фоні введення опіоідів показане введення налоксону 0,1-0,2 мг в/в кожні 15 хв за показаннями. Ненаркотичні анальгетики протипоказані!
- при значному психомоторному та емоційному збудженні рекомендоване призначення транквілізаторів (перевагу слід віддавати діазепаму);
- ацетилсаліцилова кислота (якщо пацієнт не отримав її на догоспітальному етапі та за відсутності абсолютних протипоказань – алергічна реакція, активна кровотеча) – розжувати 325-500 мг;
- блокатори рецепторів АДФ (тикагрелор 180 мг; прасугрель 60 мг (протипоказаний пацієнтам ≥75 років, пацієнтам з вагою тіла˂60 кг, пацієнтам з інсультом/ТІА в анамнезі) або за їх відсутності/наявності протипоказань клопідогрель 300 мг;
- еноксапарин 0,5 мг/кг в/в болюсно;
- блокатори бета-адренорецепторів призначаються якомога раніше усім пацієнтам з ГКС без протипоказань до їх застосування (брадикардія, клінічні ознаки гіпотензії або застійної серцевої недостатності): пропранолол до 20 мг, або метопролол до 25 мг сублінгвально чи всередину. Ін’єкційне введення бетаблокаторів показане тільки у випадку гіпертензії та/або тахікардії (метопролол 5-10 мг повільно крапельно або есмолол – 250-500 мг в/в з наступною інфузією 50-100 мкг/кг/хв.);
- статини (аторвастатин 40-80 мг або розувастатин 20-40 мг) рекомендуються усім пацієнтам з ГКС без протипоказань або непереносимості в анамнезі, незалежно від початкових показників холестерину; при непереносимості призначити езетиміб;
- інгібітори АПФ призначаються пацієнтам з ознаками серцевої недостатності, систолічною дисфункцією ЛШ, цукровим діабетом та переднім інфарктом міокарда. При непереносимості інгібіторів АПФ призначається блокатор рецепторів ангіотензину 2-го типу – валсартан;
- антагоністи альдостерону (спіронолактон 25 мг або еплеренон 25 мг) призначаються пацієнтам із фракцією викиду ≤40% та серцевою недостатністю чи діабетом за відсутності протипоказань (ниркової недостатності чи гіперкаліємії);
- блокатори протонної помпи (пантопразол, езомепразол, рабепразол) призначаються усім пацієнтам з ГКС, які отримують подвійну антитромбоцитарну терапію.
- При зупинці кровообігу проводяться реанімаційні заходи згідно зі стандартним протоколом. Проведена реанімація не є протипоказанням для проведення первинного ПКВ.
- Реперфузійна терапія.
ПКВ залишається основним способом реперфузійної терапії пацієнтів з ГКС.
Тактика реперфузійної терапії залежить від строків госпіталізації та клінічного стану пацієнта та результатів ЕКГ:- якщо пацієнт надійшов в стаціонар впродовж перших 12 годин від початку симптомів ГІМ, показане невідкладне ПКВ;
- якщо пацієнт надійшов в стаціонар після 12 годин від початку симптомів ГІМ, але є клінічні симптоми та ЕКГ-ознаки гострої ішемії, показане невідкладне ПКВ;
- якщо пацієнт надійшов в стаціонар після 12 годин від початку симптомів за відсутності клінічних симптомів та ЕКГ-ознак гострої ішемії, рекомендоване спостереження за пацієнтом в умовах реанімаційного відділення з обовʼязковим продовженням стандартного моніторингу та методів обстеження, призначеної терапії.
Перипроцедурна терапія перед ПКВ:
- Якщо пацієнт на попередніх етапах отримав клопідогрель, рекомендований перехід на тикагрелор з навантажувальною дозою 180 мг незалежно від дози та часу прийому клопідогрелю за відсутності протипоказань
- Ептифібатид призначається у випадках, коли дані ангіографії свідчать про наявність великого тромбу, уповільнення кровотоку або наявності тромботичних ускладнень, препарат вводиться болюсно 180 мкг/кг в/в з інтервалом в 10 хвилин з подальшою інфузією 2,0 мкг/кг/хв. впродовж 18 год;
- Антикоагулянти: нефракціонований гепарин у дозі 70-100 ОД/кг в/в болюсно (якщо не планується призначати ептифібатид) або еноксапарин 0,5 мг/кг в/в болюсно (якщо не був введений раніше).
Перипроцедурна терапія перед ПКВ після попередньо проведеної фібринолітичної терапії:
- Ацетилсаліцилова кислота: якщо пацієнт перед фібринолітичною терапією отримав навантажувальну дозу аспірину 150-500 мг, додатково перед процедурою ПКВ навантажувальна доза аспірину не призначається.
- Блокатор рецепторів АДФ:
- якщо пацієнт перед фібринолітичною терапією отримав необхідну навантажувальну дозу клопідогрелю, то додаткової навантажувальної дози клопідогрелю не потрібно;
- якщо пацієнт не отримав необхідну навантажувальну дозу клопідогрелю, а ПКВ заплановано провести протягом 24 годин після фібринолітичної терапії, призначити додатково клопідогрель 300 мг;
- якщо пацієнт не отримав необхідну навантажувальну дозу клопідогрелю, а ПКВ заплановано провести пізніше ніж 24 години після фібринолітичної терапії, призначити додатково клопідогрель 600 мг;
- якщо ПКВ заплановано провести пізніше ніж 24 години після лікування фібрин-специфічним препаратом або протягом 48 годин після фібрин-неспецифічного препарату, через 48 годин після тромболізису можна розглянути переключення на прасугрель/тикагрелор у пацієнтів, які йдуть на ПКВ за відсутності протипоказань.
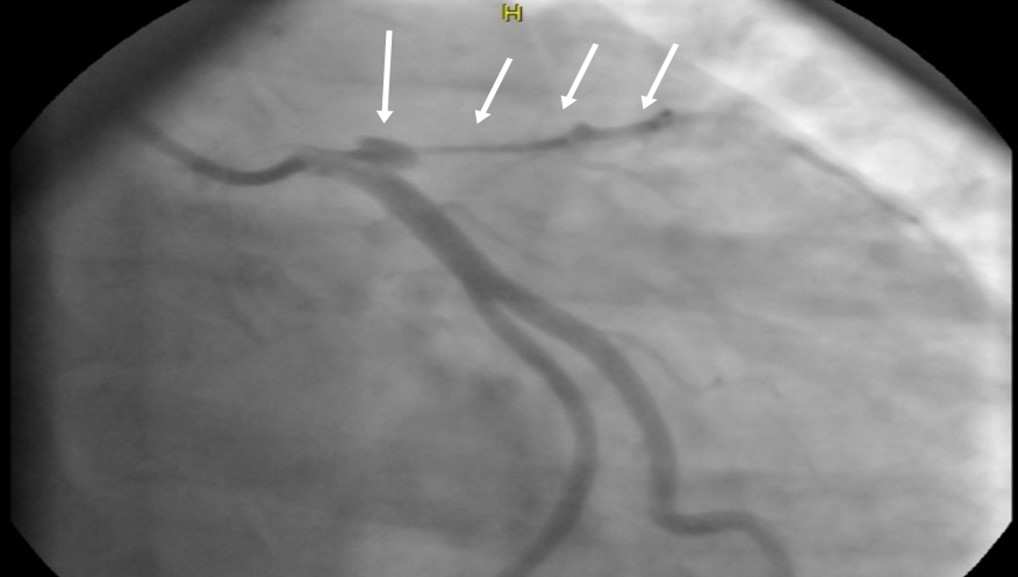
Рекомендації щодо процедури проведення ПКВ
- Тромботична оклюзія має лікуватися механічним втручанням (ангіопластика, стентування)
- За наявності технічної можливості прохідність інфаркт-залежної артерії при первинному ПКВ має відновлювати стентуванням (на противагу балонній ангіопластиці)
- Первинне ПКВ слід обмежити інфаркт-залежною артерією, за винятком кардіогенного шоку та випадків, коли активна ішемія виникла після ПКВ судини, яку вважали інфаркт-залежною
- Перевага надається стентам з покриттям, якщо у пацієнта нема протипоказань до пролонгованої подвійної пероральної антикоагулянтної терапії або немає високого ризику кровотеч
- За наявності технічного обладнання та досвідченого персоналу можна проводити аспірацію тромбу
Лікувальний алгоритм у випадку госпіталізації пацієнта до закладу охорони здоровʼя без можливості проведення ПКВ
- Забезпечити правильне положення пацієнта лежачи з піднятою злегка головою, обмежити фізичне навантаження та забезпечити психологічний спокій для зменшення навантаження на міокард.
- Оксигенотерапія пацієнтам з ознаками гострої серцевої недостатності, за наявності задишки (ЧД>20/хв), при зниженні сатурації крові киснем˂ 95%.
- Забезпечення венозного доступу. У разі необхідності (розвиток тяжкої серцевої недостатності, загрозливих для життя порушень ритму, реанімаційних заходів) доцільне встановлення центрального венозного катетера.
- Інтенсивна медикаментозна терапія (проводиться із урахуванням терапії на догоспітальному етапі!):
- нітрати (за наявності больового синдрому та клінічних проявів серцевої недостатності): для в/в введення нітрогліцерину використовують інфузійний розчин з концентрацією 100 мкг/мл;
- наркотичні анальгетики: перевага надається морфіну – вводити дробно по 2-5 мг кожні 5-15 хв до припинення больового синдрому та задухи або до появи побічної дії (гіпотензії, пригнічення дихання, нудоти, блювоти). Ненаркотичні анальгетики протипоказані!
- при значному психомоторному та емоційному збудженні рекомендоване призначення транквілізаторів (перевагу слід віддавати діазепаму);
- ацетилсаліцилова кислота (якщо пацієнт не отримав її на догоспітальному етапі та за відсутності абсолютних протипоказань – алергічна реакція, активна кровотеча) – розжувати 325-500 мг;
- блокатори рецепторів АДФ (якщо пацієнт не отримав навантажувальну дозу на догоспітальному етапі): клопідогрель 300 мг (пацієнтам ≥75 років-75 мг);
- еноксапарин 0,5 мг/кг в/в болюсно;
- блокатори бета-адренорецепторів призначаються якомога раніше усім пацієнтам з ГКС без протипоказань до їх застосування (брадикардія, клінічні ознаки гіпотензії або застійної серцевої недостатності): пропранолол до 20 мг, або метопролол до 25 мг сублінгвально чи всередину. Ін’єкційне введення бетаблокаторів показане тільки у випадку гіпертензії та/або тахікардії (метопролол 5-10 мг повільно крапельно або есмолол – 250-500 мг в/в з наступною інфузією 50-100 мкг/кг/хв.);
- статини (аторвастатин 40-80 мг або розувастатин 20-40 мг) рекомендуються усім пацієнтам з ГКС без протипоказань або непереносимості в анамнезі, незалежно від початкових показників холестерину;
- інгібітори АПФ призначаються пацієнтам з ознаками серцевої недостатності, систолічною дисфункцією ЛШ, цукровим діабетом та переднім інфарктом міокарда. При непереносимості інгібіторів АПФ призначається блокатор рецепторів ангіотензину 2-го типу – валсартан;
- антагоністи альдостерону (спіронолактон 25 мг або еплеренон 25 мг) призначаються пацієнтам із фракцією викиду ≤40% та серцевою недостатністю чи діабетом за відсутності протипоказань (ниркової недостатності чи гіперкаліємії);
- блокатори протонної помпи (пантопразол, езомепразол, рабепразол) призначаються усім пацієнтам з ГКС, які отримують подвійну антитромбоцитарну терапію.
- При зупинці кровообігу проводяться реанімаційні заходи згідно зі стандартним протоколом. Проведена реанімація не є протипоказанням для проведення первинного ПКВ.
- Реперфузійна терапія.
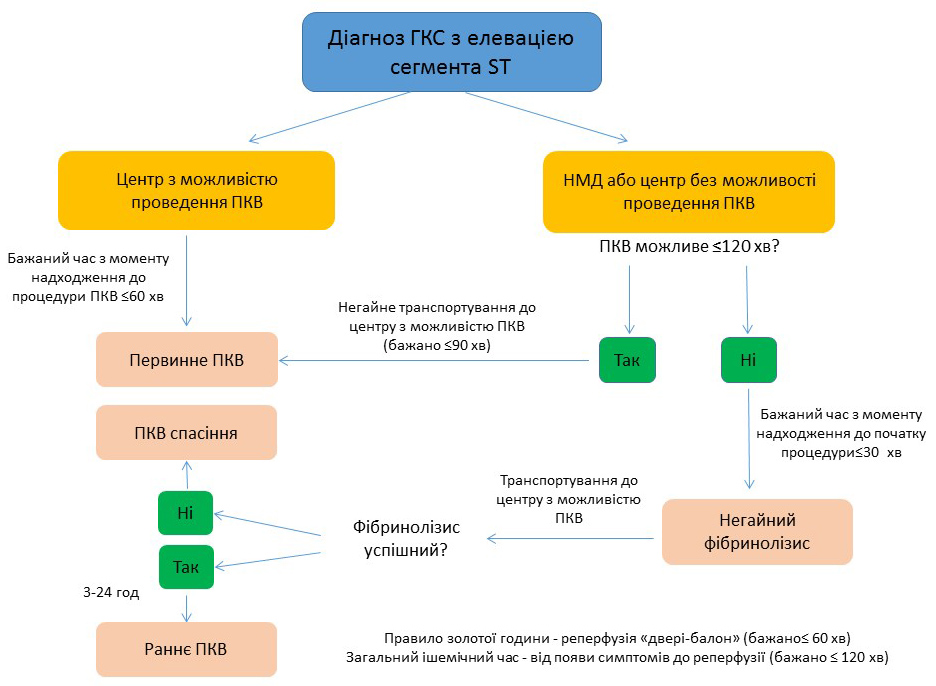
Подальша тактика реперфузійної терапії (негайне транспортування пацієнта до закладу з можливістю проведення ПКВ або фібринолітична терапія в закладі перебування) залежить від строків госпіталізації, клінічного стану та результатів ЕКГ:- якщо можливе транспортування пацієнта до закладу з можливістю проведення ПКВ у строки ≤120 хв, слід негайно перевести пацієнта;
- якщо пацієнт поступив до стаціонару впродовж перших 2 годин від появи симптомів, а час його транспортування до закладу з можливістю проведення ПКВ складе ˃90 хв, показане проведення фібринолітичної терапії (за відсутності протипоказань);
- якщо пацієнт поступив до стаціонару впродовж перших 12 годин від початку захворювання, а строки його транспортування до закладу з можливістю проведення ПКВ перевищують 120 хв, показане проведення фібринолітичної терапії (за відсутності протипоказань);
- якщо пацієнт поступив до стаціонару пізніше 12 годин від початку больового синдрому, але наявні клінічні симптоми та ЕКГ-ознаки гострої ішемії, а строки його транспортування до закладу з можливістю проведення ПКВ перевищують 120 хв, показане проведення фібринолітичної терапії (за відсутності протипоказань).
У випадку необхідності проведення фібринолітичної терапії перевага надається фібрин-специфічним препаратам.
Після проведення фібринолітичної терапії необхідно перевести пацієнта впродовж перших 24 годин від появи симптомів інфаркту міокарда до закладу з можливістю проведення ПКВ.
Узагальнений алгоритм транспортування пацієнта з ГКС з елевацією сегмента ST представлений нижче.
Примітка: НМД – центр невідкладної медичної допомоги, ПКВ – перкутанне коронарне втручання.
Лікувальний алгоритм після проведення реперфузійної терапії
- Пацієнти з ГІМ з елевацією сегмента ST після реперфузійної терапії повинні переводитися у відділення реанімації або кардіологічний блок інтенсивної терапії, де забезпечується постійний контроль, спостереження та цілодобовий моніторинг основних життєвих функцій
- Пацієнт, якому проведена успішна реперфузійна терапія, має перебувати у відділенні реанімації або кардіологічному блоку інтенсивної терапії принаймні 24 години, ретельний моніторинг стану пацієнта необхідний впродовж 48-72 годин.
- Медикаментозна терапія:
- ацетилсаліцилова кислота 75-100 мг/добу;
- блокатор рецепторів АДФ (рекомендовано продовжити прийом того препарату, який використовувався перед проведенням ПКВ): клопідогрель 75 мг 1 раз на добу або тикагрелор 90 мг 2 рази на добу або прасугрел 10 (5 мг) 1 раз на добу. Тривалість подвійної антитромбоцитарної терапії визначається за шкалами PRECISE-DAPT та DAPT;
- для профілактики тромбоемболічних ускладнень призначають антикоагулянти: еноксапарин або нефракціонований гепарин або фондапаринукс;
- бета-блокатори (особливо пацієнтам з дисфункцією лівого шлуночка за відсутності протипоказань);
- статини (аторвастатин, розувастатин) усім пацієнтам з ГІМ без протипоказань, незалежно від початкового рівня ЛПНЩ, бажаний рівень ЛПНЩ˂1,4 ммоль/л або його зниження на принаймні 50% порівняно з початкових рівнем);
- інгібітори АПФ або блокатори рецепторів ангіотензину II за непереносимості іАПФ пацієнтам з ознаками серцевої недостатності, систолічною дисфункцією лівого шлуночка, цукровим діабетом та переднім інфарктом міокарда;
- антагоністи альдостерону (еплеренон, спіронолактон) пацієнтам з фракцією викиду лівого шлуночка ≤40%, серцевою недостатністю, цукровим діабетом та відсутності протипоказань;
- інгібітори протонної помпи (пантопразол, рабепразол, езомепразол) усім пацієнтам, які отримують подвійну антитромбоцитарну терапію.
Зареєструйтеся на нашому сайті прямо зараз, щоб мати доступ до більшої кількості навчальних матеріалів!
Підписатися на наші сторінки:
Дана стаття має ознайомлювальний характер. Самолікування може бути шкідливим для вашого здоров’я. Застосування будь-яких препаратів, що згадані в даній статті, можливе лише за призначенням та наглядом лікаря.
Використана література:
Наказ МОЗ України від 14.09.2021р №1936 Уніфікований клінічний протокол екстреної, первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги та кардіореабілітації “Гострий коронарний синдром з елевацією сегмента ST”.
Інтерактивний симуляційний тренінг за темою “Невідкладна допомога при ГКС з елевацією сегмента ST” доступний за посиланням:
Читайте також:
Консультація пацієнта із спонтанною дисекцією коронарних судин – рекомендації ОСКІ
Автори: Hanna Samoilova, Nataliia Lopina Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби…
Cимптомна брадикардія
Симптомна брадикардія виникає при зниженні частоти серцевих скорочень менше 50 ударів за хвилину. Найчастіше в…
Шлуночкові тахікардії
Автори: Т.Д. Данілевич, А.В. Зінченко, А.А. Сідоров Клінічна термінологія Шлуночкову тахікардію визначають як три або…
Тромбоемболія легеневої артерії
Тромбоемболія легеневої артерії (ТЕЛА) ‒ це загрозливе для життя захворювання, обумовлене оклюзією стовбура чи гілок…
Проведення експрес тесту на визначення маркерів некрозу міокарду
Автори: Т.Д. Данілевич, А.В. Зінченко, А.А. Сідоров У пацієнтів з ГКС може буде позитивний експрес-тест…
Гострий коронарний синдром без елевації сегменту ST
Автори: Т.Д. Данілевич, А.В. Зінченко, А.А. Сідоров Визначення Гострий коронарний синдром – це група симптомів…