Невідкладна допомога при суправентрикулярній тахікардії, зумовленій синдромом передчасного збудження шлуночків
У попередніх матеріалах ми розглянули принципи надання невідкладної допомоги пацієнтам з пароксизмом суправентрикулярної тахікардії.
Сьогодні ж час обговорити особливості ведення пацієнтів, у яких суправентрикулярна тахікардія виникає внаслідок існування так званого додаткового шляху проведення імпульсів від передсердь до шлуночків в обхід АВ-вузла, що призводить до передчасного збудження шлуночків.
В наступних матеріалах ми детально розглянемо синдроми передчасного збудження шлуночків (синдром WPW та інші).
Атріовентрикулярна реципрокна (re-entry) тахікардія
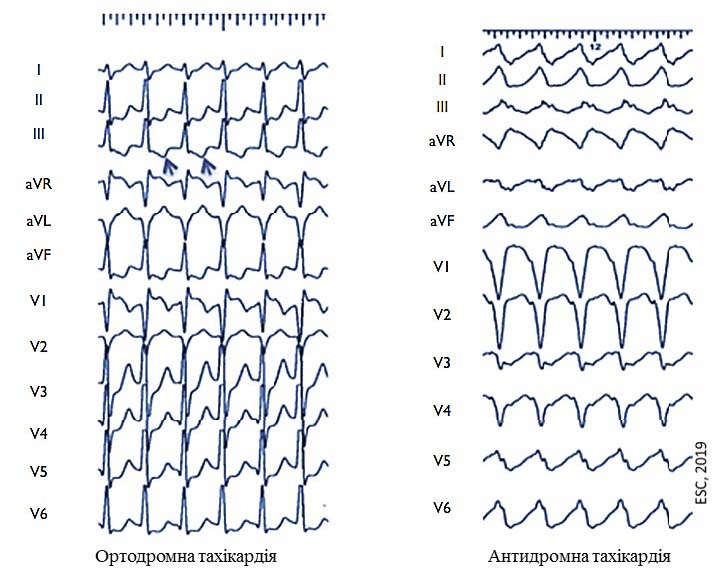
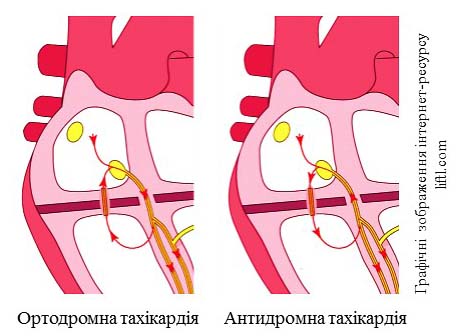
Атріовентрикулярна реципрокна тахікардія є найбільш поширеним різновидом тахікардії у пацієнтів з додатковим пучком проведення. Цей вид тахікардії розвивається через механізм re-entry, коли імпульс рухається по замкненому колу. Якщо передсердний імпульс входить через АВ-вузол, активує шлуночки, а виходить через додатковий пучок проведення (антеградне проведення), виникає ортодромна тахікардія. Якщо електричний імпульс входить через додатковий пучок, активує шлуночки, а виходить через АВ-вузол (ретроградне проведення), виникає антидромна тахікардія.
Ортодромна атріовентрикулярна реципрокна тахікардія
Ортодромна атріовентрикулярна реципрокна тахікардія складає більше 90% усіх випадків атріовентрикулярної тахікардії. Електричний імпульс (як правило, це передсердна екстрасистола) рухається по колу через АВ-вузол (антеградне проведення), ніжки пучка Гіса, активує шлуночки і повертається до передсердь через додатковий пучок проведення, повторюючи цей шлях по колу знову і знову.
ЕКГ-ознаки ортодромної тахікардії:
- вузькі комплекси QRS (˂0,12 с);
- регулярний ритм з частотою скорочення шлуночків 150-250 уд/хв;
- як правило, визначається ретроградний зубець Р після QRS;
- інтервал RP, як правило, короткий, але ˃ 0,07 с.
Антидромна атріовентрикулярна реципрокна тахікардія
Антидромна атріовентрикулярна реципрокна тахікардія виникає у 3-8% пацієнтів з синдромом WPW. Як і при ортодромній тахікардії, передсердна екстрасистола ініціює пароксизм антидромної тахікардії, при цьому хвиля збудження рухається по замкнутому колу від передсердя через додатковий пучок до шлуночків і повертається до передсердя в ретроградному напрямку через АВ-вузол (інколи через інший додатковий пучок), повторюючи цей шлях по колу знову і знову.
ЕКГ-ознаки антидромної тахікардії:
- широкі комплекси QRS (˃0,12 с);
- регулярний ритм з частотою скорочення шлуночків 150-250 уд/хв;
- як правило, зубець Р невидимий.
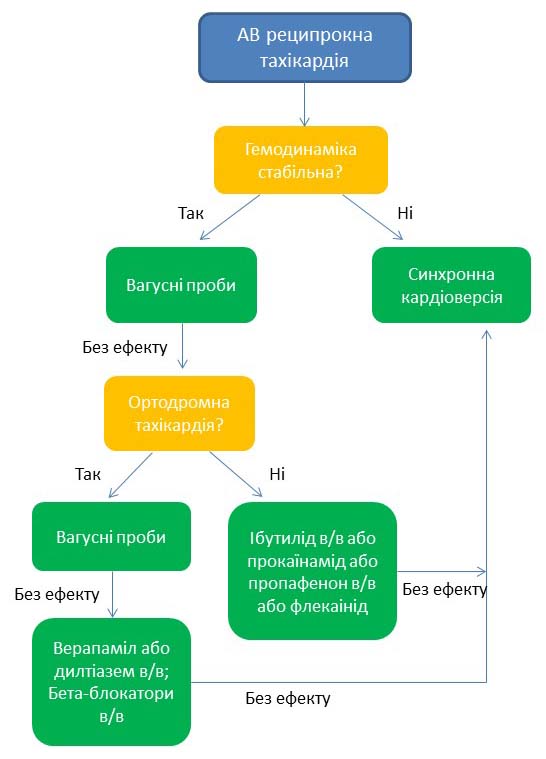
Алгоритм невідкладної допомоги при атріовентрикулярній реципрокній тахікардії
Фібриляція передсердь
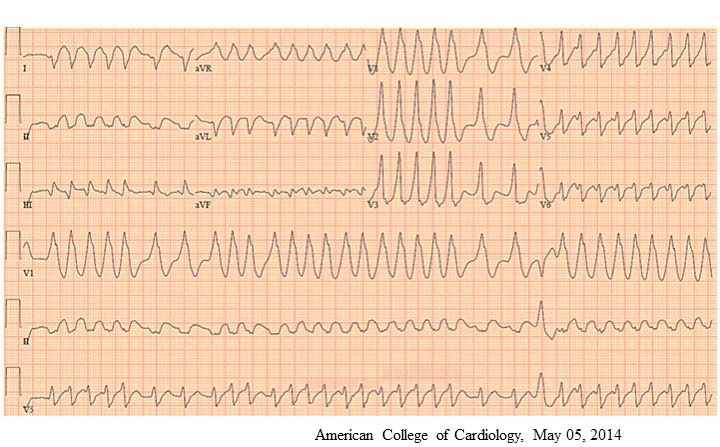
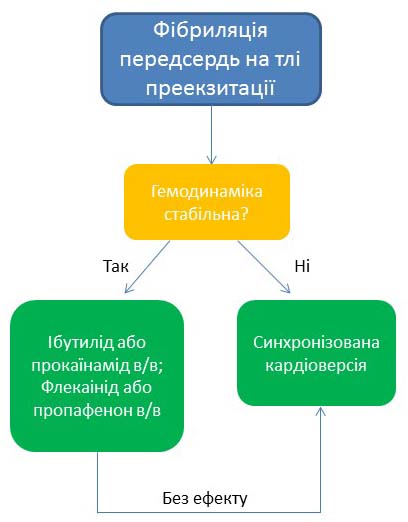
Фібриляція передсердь виникає приблизно у 50% пацієнтів із синдромом передчасного збудження шлуночків. При цьому електричні імпульсі, які генеруються в передсердях, проводяться до шлуночків двома шляхами: через АВ-вузол та через додатковий пучок. На відміну від АВ-вузла, ключовою функцією якого є сповільнення проведення імпульсів до шлуночків, додатковий пучок не здатний затримувати електричні імпульси і всі вони досягають шлуночків, викликаючи їх надмірну активацію, яка може призводити до фібриляції шлуночків. Саме тому фібриляцію передсердь, яка виникає у пацієнтів з додатковим пучком проведення, розглядають як надзвичайно небезпечне порушення ритму, яке вимагає особливих підходів до лікування.
У пацієнтів з фібриляцією передсердь, яка виникає на тлі преекзитації, заборонено використовувати аденозин, бета-блокатори, верапаміл та дилтіазем, дигоксин, адже ці препарати пригнічують проведення імпульсів через АВ-вузол, тим самим посилюючи їх проведення через додатковий пучок. Це, в свою чергу, лише збільшує ризик виникнення фібриляції шлуночків.
У пацієнтів з фібриляцією передсердь, яка виникає на тлі преекзитації, перевага надається антиаритмічним препаратам, які здатні пригнічувати проведення по додатковому пучку‒ібутилід, прокаїнамід, пропафенон, флекаінід.
Відповідно до сучасних уявлень, аміодарон також не рекомендований до використання через його здатність посилювати проведення через додатковий пучок.
Алгоритм невідкладної допомоги при фібриляції передсердь, що виникла на тлі синдрому передчасного збудження шлуночків
Тепер давайте розглянемо більш детально рекомендовані для невідкладної допомоги заходи та лікарські препарати.
Вагусні проби включають в себе низку технік (проба Вальсальви, масаж каротидного синуса є найбільш безпечними та ефективними), які стимулюють барорецептори, розташовані у внутрішніх сонних артеріях. Ця стимуляція викликає рефлекторну активацію блукаючого нерва, що призводить до вивільнення ацетилхоліну, який у свою чергу, сповільнює частоту серцевих скорочень та проведення електричних імпульсів через АВ-вузол.
Проба Вальсальви проводиться шляхом сильного натужування впродовж 10-15 сек після глибокого вдиху.
Масаж каротидного синуса проводиться хворому в положенні лежачи нижче кута нижньої щелепи та вище щитоподібного хряща впродовж 5 сек, голова пацієнта має бути повернута в протилежний бік від зони масажу, більш ефективним є масаж правого каротидного синуса; робити масаж з двох сторін одночасно заборонено!
Верапаміл 0,075-0,15 мг/кг в/в (в середньому 5-10 мг) впродовж 2 хвилин.
Дилтіазем 0,25 мг/кг в/в впродовж 2 хвилин; за потреби через 15 хвилин можна ввести другу дозу дилтіазему 0,35 мг/кг в/в; для пацієнтів старше 65 років рекомендована максимальна початкова доза дилтіазему 10 мг в/в і максимальна повторна доза 20 мг.
Метопролол 5 мг в/в протягом 1-2 хвилин, можна повторно вводити за необхідності кожні 5 хвилин (максимальна кількість доз – 3).
Есмолол 0,5 мг/кг в/в болюсно або 0,05-0,3 мг/кг/хв. у вигляді інфузії.
Бета-блокатори та антагоністи кальцієвих каналів протипоказані при нестабільній гемодинаміці, у пацієнтів з декомпенсованою серцевою недостатністю, зі зниженою фракцією викиду лівого шлуночка (˂40%), при фібриляції передсердь, що виникла на тлі синдрому передчасного збудження шлуночків. Не комбінуйте бета-блокатори з антагоністами кальцієвих каналів через високий ризик брадикардії, артеріальної гіпотензії і навіть асистолії!
Ібутилід 1 мг в/в впродовж 10 хвилин (при вазі тіла ≥60 кг) або 0,01 мг/кг (при вазі тіла ˂60 кг), можливе повторне однократне введення 1 мг при неефективності першої дози. Препарат протипоказаний при подовженні інтервалу QTc˃440 мс.
Прокаїнамід 20-50 мг/хв до припинення аритмії або до зниження систолічного АТ до 90 мм рт ст. або до подовження комплексу QRS більше ніж на 50% або до введення максимальної дози у обʼємі 17 мг/кг зі швидкістю введення 1-4 мг/хв; уникайте використання прокаїнаміду за наявності синдрому подовженого інтервалу QT або застійної серцевої недостатності.
Синхронізована електрична кардіоверсія застосовується у пацієнтів з нестабільною гемодинамікою, зумовленою виникненням тахікардії або за неефективності медикаментозної кардіоверсії. Синхронізована електрична кардіоверсія проводиться після попередньої седації або анальгезії пацієнтів зі збереженою свідомістю, рекомендовано починати кардіоверсію з найменшого розряду, за неефективності з поступовим збільшенням сили наступного розряду.
В наступних матеріалах ми детально розглянемо синдроми передчасного збудження шлуночків (синдром WPW та інші), які дуже часто супроводжуються суправентрикулярними порушеннями ритму.
Дана стаття має ознайомлювальний характер. Самолікування може бути шкідливим для вашого здоров’я. Застосування будь-яких препаратів, що згадані в даній статті, можливе лише за призначенням та наглядом лікаря.
Використана література:
- 2019 ESC Guidelines for the management of patients with supraventricular tachycardia. The Task Force for the management of patients with supraventricular tachycardia of the European Society of Cardiology (ESC) developed in collaboration with the Association for European Pediatric and Congenital cardiology (AEPC). European Heart Journal (2020), 41, 655-720. doi: 10.1093/eurheartj/ehz467.
- 2015 ACC/AHA/HRS Guideline for the management of adult patients with supraventricular tachycardia
Зареєструйтеся на нашому сайті прямо зараз, щоб мати доступ до більшої кількості навчальних матеріалів!
Підписатися на наші сторінки:
Читати також:
Консультування пацієнта при підозрі на онкологічне захворювання легень з метастазуванням / ОСКІ рекомендації
Автори матеріалу: Сідоров А.А.Васкес Абанто А.Е.Войстрик В.І. Початок консультації Вимийте руки та одягніть ЗІЗ, якщо…
Дистальна прогресуюча м’язова дистрофія зі значним порушенням функції
Автори матеріалу: Сідоров А.А., Ружанська В.О., Войстрик В.І. Визначення Дистальна м’язова дистрофія – клас м’язових…
Консультування хворого з підозрою на дистальну прогресуючу м’язову дистрофію / ОСКІ рекомендації
Автори матеріалу: Сідоров А.А., Ружанська В.О., Войстрик В.І. Початок консультації Вимийте руки та одягніть ЗІЗ,…
Хвороба Лайма
Хвороба Лайма- це інфекційне захворювання, спричинене спірохетами Borrelia burgdorferi, яке передається трансмісивним шляхом під час…
Консультування хворого із підозрою на боковий аміотрофічний склероз – рекомендації ОСКІ
Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту) Представтеся пацієнту, вказуючи…
Консультування пацієнта з підозрою на розсіяний склероз – рекомендації ОСКІ
Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту) Представтеся пацієнту, вказуючи…