Консультування пацієнта при підозрі на невропатію лицевого нерва / ОСКІ рекомендації

Початок консультації
- Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту)
- Представтеся пацієнту, вказуючи своє ім’я та посаду
- Підтвердіть прізвище, ім’я, по батькові та дату народження пацієнта
- Поясніть пацієнту мету консультації та процедури, що включатиме обстеження, використовуючи зрозумілу для пацієнта мову
- Отримайте згоду на консультування та надання медичної допомоги
З’ясування основних скарг
- Використовуйте відкриті запитання, щоб вивчити скарги пацієнта
- Деталізація основних скарг
- Проаналізуйте роздуми, побоювання та очікування пацієнта
- Резюмуйте скарги пацієнта
Комплексна оцінка
- Проведіть оцінку інших симптомів для отримання комплексної картини
Збір анамнестичних даних
Збір анамнезу захворювання
- З’ясуйте коли вперше з’явилися симптоми хвороби, які були перші ознаки
- З’ясуйте, які симптоми пацієнт має зараз, як вони змінюються протягом часу
- З’ясуйте, чи скаржиться пацієнт на слабкість м’язів обличчя
- З’ясуйте, в яких саме частинах обличчя присутня слабкість
- З’ясуйте, чи є у пацієнта проблеми з жуванням, утриманням їжі у ротовій порожнині
- З’ясуйте, чи є у пацієнта труднощі вимовляння слів
- З’ясуйте, чи є у пацієнта порушення чутливості у вигляді гіпестезій, парестезій, гіперестезій, порушення температурної чутливості на обличчі.
- З’ясуйте, чи турбує пацієнта біль в області обличчя, ока, вуха. Якщо так, то якого характеру і де саме
- З’ясуйте, чи спостерігаються у пацієнта порушення смаку
- З’ясуйте, чи спостерігається у пацієнта зменшенням сльозовиділення
- З’ясуйте, чи спостерігається у пацієнта головний біль на стороні ураження
- З’ясуйте, чи спостерігається у пацієнта гіперакузією (звуки сприймаються занадто голосними)
- Спитайте чи звертався пацієнт за медичною допомогою, якщо так, то до кого та чим завершилось його звернення, якщо ні, то уточніть чому не звертався; чи приймав пацієнт самостійно або за призначенням лікаря медичні препарати, якщо так, то, чи змінювався характер скарг на тлі лікування
- У випадку госпіталізації з приводу даних скарг, ознайомтесь з випискою з історії хвороби пацієнта, зверніть увагу на встановлений клінічний діагноз, результати проведених лабораторних та/або інструментальних обстежень, проведене лікування та рекомендації після виписки, а також чи дотримувався пацієнт призначеної схеми лікування
- У випадку проведення пацієнту раніше лабораторних та/або інструментальних обстежень з приводу поточних скарг, проаналізуйте їх результати та вкажіть на важливі знахідки
- З’ясуйте, що спонукало пацієнта звернутися за консультацією цього разу
- Виключіть інші причини наявних скарг, ставлячи пацієнту уточнюючі питання.
Збір анамнезу життя
- З’ясуйте наявність у хворого хронічних захворювань, зокрема неврологічних, ендокринних захворювань, захворювань нирок тощо
- Уточніть перенесені пацієнтом інфекційні захворювання
- Уточніть, чи проводились пацієнту раніше оперативні втручання
- З’ясуйте, чи були вагітності, роди або кесарів розтин, чи є зараз грудне вигодовування
- З’ясуйте час настання менопаузи та прийом замісної гормональної терапії
- З’ясуйте, чи приймає пацієнт постійно лікарські препарати та які саме, вкажіть дози препаратів
- Уточніть, чи переносив пацієнт раніше травми, з’ясуйте, як протікав відновлювальний період
- З’ясуйте чи є у пацієнта непереносимість лікарських препаратів або продуктів харчування та уточніть, як саме вона проявляється
- Уточніть, чи є у пацієнта шкідливі звички-вживання алкоголю, наркотичних речовин, паління
- З’ясуйте рівень фізичної активності пацієнта
- З’ясуйте сімейний стан пацієнта, побутові умови проживання; уточніть, чи не було серед кровних родичів захворювань, що проявлялися м’язовою слабкістю
- З’ясуйте, чи працює пацієнт, його професію, умови роботи, наявність шкідливих факторів
Фізикальне обстеження
Оцінка загального стану пацієнта
- Проведення загального огляду
- Оцінка конституції
- Оцінка ступеня вгодованості
- Окружність талії
- Шкіра
- Слизові оболонки
- Щитоподібна залоза
- Оцінка периферійних лімфовузлів
- Оцінка органів дихання
- Оцінка серцево-судинної системи
- Оцінка органів черевної порожнини
- Оцінка органів сечостатевої системи
Неврологічне обстеження
- Оцініть свідомість: орієнтація в часі і просторі, розуміння запитань та влучність відповідей
- Оцініть когнітивні та мнестичні функцій
- Оцініть форму та положення голови
- Оцініть менінгеальні симптоми (симптом Керніга)
- Оцініть каротидну пульсацію з обох боків
- Проведіть перкусію черепа
- Оцініть наявність чи відсутність болючості супра- та інфраорбітальних точок
- Оцініть симетричність обличчя
- Оцініть поля зору за допомогою пальцевого тестування
- Оцініть симетричність очних щілини та рухи очними яблуками
- Оцініть наявність чи відсутність патологічного ністагму та птозу повік
- Оцініть розміри зіниць, реакцію на світло та конвергенцію.
- Оцініть чутливість на обличчі.
- Проведіть пальпацію точок виходу 5 пари ЧМН.
- Проведіть оцінку мімічної експресії (як довільні, так і мимовільні рухи)
- Оцініть функцію слуху та нюху.
- Проведіть оцінку глоткового рефлексу та ковтання.
- Оцініть стан язика: рух, розташування, симетрія, наявність гіпо- чи атрофій, фібрилярних посіпувань м’язів язика
- Проведіть оцінку вимови, артикуляції та голосу
- Оцініть стан верхніх кінцівок: об’єм кінцівок, тонус та силу м’язів з обох боків, обсяг рухів, чи є феномен «віддачі», чи є тремор. Рефлекси: згинально-ліктьовий рефлекс, розгинально-ліктьовий рефлекс, карпо-радіальний рефлекс симетричний, середньої сили
- Проведіть оцінку температурної, больової, тактильної чутливості та оцініть позиційне відчуття в пальцях з обох боків верхніх кінцівок
- Проведіть оцінку стану хребта: огляд та перкусія, оцінка чутливості
- Проведіть оцінку шкірних черевних рефлексів
- Оцініть стан нижніх кінцівок: об’єм кінцівок , тонус та силу м’язів з обох боків, обсяг рухів, постуральний тест лежачі. Проведіть п’ятково-колінний тест. Рефлекси: колінний рефлекс, рефлекс Ахілова сухожилка, підошовний (згинальний) рефлекс
- Проведіть оцінку температурної, больової, тактильної чутливості та оцініть позиційне відчуття в пальцях з обох боків нижніх кінцівок
- Проведіть оцінку статики та координації: проба Ромберга, координаторні проби, оцінка тандемної ходи (п’ята-носок-п’ята)
- Оцініть психічний стан в цілому
- Проведіть оцінку вегетативної сфери: чи є тремор повік при закритих очах, гіпергідроз долонь
Оцінка пацієнта за шкалами
- Шкала House-Brackmann (обов’язково)
- Шкала Sunnybrook для оцінки паралічу обличчя (за потреби)
Призначення лабораторного обстеження
- Загальний аналіз крові (обов’язково)
- Аналіз крові на рівень глюкози натщесерце (за потреби)
- Аналіз крові на глікозильований гемоглобін (за потреби)
- Серологічне дослідження крові (бореліоз, герпетична інфекція) (за потреби)
- Ліквородіагностика (за потреби)
Призначення інструментальних методів обстеження
- Електронейроміографія (за потреби)
- Електрокардіографія (за потреби)
- Нейровізуалізація (КТ та\або МРТ) (за потреби)
Встановлення клінічного діагнозу
- Проведення диференційної діагностики
- Встановлення діагнозу невропатія лицевого нерва
- Встановлення ускладнень
- Встановлення супутніх захворювань
Консультації фахівців
- Консультація сімейного лікаря (обов’язково)
- Консультація офтальмолога (обов’язково)
- Консультація отоларинголога (обов’язково)
- Консультація нейрохірурга (за потреби)
Призначення лікування
- Медикаментозне лікування.
- Фізіотерапевтичне лікування.
- Хірургічне лікування.
- Лікування неповного відновлення.
- Лікування ускладнень.
Консультування та підтримка
- Поясніть пацієнту результати діагностичних тестів та встановлену підозру на невропатію лицьового нерва
- Розкажіть пацієнту про природу захворювання, його можливі причини та перебіг.
- Визначте план регулярного спостереження та контролю симптомів.
- Забезпечте пацієнта інформацією про рекомендований режим дня, раціон харчування та фізичну активність.
- Підкресліть важливість звітування про будь-які зміни в симптомах та ефективності лікування.
- Відповідайте на запитання пацієнта та надавайте підтримку у вигляді посилань на релевантні джерела інформації або підтримуючих груп.
- Обговоріть різні методи лікування, включаючи медикаментозні, фізіотерапевтичні, симптоматичні методи терапії, хірургічне лікування
- Заплануйте регулярні візити для оцінки ефективності лікування, контролю симптомів та визначення подальших кроків.
Завершення консультації
- Проведіть узагальнення отриманих даних та запитайте пацієнта, чи ніщо важливе не пропущене
- Поінформуйте пацієнта щодо подальшої тактики
- Подякуйте пацієнту
- Утилізуйте ЗІЗ належним чином і помийте руки
Ключові комунікативні навички
Активне слухання
Підбиття підсумків
Виділення вказівних знаків
Початок консультації
- Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту)
- Представтеся пацієнту, вказуючи своє ім’я та посаду
- Підтвердіть прізвище, ім’я, по батькові та дату народження пацієнта
- Поясніть пацієнту мету консультації та процедури, що включатиме обстеження, використовуючи зрозумілу для пацієнта мову
- Отримайте згоду на консультування та надання медичної допомоги
Запитання
“Ваше прізвище, ім’я та по батькові?”
“Яка дата Вашого народження?”
“Коли Вас було госпіталізовано?”
“Назвіть, будь ласка, Вашу адресу?”
“Хто Ваш сімейний лікар?”
“Чи згодні ви пройти обстеження і лікування у нашій клініці?”
Найпоширенішими причинами раптового розвитку однобічної слабості мімічних м’язів є інсульт і нейропатія лицевого нерва (НЛН, параліч Белла). Завдяки збору анамнезу та проведенню формального неврологічного обстеження можна з’ясувати, чи такий параліч є центральним, чи периферичним. У першому випадку потрібна магнітно-резонансна томографія (МРТ) для виявлення ішемії, інфекційних або запальних причин. Інколи необхідні й інші дослідження — вивчення спинномозкової рідини, оцінка ШОЕ і рівня глюкози, загальний аналіз крові, серологічні обстеження з метою ідентифікації сифілісу, СНІДу і васкуліту.
При периферичному характері однобічної слабості мімічних м’язів (параліч Белла) в більшості випадків очевидні причини з’ясувати досить складно, тому невідкладної потреби у специфічних дослідженнях немає.
Частота НЛН становить 20–30 випадків на 100 000 осіб/рік (60–75% усіх випадків однобічного паралічу мімічних м’язів), при цьому однаково уражаються усі статі. Середній вік початку захворювання становить 40 років, хоча воно може виникати в будь-якому віці.
Ліва і права сторона обличчя уражаються однаково часто, більшість таких хворих повністю одужують, хоча в декого і залишається резидуальний мімічний парез.
Під час вагітності ризик зростає втричі, особливо в ІІІ триместрі та в перший післяпологовий тиждень. У деяких, але не у всіх обсерваційних дослідженнях гіпертензія була пов’язана з помірно підвищеним ризиком НЛН.
У стоматологічній практиці ураження лицевого нерва може виникнути гостро при знеболюванні нижнього альвеолярного нерва, при введенні анестезуючих речовин у ділянку нижньощелепного отвору, при видаленні нижніх молярів. При цьому парез мімічної мускулатури виникає не від травми лицевого нерва, а внаслідок реактивних змін в тканинах за типом нейроалергії.
Інші причини набутого периферичного лицевого паралічу набагато рідкісніші. Асоційованими станами в цьому разі є цукровий діабет, гіпертензія, СНІД, хвороба Лайма, саркоїдоз, синдром Шегрена, пухлини привушної залози, еклампсія, амілоїдоз і, звичайно, синдром Рамзая-Ханта (спричинений ураженням вузла колінця вірусом оперізуючого лишаю). У літературі є також повідомлення про периферичний параліч лицевого нерва після внутрішньоносового введення інактивованої вакцини проти грипу.
НЛН рецидивує рідко. Повторна поява двобічного мімічного паралічу має підштовхнути до пошуку міастенії та уражень стовбура мозку на рівні моста, наприклад при лімфомі, саркоїдозі чи хворобі Лайма.
У рідкісних випадках при синдромі Гійєна-Барре виявляють двобічний параліч м’язів обличчя з мінімальною слабістю кінцівок. При збереженому імунітеті синдром Рамзая-Ханта не є ні рецидивуючим, ні двобічним.
Пошкодження мікросудин і запалення, пов’язані з діабетом, можуть становити приблизно 5-10 відсотків пацієнтів з НЛН.
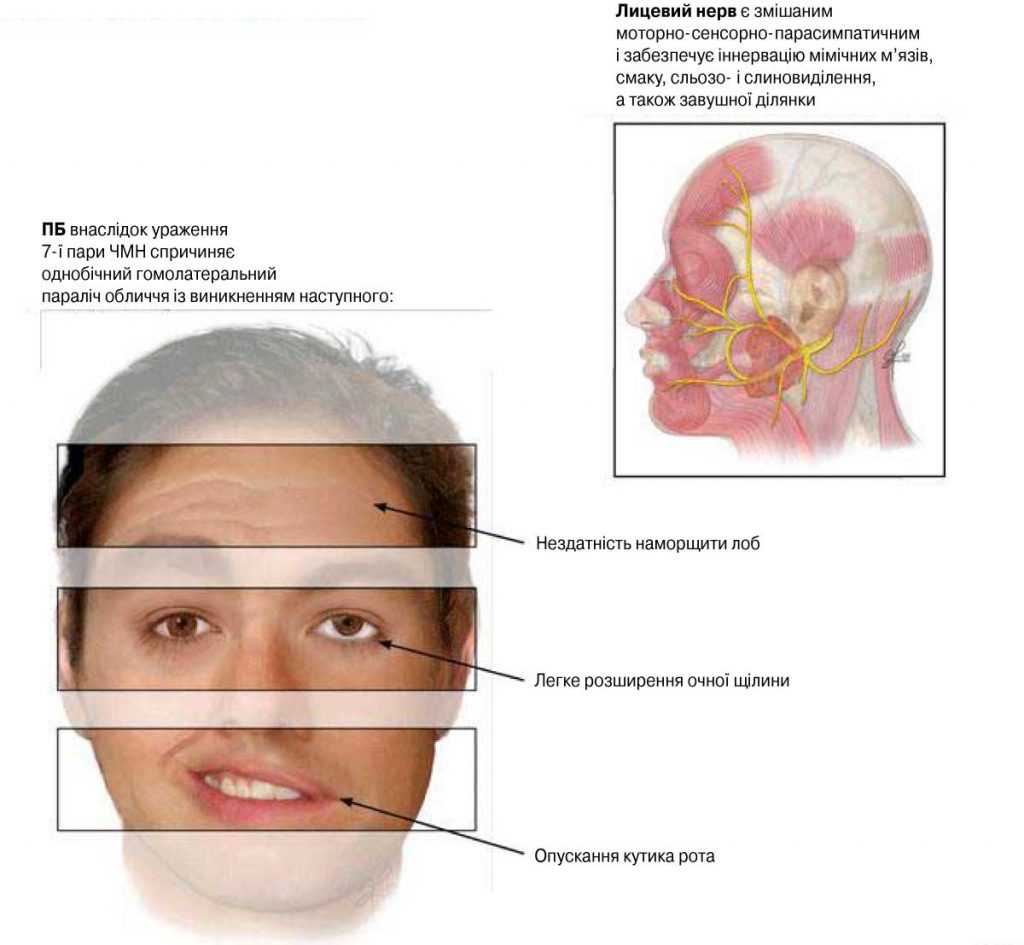
Лицевий нерв є змішаним нервом, який містить:
- Рухові волокна, які іннервують м’язи обличчя
- Парасимпатичні волокна, що іннервують слізні, піднижньощелепні та під’язикові слинні залози
- Аферентні волокна від смакових рецепторів у передніх двох третинах язика
- Соматичні аферентні волокна із зовнішнього слухового проходу та вушної раковини
Хід лицевого нерва можна простежити від його початку в лицевому ядрі в вентролатеральному мості до периферичних синапсів у вегетативних гангліях і нервово-м’язових або нейрогландулярних з’єднаннях на обличчі.
НЛН виникає, коли запалення лицевого нерва порушує його функцію. Лицевий нерв потовщується за рахунок набряку периневрію і дифузних інфільтратів дрібних округлих запальних клітин між нервовими пучками та навколо інтраневральних кровоносних судин. Мієлінові оболонки піддаються дегенерації. Ці зміни можна спостерігати на будь-якій ділянці лицевого нерва, хоча пошкодження найбільш виражене у вузькій лабіринтній частині лицевого каналу, де набряк викликає стиснення нерва, а слабке кровопостачання посилює пошкодження.
НЛН зазвичай виникає раптово (протягом кількох годин) і також часто асоціюється з порушенням смаку.
Характерна ознака — це синдром периферичного нерва, що характеризується слабкістю верхньої та нижньої частин обличчя. Класичні ознаки включають провисання брів, неможливість закрити око, зникнення носогубної складки та опущення ураженого кута рота, який звернений у неуражену сторону.
Симптоми, як правило, односторонні, але можливі випадки двосторонньої НЛН. Пацієнтів із гострою двосторонньою слабкістю обличчя слід обстежити на наявність хвороби Лайма та інших більш поширених причин двосторонніх симптомів.
Початок слабкості обличчя при НЛН відбувається протягом кількох годин і до 72 годин. Симптоми можуть посилюватися протягом кількох днів, до трьох тижнів, потім стабілізуватися до покращення. Якщо симптоми виникають раптово або не покращуються хоча б частково протягом чотирьох місяців, слід розглянути альтернативні діагнози.
Пацієнти з НЛН та іншими периферичними причинами лицевої слабкості мають порушення вольових рухів лицевих м’язів, а також вираження емоцій, наприклад посмішку або сміх. Нервові проекції лобової частки та інших частин, які відповідають за вираження емоцій, відрізняються від шляхів, що контролюють вольовий рух. Таким чином, слабкість обличчя зі збереженим руховим контролем емоційного чи вольового вираження свідчить про центральну причину симптомів. Сенсорна дисфункція при НЛН спричинена залученням аферентних сенсорних волокон до лицевого нерва. Пацієнти можуть повідомляти про іпсилатеральне порушення смакових відчуттів, зниження сльозовиділення та/або слиновиділення та гіперакузію. Деякі пацієнти також повідомляють про продромальний біль у вусі (дизакузія), імовірно, внаслідок легкої дисфункції стремінцевого нерва або поблизу нього.
Залежно від періоду захворювання виділяють наступні періоди НЛН:
- гострий період (до 14 днів);
- підгострий період (до 1 місяця);
- відновний період (до 3 місяців)
- хронічна форма захворювання (остаточні явища парезу м’язів, контрактури та патологічні синкінезії).
З’ясування основних скарг
- Використовуйте відкриті запитання, щоб вивчити скарги пацієнта
- Деталізація основних скарг
Коли Ви вперше помітили симптоми?.
Якими були Ваші перші симптоми?
Чи помічаєте Ви складнощі в мімічних рухах обличчя?
Чи помічаєте Ви асиметрію обличчя?
Чи відчуваєте Ви біль чи дискомфорт в області обличчя?
Чи маєте Ви проблеми з їжею та питтям?
Чи є у Вас сухість ока?
Чи спостерігали Ви порушення смаку?
Чи спостерігали Ви порушення слуху?
Чи спостерігалися у Вас інші неврологічні симптоми, такі як головний біль, запаморочення чи втрата рівноваги?
Чи турбують Вас інші скарги?
- Проаналізуйте роздуми, побоювання та очікування пацієнта
Ключовим компонентом збору анамнезу є вивчення роздумів, занепокоєнь і очікувань пацієнта, щоб отримати уявлення про те, як пацієнт зараз сприймає свій стан, що його хвилює та чого він очікує від консультації.
Вивчення роздумів, занепокоєнь та очікувань має бути плавним протягом консультації у відповідь на сигнали пацієнта. Це допоможе зробити Вашу консультацію орієнтованою на пацієнта, а не шаблонною.
Використовувати структуру аналізів роздумів, побоювань та очікувань необхідно так, щоб це звучало природно у Вашій консультації.
| Роздуми | Вивчіть уявлення пацієнта щодо поточної проблеми | • «Чи є щось на Вашу думку, що провокує появу або посилення Ваших скарг?» • «Чи можете Ви пов’язати появу Ваших скарг із якоюсь причиною?» |
| Занепокоєння | Вивчіть поточні занепокоєння пацієнта | • «Чи є щось, що Вас турбує?» •«Чи можете Ви пов’язати появу скарг з якоюсь причиною?» •«Як Ви справляєтесь з повсякденною діяльністю?» •«Чи є щось, чого ми з Вами ще не обговорили?» |
| Очікування | Запитайте, що пацієнт сподівається отримати від консультації | • «Чим я можу допомогти Вам сьогодні?» • «Чого Ви очікуєте від сьогоднішньої консультації?» • «Який, на Вашу думку, може бути найкращий план дій?» |
- Резюмуйте скарги пацієнта
Комплексна оцінка
- Проведіть оцінку інших симптомів для отримання комплексної картини
Комплексна оцінка включає проведення короткого опитування пацієнта на наявність симптомів ураження інших систем, які можуть мати або не мати відношення до основної скарги. Комплексне дослідження дозволяє також виявити симптоми, про які пацієнт не згадав.
Рішення про те, про які симптоми запитати, залежить від поданої скарги та рівня Вашого досвіду. Деякі приклади симптомів, які Ви можете відстежувати по кожній системі, представлені нижче
| Система | Симптоми |
| Загальні прояви | лихоманка, зміна ваги, втома, пітливість, загальна слабкість |
| Респіраторна | задишка, кашель, біль у грудях |
| Серцево-судинна | біль в грудній клітці, задишка, перебої в роботі серця, серцебиття, набряки нижніх кінцівок |
| Шлунково-кишковий тракт | диспепсія, нудота, блювота, дисфагія, біль у животі, порушення випорожнень |
| Сечостатева | Заримка сечі, нетримання сечі |
| Неврологічна | головний біль, дратівливість, плаксивість, зниження настрою, зниження працездатності, втома |
| Опорно-рухова | біль у грудній стінці, біль в кістках, травма |
| Шкіра | висипання, виразки, крововиливи, петехії, синці, геморагії, новоутворення |
Збір анамнестичних даних
Збір анамнезу захворювання
- З’ясуйте коли вперше з’явилися симптоми хвороби, які були перші ознаки
- З’ясуйте, які симптоми пацієнт має зараз, як вони змінюються протягом часу
- З’ясуйте, чи скаржиться пацієнт на слабкість м’язів обличчя
- З’ясуйте, в яких саме частинах обличчя присутня слабкість
- З’ясуйте, чи є у пацієнта проблеми з жуванням, утриманням їжі у ротовій порожнині
- З’ясуйте, чи є у пацієнта труднощі вимовляння слів
- З’ясуйте, чи є у пацієнта порушення чутливості у вигляді гіпестезій, парестезій, гіперестезій, порушення температурної чутливості на обличчі.
- З’ясуйте, чи турбує пацієнта біль в області обличчя, ока, вуха. Якщо так, то якого характеру і де саме
- З’ясуйте, чи спостерігаються у пацієнта порушення смаку
- З’ясуйте, чи спостерігається у пацієнта зменшенням сльозовиділення
- З’ясуйте, чи спостерігається у пацієнта головний біль на стороні ураження
- З’ясуйте, чи спостерігається у пацієнта гіперакузією (звуки сприймаються занадто голосними)
- Спитайте чи звертався пацієнт за медичною допомогою, якщо так, то до кого та чим завершилось його звернення, якщо ні, то уточніть чому не звертався; чи приймав пацієнт самостійно або за призначенням лікаря медичні препарати, якщо так, то, чи змінювався характер скарг на тлі лікування
- У випадку госпіталізації з приводу даних скарг, ознайомтесь з випискою з історії хвороби пацієнта, зверніть увагу на встановлений клінічний діагноз, результати проведених лабораторних та/або інструментальних обстежень, проведене лікування та рекомендації після виписки, а також чи дотримувався пацієнт призначеної схеми лікування
- У випадку проведення пацієнту раніше лабораторних та/або інструментальних обстежень з приводу поточних скарг, проаналізуйте їх результати та вкажіть на важливі знахідки
- З’ясуйте, що спонукало пацієнта звернутися за консультацією цього разу
- Виключіть інші причини наявних скарг, ставлячи пацієнту уточнюючі питання.
Коли у Вас вперше з’явились ці скарги?
Що, на Вашу думку, могло викликати ці симптоми?
Ви звертались за медичною допомогою?
Скажіть, будь ласка, що спонукало Вас звернутися цього разу до мене?
Чи переносили Ви якісь інфекційні захворювання (герпетична інфекція, наприклад) до появи Ваших симптомів?
Чи були у Вас травми та/або оперативні втручання?
Чи проходили Ви стоматологічне лікування перед початком Ваших симптомів?
Чи спостерігалися у Ваших кровних родичів подібні симптоми?
Які ліки Ви приймаєте в даний час?
Чи маєте Ви алергічну реакцію або непереносимість до певних лікарських препаратів?
Збір анамнезу життя
- З’ясуйте наявність у хворого хронічних захворювань, зокрема неврологічних, ендокринних захворювань, захворювань нирок тощо
- Уточніть перенесені пацієнтом інфекційні захворювання
- Уточніть, чи проводились пацієнту раніше оперативні втручання
- З’ясуйте, чи були вагітності, роди або кесарів розтин, чи є зараз грудне вигодовування
- З’ясуйте час настання менопаузи та прийом замісної гормональної терапії
- З’ясуйте, чи приймає пацієнт постійно лікарські препарати та які саме, вкажіть дози препаратів
- Уточніть, чи переносив пацієнт раніше травми, з’ясуйте, як протікав відновлювальний період
- З’ясуйте чи є у пацієнта непереносимість лікарських препаратів або продуктів харчування та уточніть, як саме вона проявляється
- Уточніть, чи є у пацієнта шкідливі звички-вживання алкоголю, наркотичних речовин, паління
- З’ясуйте рівень фізичної активності пацієнта
- З’ясуйте сімейний стан пацієнта, побутові умови проживання; уточніть, чи не було серед кровних родичів захворювань, що проявлялися м’язовою слабкістю
- З’ясуйте, чи працює пацієнт, його професію, умови роботи, наявність шкідливих факторів
Фізикальне обстеження
Оцінка загального стану пацієнта
- Проведення загального огляду
- Оцінка конституції
- Оцінка ступеня вгодованості
- Окружність талії
- Шкіра
- Слизові оболонки
- Щитоподібна залоза
- Оцінка периферійних лімфовузлів
- Оцінка органів дихання
- Оцінка серцево-судинної системи
- Оцінка органів черевної порожнини
- Оцінка органів сечостатевої системи
Загалом при гострій невропатії лицевого нерва при фізикальному обстеженні не виявляється патології. Лише у випадках, коли НЛП є наслідком наприклад, інфекційної, демієлінізуючої патології нервової системи (хвороба Лайма, розсіяний склероз, тощо) та при наявності супутньої патології можливі розлади соматичних систем.
Неврологічне обстеження
- Оцініть свідомість: орієнтація в часі і просторі, розуміння запитань та влучність відповідей
- Оцініть когнітивні та мнестичні функцій
- Оцініть форму та положення голови
- Оцініть менінгеальні симптоми (симптом Керніга)
- Оцініть каротидну пульсацію з обох боків
- Проведіть перкусію черепа
- Оцініть наявність чи відсутність болючості супра- та інфраорбітальних точок
- Оцініть симетричність обличчя
- Оцініть поля зору за допомогою пальцевого тестування
- Оцініть симетричність очних щілини та рухи очними яблуками
- Оцініть наявність чи відсутність патологічного ністагму та птозу повік
- Оцініть розміри зіниць, реакцію на світло та конвергенцію.
- Оцініть чутливість на обличчі.
- Проведіть пальпацію точок виходу 5 пари ЧМН.
- Проведіть оцінку мімічної експресії (як довільні, так і мимовільні рухи)
- Оцініть функцію слуху та нюху.
- Проведіть оцінку глоткового рефлексу та ковтання.
- Оцініть стан язика: рух, розташування, симетрія, наявність гіпо- чи атрофій, фібрилярних посіпувань м’язів язика
- Проведіть оцінку вимови, артикуляції та голосу
- Оцініть стан верхніх кінцівок: об’єм кінцівок, тонус та силу м’язів з обох боків, обсяг рухів, чи є феномен «віддачі», чи є тремор. Рефлекси: згинально-ліктьовий рефлекс, розгинально-ліктьовий рефлекс, карпо-радіальний рефлекс симетричний, середньої сили
- Проведіть оцінку температурної, больової, тактильної чутливості та оцініть позиційне відчуття в пальцях з обох боків верхніх кінцівок
- Проведіть оцінку стану хребта: огляд та перкусія, оцінка чутливості
- Проведіть оцінку шкірних черевних рефлексів
- Оцініть стан нижніх кінцівок: об’єм кінцівок , тонус та силу м’язів з обох боків, обсяг рухів, постуральний тест лежачі. Проведіть п’ятково-колінний тест. Рефлекси: колінний рефлекс, рефлекс Ахілова сухожилка, підошовний (згинальний) рефлекс
- Проведіть оцінку температурної, больової, тактильної чутливості та оцініть позиційне відчуття в пальцях з обох боків нижніх кінцівок
- Проведіть оцінку статики та координації: проба Ромберга, координаторні проби, оцінка тандемної ходи (п’ята-носок-п’ята)
- Оцініть психічний стан в цілому
- Проведіть оцінку вегетативної сфери: чи є тремор повік при закритих очах, гіпергідроз долонь
До симптомів параліча Белла (ПБ) належать гомолатеральні провисання брови і м’язів обличчя, згладження носо-губної складки, нездатність повністю закрити око чи підняти кут рота. Ці симптоми розвиваються в інтервалі від кількох годин максимум до 3 днів.
Таблиця 1. Клінічний огляд хворого при ураженні лицевого нерву
| Пошук асиметрії: при огляді слід звернути увагу на кліпання, носогубні складки і кутики рота |
| Загальне обстеження: огляд вуха, пальпація новотворів у ділянці шиї та обличчя і огляд шкіри |
| Оцінка моторних функцій: пацієнта просять підняти брови, сильно зажмурити очі, усміхнутися, надути щоки, оскалити зуби |
| Оцінка загальної спеціальної чутливості: перевіряють чутливість на обличчі та навколо вух, оцінюють смак на передніх 2/3 язика |
| Оцінка рефлексів: орбікулярний феномен (постукують по надпереніссі й виявляють асиметрію кліпання), феномен Белла (спостерігають рух очних яблук догори при сильному закриванні очей) |
| Ізольована однобічна чи асиметрична слабість м’язів обличчя за відсутності симптомів інших краніальних нейропатій підтверджує діагноз ПБ |
Першим етапом у постановці правильного діагнозу є визначення того, чи мімічний параліч є центральним, чи периферичним. Це роблять дуже швидко шляхом спостереження і постановки кількох запитань (рис. 1, 2, 3 і табл. 1).
Центральний параліч (однобічна слабість нижніх відділів обличчя) (рис. 1А) виникає завжди внаслідок ураження вище рухового ядра лицевого нерва в мості (переважно в контралатеральній півкулі), його картина пояснюється тим фактом, що моторні нейрони нижньої половини вищезгаданого ядра, котрі, власне, й іннервують нижні відділи обличчя, одержують кіркові імпульси по кортико-нуклеарних трактах переважно із протилежної півкулі. Що стосується його верхньої половини, то вона має двобічне кіркове представництво.
Таким чином, однобічне ураження кори чи похідних із неї кірково-нуклеарних волокон зазвичай викликає контралатеральний довільний центральний параліч мімічної мускулатури в поєднанні з геміплегією, але при збереженні функцій слино- і сльозовиділення та смакової чутливості (табл. 2).
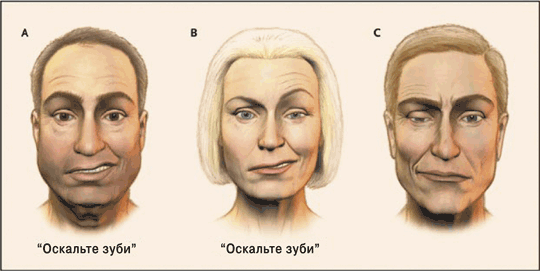
Рисунок 1. Центральний і периферичний параліч мімічної мускулатури.
У відповідь на прохання “Покажіть зуби” пацієнти на рисунках А і В демонструють слабість нижніх відділів правої половини обличчя. Чоловік на рисунку А демонструє центральний парез обличчя, про що можна думати на основі двобічної збереженості лобних складок і двобічної здатності закривати очі. У жінки на рисунку В лобні складки справа відсутні, а очна щілина ширша, що разом із дефектом нижніх відділів гомолатеральної половини лиця свідчить про периферичний параліч лицевого нерва, спричинений вогнищем у мості. Хворий на рисунку С має лицевий геміспазм, що виникає не лише після периферичного паралічу, але й також при будь-якому об’ємному процесі (наприклад пухлині чи аневризмі), що подразнює вищезгаданий нерв. При цьому відбувається скорочення круглого м’яза ока і м’язів нижніх відділів тієї ж половини обличчя. Побіжне обстеження маже дати неправильне враження про слабість мімічних м’язів протилежної (лівої) сторони.
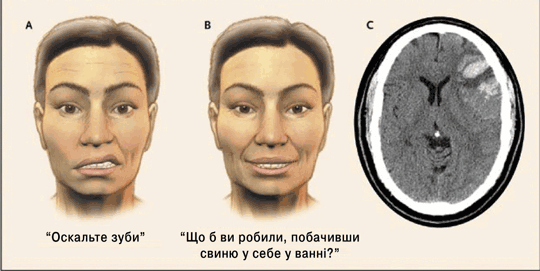
Рисунок 2. Довільний центральний параліч мімічних м’язів вираженіший, ніж мимовільний.
Центральний параліч лицевого нерва може бути довільний, мимовільний або поєднаний. Останній зазвичай є наслідком масивного ураження контралатеральної півкулі. Коли слабість мімічних м’язів переважно довільна або мимовільна, то уражена зона мозку може бути визначена на основі реакції пацієнта на прохання типу “Покажіть зуби” (оцінка вольового контролю) чи запитання “Що б ви робили, побачивши свиню у себе у ванні?” (виявлення спонтанної усмішки, тобто оцінка мимовільного реагування). Лікар не повинен просити хворого усміхнутися, оскільки це зазвичай спричиняє вольову дію. Слабість, вираженіша при довільному скороченні мімічних м’язів, аніж після мимовільної реакції (наприклад спонтанного сміху), засвідчує про кіркове ураження на рівні нижньої третини протилежної прецентральної звивини, або підкіркове — із залученням моторних волокон, що йдуть від кори до рухового ядра вищезгаданого нерва. У відповідь на прохання “Покажіть зуби” хворий на рисунку А демонструє центральний параліч м’язів правої половини обличчя (охоплено лише нижні відділи). При спонтанній усмішці, спричиненій запитанням “Що б ви робили, побачивши свиню у себе у ванні?” (рис. В), слабість мімічної мускулатури не очевидна; навіть за наявності центрального довільного паралічу лицевого нерва м’язи нижніх відділів обличчя симетрично скорочуються після мимовільної емоційної реакції. У такій ситуації при комп’ютерній томографії виявляють інфаркт лівої півкулі із залученням кіркових і підкіркових відділів (рис. С). На основі того, що довільний центральний параліч обличчя вираженіший, ніж мимовільний, можна думати, що при цьому кора головного мозку функціонально більше уражається, ніж підкіркові структури.
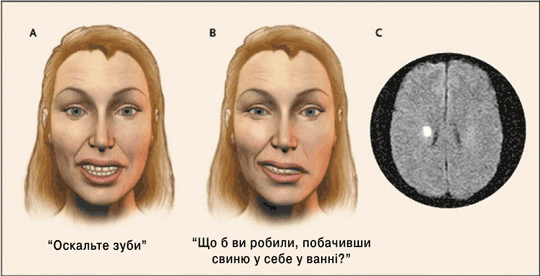
Рисунок 3. Мимовільний центральний параліч мімічних м’язів вираженіший, ніж довільний.
У відповідь на прохання “Покажіть зуби” у пацієнтки на рис. А двобічно скорочуються м’язи нижніх відділів обличчя. Це скорочення дещо більше справа, на основі чого можна думати про легкий лівобічний центральний параліч лицевого нерва. При спонтанній усмішці, спричиненій запитанням “Що б ви робили, побачивши свиню у себе у ванні?” (рис. В), лівобічний центральний парез мімічних м’язів посилюється, що вказує на глибоке пошкодження контралатеральної півкулі. У таких випадках при магнітно-резонансній томографії виявляють глибинний інфаркт правої гемісфери (рис. С). Нині невідомо, які шляхи опосередковують мимовільну іннервацію лицевої мускулатури.
Таблиця 1. Диференціальна діагностика центрального і периферичного паралічу лицевого нерва
| Характеристика | Периферичний парез (вогнище гомолатеральне щодо сторони слабості мімічних м’язів) | Центральний парез (вогнище контрлатеральне щодо сторони слабості мімічних м’язів) | |
| Довільний | Мимовільний | ||
| Слабкість верхніх відділів обличчя | Так | Ні | Ні |
| Слабкість нижніх відділів обличчя | Так | Так | Так |
Таблиця 2. Клініко-анатомічні кореляції ураження лицевого нерва на різних рівнях
| Місце ураження | Симптоми ураження лицевого нерва | Поширені асоційовані ознаки | Поширені причини |
| Кора і підкіркові ділянки | Контралатеральний центральний параліч мімічних м’язів; Функції сльозо- і слиновиділення, а також смаку збережені | Контралатеральний центральний геміпарез | Інфаркт головного мозку із залученням кіркових чи підкіркових зон |
| Міст | Гомолатеральний периферичний параліч мімічних м’язів; Функції сльозо- і слиновиділення, а також смаку збережені | Контралатеральні геміпарез, геміанестезія, атаксія, гомолатеральний параліч відвідного нерва | Стовбуровий інфаркт, гліома, розсіяний склероз |
| Мосто-мозочковий кут | Гомолатеральний периферичний параліч мімічних м’язів; Функції сльозо- і слиновиділення, а також смаку збережені | Шум у вухах, затерпання обличчя, атаксія | Невринома слухового або лицевого нерва, менінгіома, холестеатома, лімфома, аневризма, саркоїдоз |
| Лицевий нерв у внутрішньому слуховому каналі проксимальніше вузла колінця або залучаючи останній | Гомолатеральний периферичний параліч мімічних м’язів; Функції сльозо- і слиновиділення, а також смаку, ймовірно, порушені | Шум у вухах, приглухуватість | Нейропатія лицевого нерва (параліч Белла), синдром Рамзая-Ханта, невринома слухового або лицевого нерва |
| Лицевий нерв дистальніше внутрішнього слухового каналу і вузла колінця | Гомолатеральний периферичний параліч мімічних м’язів; Функції сльозовиділення збережені, слиновиділення і смаку — порушені | Шум у вухах, приглухуватість | Нейропатія лицевого нерва (параліч Белла), перелом скроневої кістки, холестеатома чи гломусна пухлина, інфекційні процеси середнього вуха |
| Лицевий нерв у шилососкоподібному отворі | Гомолатеральний периферичний параліч мімічних м’язів; Функції сльозо- і слиновиділення, а також смаку збережені | Симптоми черепно-мозкової травми, новотвору привушної слинної залози | Черепно-мозкова травма, новоутворення привушної слинної залози |
Периферичний мімічний параліч чи парез зазвичай викликаний ураженням гомолатерального лицевого нерва або його ядра у стовбурі мозку. Як це не парадоксально в останньому випадку, але “центральне” ураження на рівні моста спричиняє периферичний моторний дефект. Слабість м’язів обличчя найліпше оцінити шляхом вивчення реакції хворого на прохання типу “Закрийте очі” (верхні відділи) і “Покажіть зуби” (нижні відділи). Денервація круглих м’язів ока має за наслідок феномен заячого ока (лагофтальм), а м’яза сміху (m. risorius) — обмеження рухливості кутика рота.
Гіперакузія викликана паралічем стремінцевого м’яза, котрий зменшує коливання кісточок середнього вуха, через що на стороні ураження сприйняття звуків посилюється. Також, оскільки проміжний нерв містить як специфічні чутливі, так і парасимпатичні волокна, що залучені у стимуляцію сльозо- і слиновиділення, у пацієнтів з ураженням лицевого нерва проксимальніше вузла колінця виникає постійна втрата смаку і сухість в оці.
Швидке розпізнавання останнього симптому є дуже важливим, оскільки такі пацієнти потребують штучних сліз для змочування рогівки і навіть ізоляції ока для запобігання інфікуванню.
Периферичний мімічний параліч можна сплутати з лицевим геміспазмом, при якому кутик рота піднятий, а око повністю чи частково закрите внаслідок мимовільного скорочення м’язів обличчя. Після гострого паралічу лицевого нерва прегангліонарні парасимпатичні волокна, що зазвичай ідуть до піднижньощелепного вузла, можуть піддаватися аберантній регенерації і вростати у великий кам’янистий нерв. Це спричиняє інтенсивне сльозовиділення після смакової стимуляції (синдром крокодилячих сліз).
Смакову функцію можна перевірити, попросивши пацієнта оцінити смак невеликого шматка цукру (або цукрового розчину), розміщеного на передній стороні іпсилатеральної половини язика. Другий зразок згодом поміщають на передню сторону контралатеральної половини язика. Пацієнта просять порівняти смак в двох випадках, щоб виявити латералізаційне порушення смаку.
Особлива увага приділяється зовнішньому вуху, щоб виявити везикули або струпи (які вказують на оперізуючий лишай).
Оцінка пацієнта за шкалами
- Шкала House-Brackmann (обов’язково)
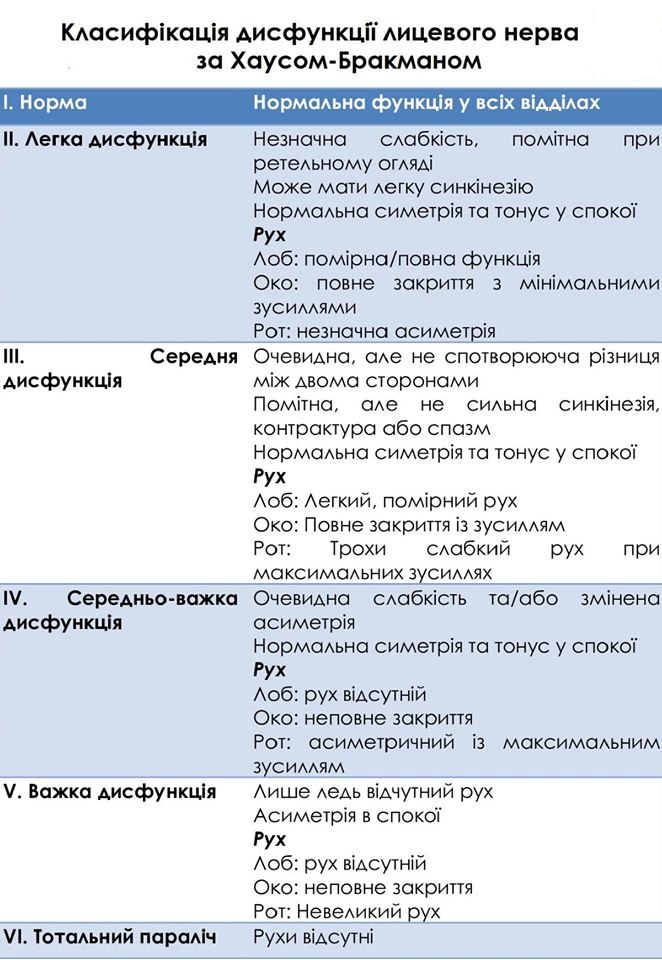
Найбільш вживаною в практичному аспекті на сьогодні залишається шкала House-Brackmann, яка включає 5 рівнів оцінки дисфункції мімічних м’язів. Система оцінювання House-Brackmann була розроблена як клінічний показник тяжкості, а також як об’єктивний запис прогресу. Кожному рівню відповідають показники м’язової слабкості, симетричності, наявності синкінезій і контрактур мімічних м’язів. За цією шкалою I та II ступені мають хороші результати, III та IV ступінь характеризують помірну дисфункцію, а V та VI ступінь прогнозують поганий результат.
- Шкала Sunnybrook для оцінки паралічу обличчя (за потреби)
Оцінка функції системи «лицевий нерв – мімічні м’язи» за шкалою Sunnybrook Scale проводиться в 4 етапи:
• 1-й етап – оцінка мімічних м’язів в балах обличчя в спокої для ділянок ока, щоки, рота (0-2), бали сумуються, результат множиться на 5;
• 2-й етап – оцінка мімічних м’язів в балах (1-5) при довільних рухах, зокрема, рухи брови, легке змикання повік, посмішка, оскалювання, зморщування губ, бали сумуються, результат множиться на 4;
• 3-й етап – оцінка синкінезій при рухах брови, легкому змиканні повік, посмішці, оскалюванні, зморщуванні губ (0-3), бали сумуються;
• 4-й етап – від балу по шкалі довільних рухів віднімають бал оцінки обличчя в спокої та віднімають бал оцінки синкінезій.
Проте ця шкала затратна щодо часу на виконання, а також має виражений ступінь суб’єктивності в оцінках.
Дослідження 2021 року показали високу ефективність використання комп’ютеризованої шкали оцінки обличчя Sunnybrook (SBface). Програмне забезпечення автоматично виявляло риси обличчя на стандартизованих фотографіях і генерувало бали за шкалою оцінки обличчя Sunnybrook.
Призначення лабораторного обстеження
- Загальний аналіз крові (обов’язково)
Загальний розгорнутий аналіз крові може вказати на інфекцію або лімфопроліферативне захворювання. Необхідний для проведення диференційної діагностики.
- Аналіз крові на рівень глюкози натщесерце (за потреби)
- Аналіз крові на глікозильований гемоглобін (за потреби)
Пошкодження мікросудин і запалення, пов’язані з діабетом, можуть становити приблизно 5-10 відсотків пацієнтів з НЛН. За показаннями потрібен скринінг щодо цукрового діабету — визначення глюкози натще і рівня глікозильованого гемоглобіну.
- Серологічне дослідження крові (бореліоз, герпетична інфекція) (за потреби)
При позитивних результатах діагноз бореліозу необхідно підтверджувати з допомогою імуноблотингу. При виявленні везикул треба визначити в сироватці вміст антитіл до оперізуючого лишаю.
- Ліквородіагностика (за потреби)
Аналіз ліквору загалом мало допомагає при діагностиці паралічу Белла, але його інколи можна використовувати для диференціальної діагностики із синдромом Гійєна-Барре, лептоменінгеальним карциноматозом та інфекціями центральної нервової системи.
Призначення інструментальних методів обстеження
- Електронейроміографія (за потреби)
Виконано багато досліджень, присвячених потенційній ролі електрофізіологічних обстежень у виборі методу лікування та для оцінки прогнозу. В минулому електронейроміографію лицевого нерва вважали за корисний метод селекції пацієнтів, котрі можуть потребувати його хірургічної декомпресії. Демонстрація більш ніж 90% зниження складного м’язового потенціалу дії протягом перших 10 днів від початку захворювання, порівняно з неураженою стороною, асоціювалася із 50% ймовірністю неповного одужання і за протоколами деяких центрів була показанням для оперативного втручання.
В теперішній практиці така операція перестала бути рутинною через ціну, ризики та низьку ефективність. Беручи це до уваги, час і ціна нейрофізіологічних обстежень переважають їх позитивні аспекти в більшості хворих. Винятком залишається повний мімічний параліч. У цьому випадку функціональні тести забезпечують корисну інформацію, коли наявність резидуальної реакції з боку нерва дає змогу думати про його неповне пошкодження (neuropraxia) і добрі перспективи відновлення функції. Відсутність такої реакції наводить на думку про повну дегенерацію нерва, пролонгований параліч і перспективу неповного одужання з ризиком виникнення синкінезій. Перспектива тривалого відновлення дає змогу лікарю вдатися до процедур хірургічного захисту ока і проактивного та раннього залучення фізіотерапевта.
Електродіагностичні обстеження необхідно проводити принаймні через 1 тиждень після початку симптомів для уникнення хибнонегативних результатів.
- Електрокардіографія (за потреби)
Для проведення диференційної діагностики з гострими порушенями мозкового кровообігу кардіогенного ґенезу.
- Нейровізуалізація (КТ та\або МРТ) (за потреби)
Томографія не рекомендується для первинної оцінки паралічу Белла, за винятком наявності атипових симптомів. 5–7% випадків цього стану спричинені пухлиною (наприклад, невриномою лицевого нерва, холестеатомою, гемангіомою, менінгіомою), котра може бути як доброякісною, так і злоякісною. Тому в хворих із поступовим початком симптомів, котрі не поліпшуються протягом 3 тижнів, виправдана сфокусована на внутрішньому слуховому каналі контрастна КТ або МРТ із гадолінієвим підсиленням (диференційна діагностика з розсіяним склерозом).
Встановлення клінічного діагнозу
- Проведення диференційної діагностики
Диференціальна діагностика НЛН досить широка, не є рідкістю й помилкові діагнози. Причини захворювання можуть бути вроджені та набуті.
До перших належать деякі вроджені синдроми, пологова травма й ізольовані дефекти розвитку (наприклад, гіпоплазія лицевих м’язів).
Набуті етіологічні чинники включають інфекційні (вітрянка, хвороба Лайма, нейротуберкульоз, СНІД), травматичні (ятрогенні й черепно-мозкова травма), запальні (васкуліти, саркоїдоз, автоімунні розлади), неопластичні (доброякісні та злоякісні) і цереброваскулярні.
На думку деяких експертів, рівень неправильної діагностики ПБ при первинній консультації сягає 10,8%. Пропущені діагнози зазвичай включають пухлини (наприклад, шванному лицевого й інколи невриному слухового нерва, злоякісний новоутворення привушної слинної залози), herpes zoster oticus і гранульоматозні захворювання (саркоїдоз, гранульоматоз Вегенера).
Структурований клінічний підхід, що включає аналіз патерну мімічного паралічу, характеристики пацієнта і докладне фізикальне обстеження, загалом дає достатні докази на користь альтернативного діагнозу і швидких клінічних висновків. Патерни НЛН, що потребують ретельного розгляду, такі:
- хвилеподібний, ступінчастий або повільно прогресуючий (понад 72 годин) мімічний параліч;
- двобічний параліч (СГБ, карциноматоз, лімфома);
- рецидивуючий параліч (невринома лицевого нерва);
- тривалий (понад 4 місяці) повний параліч;
- раптовий повний параліч (крововилив у пухлину).
Такі варіанти потребують ґрунтовного вивчення етіології процесу. Аналогічно наявність новотвору в ділянці привушної залози, анамнестична обтяженість щодо злоякісного новотвору шкіри чи сегментарний тип мімічного паралічу мають насторожити щодо можливої наявності пухлини.
Існування в анамнезі травми, вушних симптомів (однобічна глухота, шум у вусі, виділення з нього) чи системних симптомів (наприклад лихоманки) є червоними прапорцями на користь подальшого дослідження і спеціалізованої консультації отоларинголога.
Патерни мімічного паралічу
| Рецидивуючий мімічний параліч | Рецидивуючий гомолатеральний мімічний параліч майже завжди свідчить про новоутворення нерва (шванному) або суміжних структур (привушної слинної залози, скроневої кістки або мосто-мозочкового кута). Необхідна докладна нейровізуалізація на всьому його протязі. Альтернуючий мімічний параліч рідкісний, залишається доброякісним станом і може” траплятися в 14% осіб із НЛН |
| Двобічний мімічний параліч | Має невральне (синдром Гійєна-Баре) походження або асоціюється з новоутворенням (лімфома, десимінований карциноматоз і злоякісний пахіменінгіт). Інфекційні чинники (напр., СНІД-асоційований криптококовий менінгіт, хвороба Лайма), автоімунні та гранульоматозні захворювання (напр., саркоїдоз, гранульоматоз Вегенера) є рідкісною етіологією, хоча й описані в літературі |
| Мімічний параліч при народженні | Термін “вроджений мімічний параліч” не зовсім правильний, частіше використовують означення “синдром Мьобіуса” або “вроджена лицева диплегія”. Цей стан слід розглядати окремо від вродженого травматичного ураження лицевого нерва — останній супроводжується синкінезіями і зазвичай зникає спонтанно |
| Спеціальні синдроми мімічного паралічу | Синдром Рамзая Ханта — периферичний параліч лицевого нерва з еритематозним везикулярним висипом у вусі (zoster oticus) та/або в роті Синдром Мелькерссона-Розенталя — поєднання набряку рото-лицевої ділянки, рецидивуючого мімічного паралічу і потрісканого язика Синдром Геєрфордта-Вальденстрема — збільшення привушних слинних залоз, передній увеїт, мімічний параліч і лихоманка. Нетиповий прояв саркоїдозу |
Аналіз питання про можливість цереброваскулярної причини мімічного паралічу важливий як для лікарів, так і пацієнтів. Збереження моторики верхніх м’язів обличчя (зокрема лоба) є принциповим для розрізнення центрального і периферичного паралічу лицевого нерва. Рідко судинне ураження моста може мати за наслідок периферичний тип мімічного паралічу внаслідок безпосереднього пошкодження моторного ядра. Це буде супроводжуватися симптомами ураження інших ЧМН та моторних і рухових шляхів, що проходять через стовбур (контралатеральний гемісиндром). Особливо корисним у цьому аспекті є супутнє ураження відвідного нерва (6-ї пари ЧМН) із паралічем гомолатерального повороту ока (альтернуючий синдром Фовілля).
НЛН діагностують шляхом виключення іншої етіології, оскільки від 30% до 60% причин мімічного паралічу лише маскуються під цей стан. Багато з них мають асоційовані прояви й корисні в диференціальній діагностиці. Якщо параліч не починає регресувати в інтервалі 3 тижнів, необхідна консультація невролога.
Диференційна діагностика
| Диференційна діагностика | Причина | Диференційні характеристики |
| Ураження центральної нервової системи | Інсульт, об’ємний процес | Збереження моторики супраорбітальних м’язів, головний біль, слабість кінцівок, інші численні неврологічні симптоми |
| Автоімунні захворювання | Синдром Гійєна-Барре | Висхідне прогресування слабості, відсутні рефлекси |
| Розсіяний склероз | Ознаки центрального паралічу, зміни в лікворі | |
| Інфекційні захворювання | ||
| Менінгіт, енцефаліт | Вірусний, бактеріальний, грибковий патоген | Біль голови, лихоманка, менінгеальні знаки, зміни в лікворі |
| Простий герпес | Реактивація ВПГ-1 у вузлі колінця | Лихоманка, загальна слабість |
| Хвороба Лайма | Borrelia burgdorferi | Шкірний висип, артральгія, загальна слабість, двобічний мімічний параліч |
| Синдром Рамзая Ханта | Герпетична інфекція | Біль, везикулярний висип |
| Гранульоматозні захворювання | Саркоїдоз | Двобічний мімічний параліч, підвищений рівень ангіотензин-перетворюючого ферменту |
| Новоутворення | Пухлина привушної залози або лицевого нерва, метастаз | Прихований початок, новотвір пальпується, часткове залучення окремих гілок лицевого нерва |
Є нетиповим, коли в пацієнта ізольований мімічний параліч при кірковому чи підкірковому ураженні головного мозку, оскільки кортико-нуклеарний і кортико-спінальний шляхи йдуть дуже близько один біля одного. Такі симптоми, як геміпарез, гемігіпестезія чи дисфазія, свідчать про залучення кори великих півкуль. Крім того, відсутність паралічу супраорбітальних м’язів характерні для над’ядерного рівня уражень.
Вогнища в стовбурі мозку проявляються симптомами множинного ураження ЧМН і слабістю контралатеральних кінцівок. Саркоїдоз і лептоменінгеальний карциноматоз мають тенденцію розвиватися на основі черепа і супроводжуватися множинними краніальними нейропатіями.
Пухлини мозку або привушної слинної залози мають прихований початок і можуть асоціюватися із системними ознаками — лихоманкою, ознобом і зниженням маси тіла. На внутрішньочерепний процес також вказують біль голови, судомні напади і втрата слуху. Пальпабельне новоутворення біля вуха, на шиї чи в проекції привушної залози потребують візуалізаційного дослідження для виявлення пухлини згаданої залози.
Гостру НЛН можуть викликати багато інфекційних збудників. Найпоширенішим з них є вірус простого герпесу (ВПГ), після нього — вірус вітряної віспи. Інфікування першим із них, синдром Рамзая Ханта чи хвороба Лайма можуть асоціюватися із больовими феноменами і змінами шкіри. Еритема барабанної перетинки дає підстави запідозрити гострий середній отит, особливо при одночасному болі у вусі та зниженні слуху.
Синдром Рамзая Ханта спричинений реактивацією ВПГ у вузлі колінця і має за наслідок ураження лицевого нерва. При ретельному огляді зовнішнього слухового ходу і ротоглотки можна виявити міхурці.
При хворобі Лайма мімічний параліч є найпоширенішою краніальною нейропатією, котру виявляють у 50–63% пацієнтів із менінгітом, викликаним Borrelia burgdorferi. В осіб із наявністю в анамнезі шкірного висипу, артралгій, укусів кліща або мандрівок в ендемічні регіони слід перевіряти титри до цього збудника перед ініціацією призначення кортикостероїдів.
Двобічна НЛН рідкісний і трапляється в менш ніж 1% хворих. Вона описана у пацієнтів із хворобою Лайма, синдромом Гійєна-Барре, саркоїдозом, цукровим діабетом, вірусними інфекціями і гліомою моста.
- Встановлення діагнозу невропатія лицевого нерва
Діагноз НЛН слід запідозрити у пацієнтів із гострою ізольованою односторонньою слабкістю обличчя. Клінічний діагноз встановлюють пацієнтам із виключеними іншими захворюваннями та типовими ознаками:
- Слабкість обличчя, яка є односторонньою та залучає нижні (рот, щока) і верхні (очі, лоб) м’язи, із або без втрати смаку на передніх двох третинах язика або зміненої секреції слізних і слинних залоз.
- Гострий початок симптомів протягом одного-трьох днів.
- Перебіг є прогресуючим, досягаючи максимальної клінічної слабкості/паралічу протягом трьох тижнів або менше з першого дня видимої слабкості.
- Відновлення певної міри функції відбувається протягом чотирьох місяців.
Обов’язково враховується оцінка за шкалою House-Brackmann, яка викладена вище.
- Встановлення ускладнень
Сльози виділяються на латеральній половині поверхні кон’юнктиви і в процесі кліпання, здійснюваного круглим м’язом ока поширюються на його медіальну половину. Тривала сухість кон’юнктиви має за наслідок кератит і утворення виразок і, зрештою, може спричинити незворотне порушення зору.
Порушення сфінктерної функції круглого м’яза рота спричиняє утворення саден із подальшим виразкуванням на губах і внутрішній поверхні щоки.
Розвиток синкінезій. Синкінезією називають патологічне скорочення м’язів обличчя при їх довільних рухах, котре пов’язане з аберантною реіннервацією мімічної мускулатури після ураження лицевого нерва. Вона може мати вигляд як мимовільне закриття ока при прийомі їжі або усмішці (оро-окулярна синкінезія), випинання губ при закриванні очей (окуло-оральна синкінезія) чи формування ямок на підборідді при активації м’язів середніх відділів обличчя внаслідок мимовільного залучення підборідних або підшкірних шийних м’язів.
- Встановлення супутніх захворювань
Консультації фахівців
- Консультація сімейного лікаря (обов’язково)
Сімейний лікар може бути посередником між пацієнтом та іншими медичними спеціалістами, такими як неврологи, фізіотерапевти, отоларингологи та інші. Він може сприяти координації тактики обстеження та лікування, забезпечуючи обмін інформацією різними фахівцями.
- Консультація офтальмолога (обов’язково)
Призначається для профілактики розвитку ускладнень (сухість кон’юнктиви, кератит, утворення виразок) а також для лікування вже існуючих ускладнень.
- Консультація отоларинголога (обов’язково)
Призначається для проведення диференційної діагностики новоутворень та герпетичної інфекції ЛОР-органів.
- Консультація нейрохірурга (за потреби)
Для вирішення питання про необхідність оперативного лікування після поведення диференційної діагностики з гострими порушення мозкового кровообігу, новоутвореннями головного мозку, тощо.
Призначення лікування
- Медикаментозне лікування.
Американська академія неврології (AAN), Американська академія отоларингології і Фундація з хірургії голови і шиї (AAO-HNSF) нещодавно опублікували директиви щодо лікування НЛН. Хоча структура і діапазон директив досить відмінні, загалом це лише доповнюючі документи, що підкреслюють роль кортикостероїдів у терапії цього розладу і дискваліфікують противірусні агенти.
Більше того, в рекомендаціях AAO-HNSF не заохочується рутинне використання лабораторних, нейровізуалізаційних або нейрофізіологічних обстежень при первинній маніфестації характерного НЛН.
Пероральні кортикостероїди слід призначити в інтервалі перших 72 годин від початку захворювання, їх дозування і режим – 50 мг преднізолону протягом 10 днів або 60 мг протягом перших 5 днів, далі добову дозу знижують на 10 мг щодня протягом наступних 5 днів. Обидва режими є ефективними.
Рекомендації з лікування ПБ в інтервалі перших 72 годин у дорослих пацієнтів (згідно з директивами AAN)
| Клас ліків | Рівень рекомендацій | Приклади |
| Глюкокортикоїди | А (ефективні) | Преднізолон 60 мг перорально протягом 5 днів, далі добову дозу зменшують на 10 мг щодня протягом 5 днів АБО Преднізолон 50 мг перорально протягом 10 днів |
| Противірусні агентиа | С (можливо, ефективні) | Валацикловір 1 г 3 рази/день протягом 7 днівb Ацикловір 400 мг 5 разів/день протягом 7 днівb |
| a — в комбінації з кортикостероїдами при помірно тяжкій слабості мімічних м’язів. b — дозу слід оптимізувати в пацієнтів із порушеним кліренсом нирок. | ||
Ключовим обґрунтуванням для призначення цим пацієнтам противірусного протигерпетичного лікування (наприклад ацикловіру) є можлива роль ВПГ-1 при НЛН, на користь чого існують побічні докази. Ще однією підставою для такого терапевтичного підходу є той факт, що частина осіб із попереднім діагнозом НЛН мають zoster sine herpete, тобто симптоматичну реактивацію вірусу вітряної віспи (ВВВ) без типового везикулярного висипу, патогномонічного для інфікування цим вірусом (синдром Рамзая-Ханта).
Ураження ВВВ є важливим компонентом у диференціальній діагностиці всіх гострих периферичних паралічів лицевого нерва. Синдром Рамзая – Ханта має гірший прогноз, порівняно з НЛН, і, як правило, асоціюється з вираженішим паралічем. Він чутливіший до комбінації кортикостероїдів і противірусних препаратів, а рівень ускладнень від останніх у таких пацієнтів залишається низьким. Оскільки нині точно відомо, що ВВВ спричиняє мімічний параліч, застосування противірусних середників при синдромі Рамзая – Ханта має чітку доказову базу, є обґрунтованим і раціональним. Типовим терапевтичним режимом є валацикловір у дозі 3000 мг/добу (на 3 прийоми) протягом тижня. Цей медикамент має вищу біодоступність порівняно з ацикловіром.
ПРОТИПОКАЗАНО використання прозерину та інших препаратів інгібіторів ацетилхолінестерази.
- Фізіотерапевтичне лікування.
З позицій доказової медицини дуже важко аналізувати цей терапевтичний напрямок, котрий загалом охоплює термотерапію, електростимуляцію, масаж і біологічний зворотний зв’язок.
Існує дуже багато фізіотерапевтичних методик із різним часовим інтервалом і технічними режимами застосування, тому їх оцінка винятково складна.
Не рекомендована фізіотерапія для вперше діагностованого паралічу Белла, оскільки більшість пацієнтів відновлюють функції спонтанно, а користь від фізіотерапії є недоведеною.
- Хірургічне лікування.
Хірургічна декомпресія – питання хірургічної декомпресії лицевого нерва згадується лише для обговорення, оскільки наразі це лікування не рекомендується. Дослідники дійшли висновку, що недостатньо доказів для вирішення того, чи є операція при паралічі Белла корисною чи шкідливою.
Постійна одностороння втрата слуху є найпоширенішим серйозним побічним ефектом серед пацієнтів, які зазнають декомпресії лицевого нерва. Інші ризики, про які повідомляється при краніектомії середньої черепної ямки, включають: судоми, витік спинномозкової рідини та травму лицевого нерва.
Неконтрольоване дослідження припускає, що декомпресія може принести користь пацієнтам із глибокою дисфункцією лицевого нерва, а хірургічна декомпресія середньої черепної ямки лабіринтного сегмента лицевого нерва пропонується пацієнтам із дослідженнями рухової нервової провідності (РНП), які показують щонайменше 90-відсоткову дегенерацію лицевого нерва.
Однак результати досліджень РНП починають виявляти відхилення через 72 години після нейронної дегенерації, а це занадто пізно для лікування. Крім того, хірургічну декомпресію не слід проводити, якщо параліч обличчя був присутній протягом 14 і більше днів, оскільки сильна дегенерація лицевого нерва незворотна через два-три тижні.
- Лікування неповного відновлення.
Пацієнти з неповним відновленням функції обличчя після паралічу Белла можуть мати різний ступінь слабкості м’язів обличчя, гіпертонії та синкінезії з функціональними проблемами, пов’язаними з неповним закриттям очей, птозом брови та закупоркою носового клапана. Спостереження є важливим для менеджменту довготривалих наслідків, пов’язаних із паралічем Белла.
Як обговорювалося окремо, нейровізуалізація обґрунтована, якщо спостерігається повільне прогресування слабкості м’язів обличчя за три тижні або якщо покращення не спостерігається за чотири місяці.
Мультидисциплінарний підхід може бути корисним для пацієнтів із стійким важким ураженням, включаючи хіміоденервацію за допомогою ін’єкцій ботулотоксину та селективних хірургічних процедур. Конкретні втручання включають наступне:
• Ін’єкції ботулінового токсину можуть принести користь пацієнтам із синкінезією, спазмом обличчя або гіперлакримацією («крокодилячі сльози»);
• Корекція птозу очей може покращити симетрію обличчя та косметичний вигляд;
• Введення золотої вставки у верхню повіку і фіксація нижньої повіки або тарзорафія можуть покращити закриття повік.
Косметичне та функціональне поліпшення можливо після хірургічної операції, хоча це виконується рідко.
- Лікування ускладнень.
Догляд за очима
На першій же консультації лікар має реалізувати стратегію захисту ока і при мінімальній підозрі проконсультуватися з офтальмологом. Ефективними шляхами окулопротекції є бар’єрні (сонячні окуляри), зволожуючі (штучні сльози протягом дня, мазь або гель з декспантенолом на ніч) і щільне закриття ока перед сном. Викликами для хворого можуть бути плавання чи прийом душу, перебування в запиленому чи вітряному середовищі. Таких ситуацій бажано уникати за всяку ціну.
Раннє застосування тягарців на повіках можна розглядати в пацієнтів похилого віку, із супутнім діабетом, існуючим захворюванням ока, повним терапевтично-резистентним, нейрофізіологічно підтвердженим мімічним паралічем або за наявності триваючого подразнення, незважаючи на застосування описаних вище захисних стратегій.
Догляд за ротовою порожниною
Оптимізація прийому їжі може полегшити згадані вище проблеми в контексті в’ялого мімічного паралічу. Пиття рідини через соломинку і вживання їжі м’якої консистенції часто є помічними. Знерухомлення нижньої губи часто обмежує прийом певних харчових продуктів. Тимчасові зубні прокладки, що кріпляться до латеральної поверхні молярів, запобігають прикушуванню слизової оболонки щоки.
Лікування синкінезій
Лікування синкінезій з допомогою ботулотоксину індивідуалізується в конкретного хворого. Зони ін’єкції над паретичним круглим м’язом ока і підшкірним м’язом шиї поліпшують спазм і синкінезії, тоді як селективні ін’єкції контралатерально в брову і м’яз, що опускає кутик рота, поліпшують симетрію обличчя і наслідки косметологічних інтервенцій. Ін’єкцій у паретичні/синкінетичні виличні м’язи ліпше уникати через подальший гальмівний вплив на функцію, відповідальну за усмішку, на вже ослабленій половині лиця.
Деякі хворі не відзначають очевидних переваг від повторних введень препарату, тоді як для інших пацієнтів частота ботулотоксин-терапії 3–4 рази/рік явно недостатня. У дібраних випадках ліпших результатів досягають з допомогою хірургічних втручань, наприклад селективної міектомії. Непоганий ефект продемонстровано при використанні вибіркової нейроектомії.
Для лікування больового синдрому зазвичай використовують ібупрофен або ацетамінофен.
Прогноз
Прогноз паралічу Белла дуже хороший. Очікується, що приблизно 70 відсотків пацієнтів одужають спонтанно через три-шість місяців, а показники повного одужання збільшуються приблизно до 80-85 відсотків при лікуванні глюкокортикоїдами.
Пацієнти зі стійким важким дефіцитом можуть бути кандидатами на хіміоденервацію за допомогою ін’єкцій ботулінічного токсину та селективних хірургічних процедур для покращення функції та зовнішнього вигляду.
Консультування та підтримка
- Поясніть пацієнту результати діагностичних тестів та встановлену підозру на невропатію лицьового нерва
- Розкажіть пацієнту про природу захворювання, його можливі причини та перебіг.
- Визначте план регулярного спостереження та контролю симптомів.
- Забезпечте пацієнта інформацією про рекомендований режим дня, раціон харчування та фізичну активність.
- Підкресліть важливість звітування про будь-які зміни в симптомах та ефективності лікування.
- Відповідайте на запитання пацієнта та надавайте підтримку у вигляді посилань на релевантні джерела інформації або підтримуючих груп.
- Обговоріть різні методи лікування, включаючи медикаментозні, фізіотерапевтичні, симптоматичні методи терапії, хірургічне лікування
- Заплануйте регулярні візити для оцінки ефективності лікування, контролю симптомів та визначення подальших кроків.
| Пояснення процедури МРТ головного мозку | Враховуючи Ваші симптоми, для проведення диференційної діагностики нейропатії лицевого нерва та вогнищевих уражень головного мозку, ми рекомендуємо Вам провести МРТ головного мозку. Це неважке та безболісне дослідження, яке використовує магнітні хвилі для отримання детальних зображень Вашого головного мозку. МРТ допоможе нам уявити структури мозку та виявити наявність або можливі ураження. Перед початком МРТ вам буде необхідно зняти металеві предмети, такі як прикраси, металеві шпильки для волосся. МРТ зазвичай є безпечним методом, але є деякі обмеження та ризики, особливо для людей з імплантованими медичними пристроями або металевими протезами. Обов’язково повідомте нам про будь-які медичні пристрої чи протези. Під час МРТ Вам не буде потрібно робити жодних спеціальних рухів. Вам просто потрібно лежати спокійно на столі дослідження, і апарат сам виконає необхідні знімки. Дослідження займе деякий час, і важливо залишатися нерухомим протягом цього часу, щоб забезпечити якісні зображення. МРТ дослідження є безпечним. Якщо у Вас є будь-які питання або стурбованість щодо МРТ, не соромтеся запитати. Ми з радістю вам допоможемо зрозуміти цей процес та забезпечити Ваш комфорт під час дослідження. |
| Поясніть пацієнту результати діагностичних тестів та встановлену підозру на нейропатію лицевого нерва | Діагноз нейропатія лицевого нерву (або параліч Белла) зазвичай встановлюється на основі аналізу клініко-неврологічних даних. Однак МРТ головного мозку допоможе нам виключити інші захворювання (розсіяний склероз, пухлини, гострі порушення мозкового кровообігу головного мозку та ін.), що можуть мати нейропаію лицевого нерва в структурі захворювання. |
| Розкажіть пацієнту про природу захворювання, його можливі причини та перебіг. | Параліч Белла – це стан, який викликає раптову слабкість м’язів на одній стороні обличчя. У більшості випадків слабкість є тимчасовою і значно зменшується протягом тижнів. Слабкість змушує половину обличчя опускатися. Посмішка одностороння, око з ураженої сторони не закривається. Параліч Белла також відомий як гострий периферичний лицьовий параліч невідомої причини. Він може виникнути в будь-якому віці. Точна причина невідома. Експерти вважають, що це захворювання викликано набряком і запаленням нерва, який контролює м’язи на одній стороні обличчя. Це може бути викликано впливом вірусної інфекції. Симптоми зазвичай починають покращуватися протягом кількох тижнів, з повним одужанням приблизно через шість місяців. У невеликої кількості людей деякі симптоми паралічу Белла залишаються все життя. При паралічі Белла рідко виникають рецидиви ( повторювання більше одного разу). Ознаки та симптоми паралічу Белла виникають раптово і можуть включати: Швидкий початок легкої слабкості до повного паралічу на одній стороні обличчя — протягом кількох годин або днів Звисання обличчя та труднощі з мімікою обличчя, наприклад заплющення очей або посмішкою Слинотеча Біль навколо щелепи або у вусі чи за вухом на стороні ураження Підвищена чутливість до звука на ураженій стороні Головний біль Втрата смаку Зміни в кількості вироблення сліз У рідкісних випадках параліч Белла може вражати нерви з обох сторін Вашого обличчя. |
| Визначте план регулярного спостереження та контролю симптомів. | Консультація невропатолога Якщо у вас слабкість або опущеність обличчя, НЕГАЙНО зверніться до лікаря, щоб з’ясувати основну причину, ступінь тяжкості захворювання та призначити своєчасно лікування. Консультація сімейного лікаря Сімейний лікар може бути посередником між пацієнтом та іншими медичними спеціалістами, такими як неврологи, фізіотерапевти, отоларингологи та інші. Він може сприяти координації тактики Вашого обстеження та лікування, забезпечуючи обмін інформацією різними фахівцями. Консультація офтальмолога Необхідно звернутися за консультацією для профілактики розвитку ускладнень (сухість кон’юнктиви, кератит, утворення виразок) а також для лікування вже існуючих ускладнень. Консультація отоларинголога Призначається для проведення диференційної діагностики новоутворень та герпетичної інфекції ЛОР-органів. Консультація нейрохірурга Для вирішення питання про необхідність оперативного лікування після поведення диференційної діагностики з гострими порушення мозкового кровообігу, новоутвореннями головного мозку, тощо. |
| Забезпечте пацієнта інформацією про рекомендований режим дня, раціон харчування та фізичну активність. | Оскільки око на ураженій стороні не закривається, важливо вжити заходів для захисту та догляду за ним. Використання змащувальних очних крапель вдень (штучна сльоза) і очної мазі або гелю з декспантенолом вночі допоможе зберегти ваші очі вологими. Носіння окулярів протягом дня та пов’язка на очі вночі може захистити ваше око від ударів або подряпин. Якщо Ви відчуваєте біль, Вам необхідно прийняти засіб для знеболення (наприклад, ібупрофен). Викликами для Вас можуть бути плавання чи прийом душу, перебування в запиленому чи вітряному середовищі. Таких ситуацій бажано уникати за всяку ціну. Оптимізація прийому їжі може полегшити стан при виникненні саден із подальшим виразкуванням на губах і внутрішній поверхні щоки в контексті в’ялого мімічного паралічу. Пиття рідини через соломинку і вживання їжі м’якої консистенції допоможуть Вам. Зубні прокладки, що кріпляться до латеральної поверхні молярів, запобігають прикушуванню слизової оболонки щоки. |
| Підкресліть важливість звітування про будь-які зміни в симптомах та ефективності лікування. | Ми просимо Вас повідомляти нам про розвиток у Вас будь-яких можливих нових скарг та симптомів. Повідомляти нам про необхідність прийому будь-яких нових препаратів. |
| Відповідайте на запитання пацієнта та надавайте підтримку у вигляді посилань на релевантні джерела інформації або підтримуючих груп. | Ось ресурси, з якими ми можемо порадити ознайомитися: Медичні джерела: Mayo Clinic: “Bell’s Palsy” – Цей веб-сайт надає вичерпну інформацію про параліч Белла, його причини, симптоми та можливі методи лікування. https://www.mayoclinic.org/diseases-conditions/bells-palsy WebMD: “Bell’s Palsy” – Даний ресурс надає легкозрозумілу інформацію про симптоми, діагностику та лікування паралічу Белла. https://www.webmd.com/brain/what-is-bells-palsy#1 Facial Paralysis & Bell’s Palsy Foundation – Ця фундація надає інформацію про різні аспекти життя з паралічем Белла, включаючи підтримку, ресурси та історії успіху. https://www.facialparalysisfoundation.org/ Bell’s Palsy Support Group on Facebook – Ця спільнота на Facebook може бути важливим джерелом підтримки, де пацієнти можуть обмінюватися досвідом, порадами та інформацією. “Bell’s Palsy: A Medical Dictionary, Bibliography, and Annotated Research Guide to Internet References” – ця книга містить багато джерел та ресурсів, що можуть бути корисними для пацієнтів та їх родичів. Ми рекомендуємо завжди консультуватися з медичним фахівцем перед будь-якими кроками щодо лікування та підтримки. |
| Обговоріть різні методи лікування, включаючи медикаментозні, симптоматичні методи терапії, фізичної та психологічної реабілітації | Більшість людей з паралічем Белла повністю одужують — з лікуванням або без нього. Універсального лікування паралічу Белла не існує. Але ми можемо запропонувати лікування, щоб прискорити Ваше одужання. Ліки, які використовуються для лікування паралічу Белла, включають: Кортикостероїди, такі як преднізон. Це потужні протизапальні засоби. Якщо вони можуть зменшити набряк лицевого нерва, нерв буде зручніше розміщуватися в кістковому коридорі, який його оточує. Кортикостероїди можуть працювати найкраще, якщо їх розпочати протягом кількох днів після появи симптомів. Стероїди, розпочаті раніше, підвищують ймовірність повного одужання. Роль противірусних засобів залишається невизначеною. Противірусні препарати, додані до стероїдів, можуть принести користь деяким людям з паралічем Белла, але це ще не доведено. Незважаючи на це, противірусні препарати, такі як валацикловір (Валтрекс) або ацикловір (Зовіракс), іноді призначають у поєднанні з преднізоном людям із важким лицевим паралічем. У минулому для полегшення тиску на лицьовий нерв використовували декомпресійну операцію шляхом відкриття кісткового проходу, через який проходить нерв. Сьогодні декомпресійні операції не рекомендуються. Пошкодження лицевого нерва та постійна втрата слуху є можливими ризиками, пов’язаними з цією операцією. Рідко може знадобитися пластична хірургія, щоб усунути тривалі проблеми з лицевим нервом. Такі оперативні втручання допомагають зробити обличчя більш рівним і можуть відновити рух обличчя. Приклади цього типу хірургічного втручання включають підтяжку брів, підтяжку повік, імплантацію обличчя та пересадку нервів. Деякі процедури, такі як підтяжка брів, може знадобитися повторити через кілька років. Для корекції симптомів також можливе застосування ботулотоксину. Для корекції больового синдрому можна застосовувати ібупрофен або ацетамінофен. |
| Заплануйте регулярні візити для оцінки ефективності лікування, контролю симптомів та визначення подальших кроків. | Після першого візиту до невропатолога і призначення лікування, необхідно звернутися повторно через 10 днів для оцінки ефективності лікування. В подальшому необхідність і частота візитів буде визначатися індивідуально. Звернення до сімейного лікаря є дуже важливим . Він може бути першим контактним медичним фахівцем, до якого звертається пацієнт для оцінки свого стану здоров’я та постановки діагнозу. Сімейний лікар координує план діагностики та направляє пацієнта до невролога і інших потрібних спеціалістів. При виникненні будь-яких запитань чи погіршення Вашого стану, Ви можете одразу звернутися до нас, не чекаючи наступного терміну візиту. |
Завершення консультації
- Проведіть узагальнення отриманих даних та запитайте пацієнта, чи ніщо важливе не пропущене
- Поінформуйте пацієнта щодо подальшої тактики
- Подякуйте пацієнту
- Утилізуйте ЗІЗ належним чином і помийте руки
Ключові комунікативні навички
Активне слухання
Підбиття підсумків
Виділення вказівних знаків
Зареєструйтеся на нашому сайті прямо зараз, щоб мати доступ до більшої кількості навчальних матеріалів!
Підписатися на наші сторінки:
Джерела
- Параліч Белла: лікування та прогноз у дорослих [Електронний ресурс] // Український медичний портал, актуально про медицину. – 2020. – Режим доступу до ресурсу: https://med-ukraine.info/news/2020/paralich-bella-likuvannya-ta-prognoz-u-doroslih-961.
- Матвієнко Ю. Параліч Белла (проблемний огляд) [Електронний ресурс] / Ю. Матвієнко // Медицина світу. – 2015. – Режим доступу до ресурсу: http://msvitu.com/archive/2015/december/article-2.php.
- Матвієнко Ю. О. Невропатія лицевого нерва. Огляд проблеми [Електронний ресурс] / Ю. О. Матвієнко, Н. Л. Боженко // Медицина світу. – 2008. – Режим доступу до ресурсу: http://msvitu.com/archive/2008/august/article-1.php.
- Van Haesendonck G, Jorissen C, Lammers M, et al. Guidelines for the initial management of acute facial nerve palsy. B-ENT 2022;18(1):67-72.
- Singh A, Deshmukh P. Bell’s Palsy: A Review. Cureus. 2022 Oct 11;14(10):e30186. doi: 10.7759/cureus.30186. PMID: 36397921; PMCID: PMC9648613.
- Jirawatnotai S, Jomkoh P, Voravitvet TY, Tirakotai W, Somboonsap N. Computerized Sunnybrook facial grading scale (SBface) application for facial paralysis evaluation. Arch Plast Surg. 2021 May;48(3):269-277. doi: 10.5999/aps.2020.01844. Epub 2021 May 15. PMID: 34024071; PMCID: PMC8143948.
- Kim SJ, Lee HY. Acute Peripheral Facial Palsy: Recent Guidelines and a Systematic Review of the Literature. J Korean Med Sci. 2020 Aug 3;35(30):e245. doi: 10.3346/jkms.2020.35.e245. PMID: 32743989; PMCID: PMC7402921.
- Heckmann JG, Urban PP, Pitz S, Guntinas-Lichius O, Gágyor I. The Diagnosis and Treatment of Idiopathic Facial Paresis (Bell’s Palsy). Dtsch Arztebl Int. 2019 Oct 11;116(41):692-702. doi: 10.3238/arztebl.2019.0692. PMID: 31709978; PMCID: PMC6865187.
- SOPs Neurologie. Fink G, Gold R, Berlit P, ed. 1. Auflage. Stuttgart: Thieme; 2018. doi:10.1055/b-006-149612
- Baugh RF, Basura GJ, Ishii LE, Schwartz SR, Drumheller CM, Burkholder R, Deckard NA, Dawson C, Driscoll C, Gillespie MB, Gurgel RK, Halperin J, Khalid AN, Kumar KA, Micco A, Munsell D, Rosenbaum S, Vaughan W. Clinical practice guideline: Bell’s palsy. Otolaryngol Head Neck Surg. 2013 Nov;149(3 Suppl):S1-27. doi: 10.1177/0194599813505967. PMID: 24189771.
Консультування пацієнта при підозрі на невралгію язикоглоткового нерва / ОСКІ рекомендації
Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту) Представтеся пацієнту, вказуючи…
Консультування пацієнта при підозрі на невралгію трійчастого нерва / ОСКІ рекомендації
Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту) Представтеся пацієнту, вказуючи…
Консультування пацієнта при підозрі на спинальну м’язову атрофію / ОСКІ рекомендації
Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту) Представтеся пацієнту, вказуючи…
Консультування пацієнта при підозрі на гостре головокружіння / ОСКІ рекомендації
Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту) Представтеся пацієнту, вказуючи…
Консультування пацієнта при підозрі на Епілепсію / ОСКІ рекомендації
Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту) Представтеся пацієнту, вказуючи…
Консультування пацієнта при підозрі на синдром Гійєна-Барре / ОСКІ рекомендації
Початок консультації Вимийте руки та при необхідності надіньте ЗІЗ (засоби індивідуального захисту) Представтеся пацієнту, вказуючи…