Обстеження пацієнта при підозрі на множинну мієлому – ОСКІ рекомендації
Автори: Юлія Малишева, Дмитро Гамов
- Початок консультації
- Вимийте руки та одягніть ЗІЗ, якщо це необхідно
- Представтесь пацієнту, вказавши своє ім’я та роль
- Підтвердьте ім’я та дату народження пацієнта
- Поясніть, що включатиме обстеження, використовуючи зрозумілу для пацієнта мову
- Отримати згоду на проведення консультування
- Адекватно оголіть пацієнта для оцінки
- Запитайте пацієнта, чи є у нього біль, перш ніж продовжити клінічне обстеження
- Предмети та обладнання (для госпіталізованих пацієнтів)
- Шукайте предмети чи обладнання на/або навколо пацієнта, які можуть надати корисну інформацію про його історію хвороби та поточний клінічний стан
- Життєво важливі показники: таблиці, на яких записуються життєво важливі показники, дадуть інформацію про поточний клінічний стан пацієнта та те, як його фізіологічні параметри змінювалися з часом
- Рецепти: таблиці призначень або особисті рецепти можуть надати корисну інформацію про ліки, які пацієнт нещодавно приймав
- З’ясування основної скарги
- Використовуйте відкриті запитання, щоб вивчити скарги пацієнта
- Деталізація основної скарги
- Проаналізуйте роздуми, побоювання та очікування пацієнта
- Резюмуйте скарги пацієнта
- Комплексна оцінка
- Проведіть скринінг відповідних симптомів в інших органах та системах
- Анамнез життя
- Проведіть скринінг станів, які можуть бути пов’язані з основною скаргою
- З’ясуйте наявність будь-яких захворювань, які раніше були діагностовані у пацієнта, лікування цих станів та будь-які ускладнення, які вони могли мати
- Оцініть наявність рецидивуючих інфекцій в анамнезі
- З’ясуйте наявність в амнезі кровотеч або синців
- Уточніть наявність попередніх хірургічних операцій
- Уточніть наявність у пацієнта алергії, і якщо так, уточніть, яка реакція у нього була на речовину чи інші фактори
- Hаявні хвороби або імуносупресія: вірусні: HIV, HTLV, EBV, аутоімунні хвороби, вродженні імунні хвороби, Відомі ко-фактори (наприклад, Helicobacter infection)
- Медикаментозний анамнез
- Анамнез гемотрансфузій
- Сімейний анамнез
- Соціальний анамнез
- Об’єктивний огляд
- Оцінка стану свідомості пацієнта
- Оцінка життєво важливих показників
- Оцінка кольору шкіри та слизових оболонок
- Огляд ротової порожнини
- Оцінка геморагічного синдрому
- Оцінка наявності збільшених периферичних лімфатичних вузлів
- Огляд кісток
- Перкусія грудини, грудної клітини, довгих трубчастих кісток
- Оцінка наявності додаткових утворень м’яких тканин та/або кісток
- Призначення лабораторного дообстеження
- Загальний аналіз крові з обов’язковим визначенням формули, тромбоцитів та ШОЕ
- Біохімічне дослідження крові із визначенням рівня сечовини, креатиніну, загального, прямого та непрямого білірубіну, ЛДГ, бета 2-мікроглобуліну, сечової кислоти, загального кальцію, СРБ
- Визначення білкових фракцій методом електрофорезу в сечі та в крові (кількість М-протеїну)
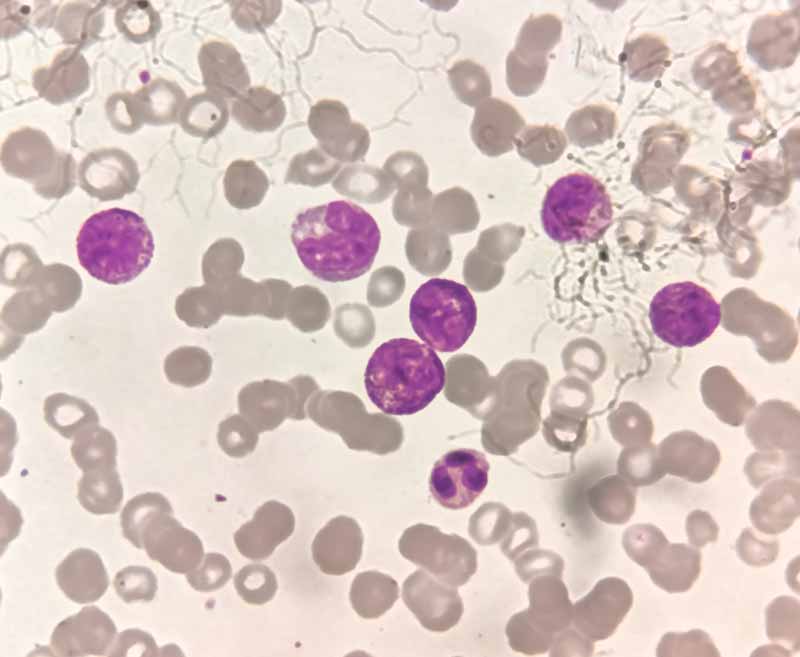
- Аспірація кісткового мозку
- Трепанбіопсія кісткового мозку (за необхідності)
- Визначення рівня білка у добовій сечі та білка Бенс-Джонса
- Визначення рівня та типу нормальних імуноглобулінів IgG, IgA, IgM в сироватці крові та сечі
- Призначення пацієнту додаткових інструментальних методів дослідження
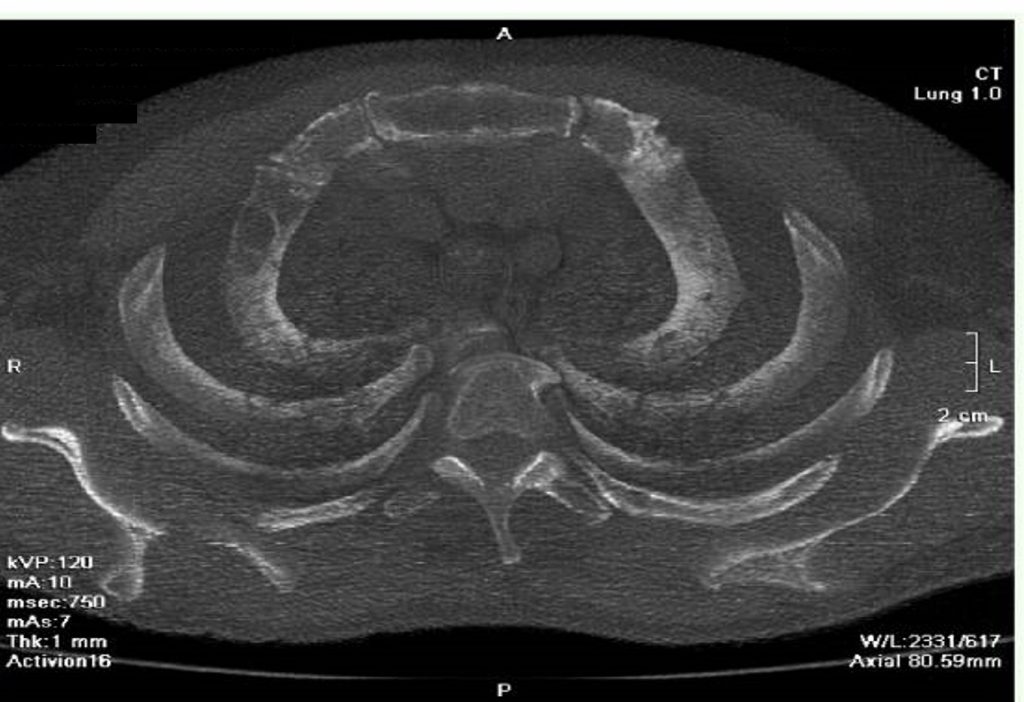
- Рентгенографія або низькодозова КТ кісток скелету: черепа та усіх відділів хребта (шийного, грудного, поперекового) в прямій та боковій проекціях, плечових, стегнових кісток та тазу, кісток грудної клітки (ребра, лопатки, ключиці)
- МРТ при підозрі на компресію спинного мозку
- Консультація спеціаліста з репродуктивної медицини з питань збереження дітородної функції перед хіміотерапевтичним лікуванням за бажанням хворого
- Поясніть процедуру аспірації кісткового мозку
- Перевірте розуміння пацієнтом причини аспірації та /або біопсії кісткового мозку
- Перевірте розуміння пацієнтом процедури
- Проінформуйте про проведення процедури
- Розкажіть про ризики та ускладнення
- Проведіть роботу з пом’якшення страхів
- Запропонуйте додаткове джерело інформації
- Завершення консультації
- Проведіть узагальнення основних моментів анамнезу пацієнта та запитайте пацієнта, чи вважає він, що щось пропущено
- Оберіть дату наступної консультації (встановлення діагнозу, призначення лікування) або проінформуйте пацієнта щодо подальшої тактики
- Подякуйте пацієнту за приділений час
- Утилізуйте ЗІЗ належним чином і вимийте руки
- Ключові комунікативні навички
- Активне слухання
- Підбиття підсумків
- Виділення вказівних знаків
- Подальші оцінки та дослідження
- Визначення стадіювання ISS для множинної мієломи
- Визначення груп ризику за цитогенетичними параметрами для встановлення прогнозу захворювання
Початок консультації
- Вимийте руки та одягніть ЗІЗ, якщо це необхідно
- Представтесь пацієнту, вказавши своє ім’я та роль
- Підтвердьте ім’я та дату народження пацієнта
- Поясніть, що включатиме обстеження, використовуючи зрозумілу для пацієнта мову
- Отримати згоду на проведення консультування
- Адекватно оголіть пацієнта для оцінки
- Запитайте пацієнта, чи є у нього біль, перш ніж продовжити клінічне обстеження
Обстеження пацієнта при підозрі на множинну мієлому проводиться, коли є клінічна картина або зміни в аналізах чи обстеженнях, які відповідають симптоматиці множинної мієломи. Мета обстеження полягає в тому, щоб визначити, чи є у пацієнта ознаки множинної мієломи.
Клінічні ознаки, пов’язані з множинною мієломою, включають:
- Біль в кістках та/або ознаки патологічих переломів або компресії спинного мозку
- Додаткові м’ягкотканинні утворення та/або деформація кісток (плазмоцитома)
- Втома, задишка та запаморочення (анемія)
- Легке утворення синців і кровотеча (тромбоцитопенія, синдром підвищеної в’язкості крові)
- Повторні або атипові інфекції (порушення імунної відповіді)
- Симптоми ниркової недостатності-резистентна протеїнурія з наростаючою нирковою недостатністю (мієломна нефропатія)
- Симптоми гіперкальціємії (нудота, блювання, закрепи, відсутність апетиту загальмованість, сонливість, депресія, поліурія)
Предмети та обладнання (для госпіталізованих пацієнтів)
- Шукайте предмети чи обладнання на/або навколо пацієнта, які можуть надати корисну інформацію про його історію хвороби та поточний клінічний стан
- Життєво важливі показники: таблиці, на яких записуються життєво важливі показники, дадуть інформацію про поточний клінічний стан пацієнта та те, як його фізіологічні параметри змінювалися з часом
- Рецепти: таблиці призначень або особисті рецепти можуть надати корисну інформацію про ліки, які пацієнт нещодавно приймав
З’ясування основної скарги
- Використовуйте відкриті запитання, щоб вивчити скарги пацієнта
- Деталізація основної скарги
- Початок: з’ясуйте, коли вперше з’явилася вказана скарга і чи виникла вона раптово чи поступово
- Характер: попросіть у пацієнта описати, як відчувається порушення стану
- Локалізація: з’ясуйте де болить, відчувається дискомфорт, збільшення лімфовузлів, чи збільшувася живіт
- Іррадіація: з’ясуйте, чи поширюється біль, дискомфорт кудись ще, якщо наявні
- Динаміка у часі: уточніть, як змінювалася симптоматика
- Фактори, що погіршують або полегшують симптоматику: з’ясуйте, чи є щось, що погіршує чи полегшує стан пацієнта
- Тяжкість – за шкалою від 1 до 10, де 10 – найгірша оцінка
- Супутні симптоми: уточніть, чи є інші супутні симптоми (напр. лихоманка, нудота/блювання, біль у кістках)
- Проаналізуйте роздуми, побоювання та очікування пацієнта
- Резюмуйте скарги пацієнта
Задайте пацієнту уточнюючі запитання стосовно болю:
Як давно у вас з’явився цей біль?
З чим ви пов’язуєте появу болю?
Чи була у вас травма в місці болю?
Чи є у вас болі в інших локалізаціях?
Який характер вашої болі? Стискаючий, пекучий, ниючий, колючий?
Ваш біль постійний чи нападоподібний?
Куди віддає біль?
Чи супроводжується цей біль додатковими симптомами, на кшталт затерпання рук чи ніг або відчуттям нестачі повітря?
Які фактори спричиняють посилення болю?
Деталізація основної скарги
Зберіть додаткову інформацію про скаргу пацієнта за допомогою абревіатури SOCRATES.
SOCRATES
Абревіаура SOCRATES є корисним інструментом для більш детального вивчення кожного з наявних у пацієнта симптомів. Абревіаура SOCRATES найчастіше використовується для дослідження болю, але її можна застосувати до інших симптомів, хоча деякі елементи SOCRATES можуть не відповідати всім симптомам.
- Локалізація: з’ясуйте де болить
- Початок: з’ясуйте, коли вперше з’явився біль і чи виник він раптово чи поступово
- Характер: попросіть у пацієнта описати, як відчувається біль.
- Іррадіація: з’ясуйте, чи поширюється біль кудись ще
- Супутні симптоми: уточніть, чи є інші супутні симптоми
- Динаміка у часі: уточніть, як змінився біль з часом
- Фактори, що погіршують або полегшують біль: з’ясуйте, чи є щось, що посилює або полегшує біль
- Тяжкість: з’ясуйте, наскільки сильним є біль за шкалою від 0 до 10.
- Проаналізуйте роздуми, побоювання та очікування пацієнта
- Резюмуйте скарги пацієнта
| S | Site (Локалізація) | Запитайте про локалізацію болю | • “Де болить?” • “Чи можете Ви вказати, де Ви відчуваєте біль?” • “Ви можете показати мені, де болить?” • “Які частини тіла задіяні?” • “Яка частина тіла уражена?” • “Де зосереджується біль?” |
| O | Onset (Початок) | Уточніть, як і коли виник біль | • “Біль виник раптово чи поступово?” • “Коли вперше виник біль?” • “Коли з’явилися симптоми?” • “Чи з’явився біль у стані спокою чи під час фізичного навантаження?” • “Як довго тривав біль?” • “Як і коли це почалося?” • “Коли почався біль, раптовий чи поступовий?” • “Що Ви тоді робили?” • “Чи є щось особливе, що викликає біль?” • “Коли з’являється біль?” • “Чи знаєте Ви, які провокуючі причини є причиною нападів?” • “При яких умовах напади стають гіршими?” |
| C | Character (Характер) | Запитайте про конкретні характеристики болю | • “Як би Ви описали цей біль?” • “Чи Ваш біль постійний чи він приходить і зникає?” • “Який у Вас біль?” • “Ви можете описати мені біль?” • “Біль безперервна чи приходить і зникає?” • “Який характер болю?” • “Чи зараз біль сильніше?” • “Чи Вас турбує безперервний біль?” |
| R | Radiation (Іррадіація) | Запитайте, чи не іррадіює біль кудись ще | • “Чи поширюється біль деінде?” • “Біль кудись розповсюджується/ іррадіює/ рухається далі?” • “Біль тільки в одному місці чи він перемістився кудись ще?” • “Якщо біль переміщається в іншу частину тіло, де це і чи постійно?” • “Чи є біль постійним?” • “У яку частину тіла раніше іррадіував біль?“ |
| A | Associated symptoms (Супутні симптоми) | Запитайте, чи є інші симптоми, пов’язані з болем | • “Чи є якісь інші симптоми, які, здається, пов’язані з болем?” • “Чи є у Вас якісь інші симптоми, крім болю?” • “Чи відбувається ще щось, поки у Вас біль?” • “Які ще симптоми присутні та пов’язані з болем?” • “Чи є інші симптоми?” |
| T | Time course (динаміка у часі) | Уточніть, як біль змінився з часом | • “Як біль змінився з часом?” Це питання може бути корисним, щоб визначити, чи посилюється біль у грудях з часом. Прикладом може бути пацієнт, який описує біль у грудях, який спочатку виникав лише під час фізичного навантаження, а тепер також присутній у стані спокою (наприклад, нестабільна стенокардія). • “Як довго у Вас цей біль?” • “Це відбувається в певний час доби, чи це постійно?” • “Коли виникає/починається біль?” |
| E | Exacerbating or relieving factors (Фактори, що погіршують або полегшують біль) | Запитайте, чи є щось, що посилює чи полегшує біль | • “Чи посилює щось біль?” • “Чи щось полегшує біль?” • “Чи змінює щось біль?” |
| S | Severity (Тяжкість) | Оцініть інтенсивність болю, попросивши пацієнта оцінити його за шкалою від 0 до 10 | • “Наскільки сильний біль за шкалою від 0 до 10, якщо 0 – відсутність болю, а 10 – найсильніший біль, який Ви коли-небудь відчували?” • “Наскільки сильний біль за шкалою від 1 до 10?” • “Чи можете Ви описати свій біль за шкалою від 1 до 10?” • “Чи достатньо це неприємно, щоб (розбудити Вас)?” Це дозволяє оцінити реакцію пацієнта на лікування (наприклад, біль спочатку був 8/10 і покращився до 3/10 за допомогою спрею гліцерилу тринітрату). |
Будьте ввічливі, використовуйте для запитань «Чи можете Ви сказати мені…?» або «Чи можете Ви описати…?»
Наприкад:
- “Ви можете сказати мені, де болить?“
- “Ви можете сказати мені, який у Вас біль?»
- “Ви можете сказати мені, де Вона працює?“
- “Чи можете Ви сказати мені, що Вас турбує?”
Опис болю
- Ниючий
- Пекучий
- Інтенсивний
- Тупий
- Нестерпний
- Давлячий
- Сильний
- Стійкий
- Стріляючий
- Спастичний
- Раптовий
- Поступовий
Проаналізуйте роздуми, побоювання та очікування пацієнта
Ключовим компонентом збору анамнезу є вивчення роздумів, занепокоєнь і очікувань пацієнта, щоб отримати уявлення про те, як пацієнт зараз сприймає свою ситуацію, що його хвилює та чого він очікує від консультації.
Вивчення роздумів, занепокоєнь та очікувань має бути плавним протягом консультації у відповідь на сигнали пацієнтів. Це допоможе переконатися, що Ваша консультація буде більш природною, орієнтованою на пацієнта і не надто шаблонною.
Використовувати структуру аналізів роздумів, побоювань та очікувань необхідно так, щоб це звучало природно у Вашій консультації.
| Роздуми | Вивчіть уявлення пацієнта щодо поточної проблеми | • “Як Ви думаєте, у чому проблема?” • “Що Ви думаєте про те, що відбувається?” • “Зрозуміло, що Ви багато думали про це, і було б корисно почути, що, на Вашу думку, може відбуватися”. |
| Занепокоєння | Вивчіть поточні занепокоєння пацієнта | • “Чи є щось, зокрема, що Вас турбує?” • “Що Вас турбує більше за всього щодо цієї проблеми на даний момент?» • “Що найгірше може бути, про що Ви думали?» |
| Очікування | Запитайте, що пацієнт сподівається отримати від консультації | • “Що Ви сподівалися, що я зможу зробити для вас сьогодні?” • “Що в ідеалі має статися, щоб Ви відчули, що сьогоднішня консультація пройшла успішно?” • “Який, на вашу думку, може бути найкращий план дій?” |
Резюмуйте скарги пацієнта
Підсумуйте те, що пацієнт розповів Вам про свою скаргу. Це дозволяє Вам перевірити, як Ви розумієте анамнез пацієнта, і дає можливість пацієнту виправити будь-яку неточну інформацію.
Коли ви підведете підсумки, запитайте пацієнта, чи є ще щось, що Ви не помітили. Продовжуйте періодично підводити підсумки по мірі проходження решти консультації.
Комплексна оцінка
- Проведіть скринінг відповідних симптомів в інших органах та системах
- Системне дослідження включає проведення короткого обстеження на наявність симптомів в інших системах організму, які можуть мати або не мають відношення до основної скарги. Системне дослідження може також виявити симптоми, про які пацієнт забув згадати у своїй скарзі.
- Рішення про те, про які симптоми запитати, залежить від поданої скарги та рівня Вашого досвіду.
- Деякі приклади симптомів, які Ви можете відстежувати по кожній системі включають:
| Система | Симптоми |
| Системні прояви | лихоманка, зміна ваги, втома, пітливість, загальна слабкість |
| Респіраторна | задишка, кашель, мокротиння, хрипи, кровохаркання, плевритний біль у грудях |
| Гастроінтестинальна | диспепсія, нудота, блювота, дисфагія, біль у животі |
| Сечостатева | олігурія, поліурія, болі при сечовипусканні |
| Неврологічна | зміни зору, рухові або сенсорні порушення, головний біль |
| Опорно-рухова | біль у грудній стінці, біль в кістках, травма |
| Шкіра | висипання, виразки, крововиливи, петехії, синці, геморагії, новоутворення |
Анамнез життя
- Проведіть скринінг станів, які можуть бути пов’язані з основною скаргою
- З’ясуйте наявність будь-яких захворювань, які раніше були діагностовані у пацієнта, лікування цих станів та будь-які ускладнення, які вони могли мати
- Оцініть наявність рецидивуючих інфекцій в анамнезі
- З’ясуйте наявність в амнезі кровотеч або синців
- Уточніть наявність попередніх хірургічних операцій
- Уточніть наявність у пацієнта алергії, і якщо так, уточніть, яка реакція у нього була на речовину чи інші фактори
- Hаявні хвороби або імуносупресія: вірусні: HIV, HTLV, EBV, аутоімунні хвороби, вродженні імунні хвороби, Відомі ко-фактори (наприклад, Helicobacter infection)
- Медикаментозний анамнез
- Анамнез гемотрансфузій
- Сімейний анамнез
- Соціальний анамнез
Анамнез захворювання включає наступне:
- Історія наявної хвороби: локалізація, біль – якщо так, інтенсивність, якість, початок, фактори, що провокують, фактори, що полегшують
- Обов’язково потрібно знати попередню історію хвороби пацієнта, коли вперше з’явились симптоми захворювання, що, на думку пацієнта зумовило погіршення його стану, чи були травми, навіть незначні, наскільки швидко погіршувався стан пацієнта.
- Огляд систем: має включати системний огляд усіх систем органів, включаючи конституційні системи (лихоманка, озноб, нічна пітливість, зміни ваги, втома).
- Також потрібно оцінити попередні аналізи та обстеження, які є в амбулаторній карті пацієнта , виявити , чи були раніше зміни в аналізах крові та сечі, коли з’явились зміни в аналізах чи обстеженнях, коли вперше пацієнт звернувся до сімейного лікаря, якими спеціалістами був оглянутий, оцінити всі наявні дообстеження.
- Ліки. Деякі ліки можуть викликати болі в кістках (наприклад, тривала терапія кортикостероїдами).
- Соціальний анамнез: життєво важливо знати умови життя, вплив хімічних речовин, вживання алкоголю, тютюну, рекреаційних наркотиків, домашніх тварин, вплив тварин, нещодавні подорожі.
- Статевий анамнез: доцільно знати кількість сексуальних партнерів, сексуально активних з чоловіками, жінками або обома; використання засобів захисту, історія інфекцій, що передаються статевим шляхом, і партнери з відомими інфекціями, що передаються статевим шляхом.
- Хірургічна історія: запитайте, які операції та коли вони мали місце.
- Сімейний анамнез: важливо знати, чи є в родині випадки раку.
Виключіть інші причини болю в кістках:
- Чи буває у вас підвищення температури тіла?
- Чи не було нещодавно епізоду інфекційного захворювання?
- Чи не приймаєте ви стероїди? Тривалість прийому?
- Які хронічні захворювання маєте?
- Чи були оперативні втручання?
- Наскільки ви активна протягом дня?
- Чи не з’явилось у вас нетримання сечі чи калу?
- Скільки років у вас продовжується менопауза?
- Можливі зміни форми хребта, включаючи появу горбків чи новоутворень?
- Чи буває у вас підвищена пітливість або остуда?
Інші причини болю в кістках:
- Метастази злоякісних новоутворень в кістки
- Гіперпаратіреоз
- Остеопороз
- Хвороба Педжета
- Інфекційнні захворювання (остеомієліт, туберкульоз)
- Травма
- Пухлини кісток
Об’єктивний огляд
- Оцінка стану свідомості пацієнта
- Оцінка життєво важливих показників
- Оцінка кольору шкіри та слизових оболонок
- Огляд ротової порожнини
- Оцінка геморагічного синдрому
- Оцінка наявності збільшених периферичних лімфатичних вузлів
- Огляд кісток
- Перкусія грудини, грудної клітини, довгих трубчастих кісток
- Оцінка наявності додаткових утворень м’яких тканин та/або кісток
Життєво важливі показники: температура, артеріальний тиск, частота серцевих скорочень, частота дихання, насичення киснем — усе це має значення, щоб допомогти визначити, чи гемодинамічно стабільний пацієнт.
Фізикальний огляд, спрямований на виявлення змін в кістковому апараті (патологічні переломи, деформації, зони локальної болючості).
Обстеження з голови до ніг має бути проведено, включаючи огляд голови, вух, носа, горла та щитовидної залози. Аускультація легенів, серця, пальпація селезінки (спленомегалію) та печінки (гепатомегалію). Необхідно провести ретельний огляд шкіри, при необхідності пальпуючи її, щоб виявити новоутворення, висипання, ураження, вузлики.
Оцінка лімфаденопатії. При пальпації лімфаденопатії необхідно пам’ятати про локалізацію, розмір, форму, консистенцію і болючість, мобільність та зміни шкіри.
Важливі клінічні ознаки
Огляньте пацієнта стоячи в кінці ліжка в стані спокою, шукаючи клінічні ознаки, що вказують на основну патологію:
- Затьмарення свідомості пацієнта, ознаки депресії та неготовність йти на контакт можуть вказувати на наявність гіперкальціємії
- Деформації кісток: можуть вказувати на патологічні переломи
- Болючість при пальпації грудної клітини можуть вказувати на патологічні переломи ребер
- Кровотеча або синці/петехії: можуть вказувати на тромбоцитопенію та/ або підвищену кровоточивість при синдромі гіперв’язкості крові
- Блідість: блідий колір шкіри, який може свідчити про анемію
- Наявність додаткових утворень м’яких тканин та/або кісток можуть вказувати на плазмоцитому
Призначення лабораторного дообстеження
- Загальний аналіз крові з обов’язковим визначенням формули, тромбоцитів та ШОЕ
- Біохімічне дослідження крові із визначенням рівня сечовини, креатиніну, загального, прямого та непрямого білірубіну, ЛДГ, бета 2-мікроглобуліну, сечової кислоти, загального кальцію, СРБ
- Визначення білкових фракцій методом електрофорезу в сечі та в крові (кількість М-протеїну)
- Аспірація кісткового мозку
- Трепанбіопсія кісткового мозку (за необхідності)
- Визначення рівня білка у добовій сечі та білка Бенс-Джонса
- Визначення рівня та типу нормальних імуноглобулінів IgG, IgA, IgM в сироватці крові та сечі
Призначення пацієнту додаткових інструментальних методів дообстеження
Призначте пацієнту додаткові інструментальні методи дослідження:
- Рентгенографія або низькодозова КТ кісток скелету: черепа та усіх відділів хребта (шийного, грудного, поперекового) в прямій та боковій проекціях, плечових, стегнових кісток та тазу, кісток грудної клітки (ребра, лопатки, ключиці)
- МРТ при підозрі на компресію спинного мозку
- Призначення консультації спеціаліста з репродуктивної медицини з питань збереження дітородної функції перед хіміотерапевтичним лікуванням за бажанням хворого
Поясніть процедуру аспірації кісткового мозку
- Перевірте розуміння пацієнтом причини аспірації та /або біопсії кісткового мозку
- Перевірте розуміння пацієнтом процедури
- Проінформуйте про проведення процедури
- Розкажіть про ризики та ускладнення
- Проведіть роботу з пом’якшенням страхів
- Запропонуйте додаткове джерело інформації
| Дослідіть | |
| Перевіряє розуміння пацієнтом причини аспірації кісткового мозку | «Чи розумієте Ви причиниу необхідності проведення для Вас аспірації кісткового мозку?» «Чи розумієте Ви важливість для Вас проведення аспірації кісткового мозку?» |
| Перевірте розуміння пацієнтом процедури | «Чи зрозуміло Вам проведення процедури аспірації кісткового мозку?» «Я би хотів Вам розповісти дещо про процедуру аспірації кісткового мозку?» |
| Проінформуйте | |
| Приготування | «Як правило процедура проводиться в денний час» |
| Процедура | «Процедура займає 10 хвилин. Вас кладуть на спину та вводять місцеву анестезію, яка зменшить біль. Вводять голку в тазову кістку та висмоктують деякі клітини. Потім дається пов’язка поверх місця аспірації.» |
| Після процедури: | «Після процедури необхідно натиснути на місце аспірації кісткового мозку протягом 5 хвилин. Вам дадуть знеболюючі. Боліти буде 2-3 дні.» |
| Ризики та ускладнення | |
| «Процедура аспірації кістового мозку дуже безпечна процедура. Може виникнути незначна кровотеча.» | |
| «Головною проблемою після процедури є біль» | |
| Завершення консультації | |
| Виявлення запитань | «Чи залишились у Вас запитання?» «Чи можу я відповісти на Ваші запитання?» |
| Робота з пом’якшенням страхів | «Ця процедура є рутинною для нашої клініки» «Ця процедура постійно виконується в нашому відділенні» |
| Запропонуйте додаткове джерело інформації | «Ви можете прочитати цю інформацію ось в цьому буклеті» |
Завершення консультаціі
- Проведіть узагальнення основних моментів анамнезу пацієнта та запитайте пацієнта, чи вважає він, що щось пропущено
- Оберіть дату наступної консультації (встановлення діагнозу, призначення лікування) або проінформуйте пацієнта щодо подальшої тактики
- Подякуйте пацієнту за приділений час
- Утилізуйте ЗІЗ належним чином і помийте руки
Подальша тактика
- Госпіталізація в заклад спеціалізованої допомоги для спеціального лікування за відсутності протипоказань.
- Ознайомити пацієнта з переліком можливих втручань, очікуваними ризиками та отримати перед госпіталізацією до стаціонару Інформовану добровільну згоду пацієнта на проведення діагностики, лікування (форма № 003-6/о), погодити Інформовану добровільну згоду пацієнта на обробку персональних даних (Вкладний листок до облікової форми № 003/о).
Ключові комунікативні навички
- Активне слухання
- Підбиття підсумків
- Виділення вказівних знаків
Для завершення обстеження…
Поясніть пацієнту, що обстеження закінчено.
Подякуйте пацієнту за приділений час.
Утилізуйте ЗІЗ належним чином і вимийте руки.
Підсумуйте свої висновки.
Подальші оцінки та дослідження
- Визначення стадіювання ISS для множинної мієломи
- Визначення груп ризику за цитогенетичними параметрами для встановлення прогнозу захворювання для множинної мієломи
Діагноз «Множинна мієлома» встановлюється на підставі комплексної оцінки аспірату кісткового мозку (за наявності плазматичних клітин ≥ 10 % та/або плазмацитоми, підтвердженої гістологічно), за наявності моноклонального парапротеїну у сироватці (IgG ≥3г/дл або IgА ≥1г/дл) та/або в сечі (білок Бенс-Джонса >1г/24г), а також при наявності дисфункцій хоча б одного з внутрішніх органів внаслідок мієломи (CRAB): [C] – збільшення рівня кальцію в крові (кальцій сироватки > 10,5 мг/л або вище норми), [R] – ниркова недостатність (рівень креатиніну в сироватці >2 мг/100 мл), [A] – анемія (рівень гемоглобіну < 10 г/100 мл або 2 г < норми), [B] – літичні ураження кісток або остеопороз.
Діагностика ММ полягає у підтвердженні сукупності клініко-гематологічних ознак: – плазмоклітинної інфільтрації кісткового мозку; – ураження кісток; – позакісткового розповсюдження пухлини; – секреції моноклонального протеїну. Обов’язковим є визначення стадії захворювання та групи ризику. Перед початком спеціального лікування необхідно обстежити пацієнта з метою оцінки протипоказань до застосування спеціального лікування. Перед початком спеціального лікування необхідно визначити прогностичні фактори з метою визначення групи ризику.
- Верифікація діагнозу ММ проводиться перед початком спеціального лікування за матеріалами цитологічного дослідження кісткового мозку та визначення парапротеїнів в сироватці крові та сечі.
- За наявності м’якотканинного компоненту (екстрамедулярної плазмоцитоми) повинна виконуватись хірургічна біопсія. Після висічення матеріал фіксується у 10 % забуференому розчині формаліну нейтральної рН. Висічений матеріал скеровується до патологоанатомічного відділення, що має обладнання для виготовлення парафінових блоків за стандартною технологією. Доставка матеріалу в патологоанатомічне відділення проводиться протягом 24-х годин. Матеріал бioпciї супроводжується направленням, що містить інформацію:
- про локалізацію, poзмip пухлини;
- скарги, наявність больового синдрому, анамнестичні дані щодо початку захворювання, його перебігу та попереднє лікування;
- дані додаткових обстежень (УЗД, КТ або МРТ, результат аналізу крові, аналізу кісткового мозку).
- Верифікація екстрамедулярної плазмоцитоми проводиться за допомогою гістологічного методу вивчення структури пухлини, за результатами якого визначається алгоритм імуногістохімічного дослідження.
- В патологоанатомічному діагнозі повинні бути наступні розділи: мікроскопічний опис пухлини, результати імуногістохімічного дослідження із зазначенням клону антитіл.
- Строк надання патологоанатомічного діагнозу – до 6-ти днів (від дня отримання патологоанатомічним відділенням бioпciї), у складних випадках до 10-ти днів.
Визначення стадійності множинної мієломи
Міжнародна система стадіювання множинної мієломи за ISS:
I стадія β2-мікроглобулін < 3,5 мг/л та альбумін сироватки > 3,5 г/дл
II стадія β2-мікроглобулін < 3,5 мг/л та альбумін сироватки > 3,5 г/дл або β2-мікроглобулін 3,5–5,5 мг/л
III стадія β2-мікроглобулін > 5,5 мг/л
Визначення груп ризику за цитогенетичними параметрами для встановлення прогнозу захворювання
- Високий ризик (несприятливий прогноз), складає 25% усіх випадків ММ
- del 17p
- del 1p
- t (4;14)
- t (14;16)
- Проміжний ризик, (та усі інші аномалії)
- del 13q
- Гіпоплоїдні аномалії
- Стандартний ризик (сприятливий прогноз), складає 75% усіх випадків ММ
- t (11;14)
- t (6;14)
- 5q ампліфікація
- Гіперплоїдні аномаліїі
Зареєструйтеся на нашому сайті прямо зараз, щоб мати доступ до більшої кількості навчальних матеріалів!
Підписатися на наші сторінки:
Гостра мієлоїдна лейкемія
Гостра мієлоїдна лейкемія (ГМЛ) включає гетерогенну групу агресивних ракових клітин крові, які виникають внаслідок клональної…
Консультування пацієнта при підозрі на гостру мієлоїдну лейкемію – рекомендації ОСКІ
Початок консультації Вимийте руки та одягніть ЗІЗ, якщо це необхідно Представтесь пацієнту, вказавши своє ім’я…
Консультування пацієнта з хронічною мієлоїдною лейкемією – рекомендації OSCE
Автори: Юлія Малишева, Дмитро Гамов, Наталія Лопіна Початок консультації Вимийте руки та одягніть ЗІЗ,…
Хронічна мієлоїдна лейкемія
Хронічна мієлоїдна лейкемія – це мієлопроліферативне новоутворення, що характеризується нерегульованою продукцією та неконтрольованою проліферацією зрілих…
Обстеження лімфоретикулярної системи / рекомендації ОСКІ
Оцінку лімфатичної системи слід проводити як частину комплексної оцінки, як під час звичайного об’єктивного огляду,…